Принципы лечения грибка кандиды в горле
Содержание:
Кандидоз горла и рта у ребёнка
Новорождённые дети больше всего подвержены этому заболеванию.
Причины
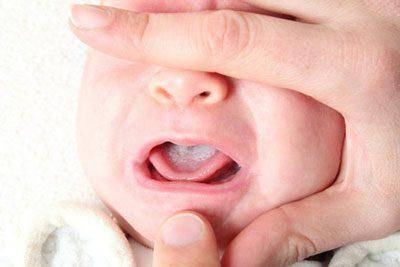
- Во время родов он передаётся от матери через родовые пути.
- Позднее у ребёнка может развиться молочница от контакта с носителями грибка или больными людьми.
- Через игрушки и другие предметы, которые малыш всё время пробует на вкус. Он может занести в рот грибок, который потом поразит ротовую полость и горло.
- Детки, которые находятся на грудном вскармливании, получают грибок с сосков матери, если она не соблюдает правила личной гигиены перед кормлением.
- Новорождённые, находящиеся на искусственном вскармливании, могут подхватить болезнь с плохо промытой соски.
- Дети, которые постоянно находятся с соской-пустышкой, всегда имеют во рту молочницу. Соска постоянно падает на пол, где много всевозможных микроорганизмов, в том числе и грибы кандидоза.
- Некоторые родители малышей, которые начинают есть твёрдую пищу, сначала пережёвывают еду, а затем дают её ребёнку. Это также может быть причиной грибкового поражения горла и ротовой полости.
- Частые срыгивания делают ротовую полость малыша благоприятной для роста грибка.
В большинстве случаев в том, что возникла молочница в горле у ребёнка, виноваты родители. Невнимательность, пренебрежение правилами личной гигиены и гигиены малыша приводят к заболеванию кандидозом.
Симптомы
Вот признаки того, что у малыша развивается грибковая инфекция в горле:
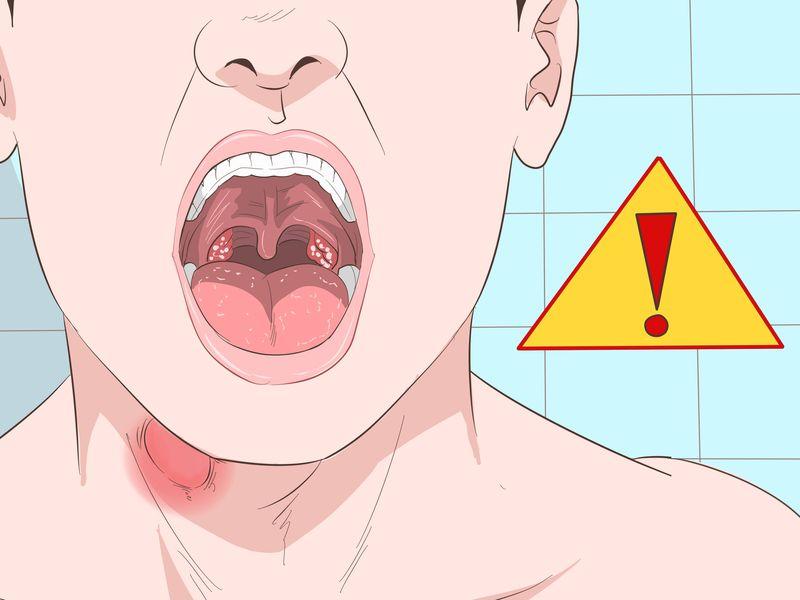
- Проявления кандидоза начинаются с белого грибкового налёта на язычке. В норме у новорождённых и детей до года язычок ярко-розовый, чистый.
- Если вовремя не принять меры, на поверхности полости рта образуются белые пятнышки, похожие на творожные крошки. Они распространяются на язык, нёбо, щёчки, зев и гортань. Если их стереть, остаются язвочки.
- Ребёнок перестаёт брать грудь или соску, плохо спит, беспокойный, капризный.
Некоторые неопытные мамочки проявления кандидоза принимают за остатки молока во рту у ребёнка и не обращают на них внимания. Бьют тревогу уже тогда, когда поражения рта и горла грибком становятся очевидными и болезненными — ребёнок отказывается брать грудь или соску.
Лечебные мероприятия

Самым простым и безопасным средством для удаления молочницы является обработка содовым раствором полости рта и горла. Для этого разводят 1 ч. л. соды в стакане кипячёной воды, обворачивают палец марлей, смачивают его в растворе и протирают рот ребёнку, стараясь достать как можно глубже, чтобы очистить горло. Но нельзя, чтобы сода осталась в дыхательных путях. Также используется и перекись водорода.
При более запущенной форме назначают лекарственное средство Нистатин в таблетках. Его растворяют в воде и промывают рот и горло ребёнку. Также могут назначить препараты Канестен или Кандид. В тяжёлых случаях назначают сильные противогрибковые препараты.
Профилактика
Чтобы не возникало проблем с молочницей, важно не запускать её и не допускать роста грибка в носоглотке ребёнка. Для этого надо соблюдать такие правила:
- ещё во время беременности мать должна провериться на молочницу, и если она будет обнаружена, пролечиться;
- после рождения малыша не целовать его и не позволять этого делать родственникам;
- перед кормлением мыть грудь тёплой водой или обрабатывать содовым раствором;
- соски и бутылочки кипятить после каждого применения. Регулярно кипятить пустышки. Чтобы ребёнок их не бросал на пол, лучше их привязывать к нему.
- кормить и поить малыша из чистой посуды;
- следить, чтобы ребёнок не собирал предметы с пола в рот;
- регулярно промывать ротовую полость малыша содовым раствором;
- можно смазывать соски матери зелёнкой. Это предохранит молочные железы от трещин, а ротовую полость малыша от грибка.
Если всё это соблюдать в первые месяцы жизни, в дальнейшем организм окрепнет и сможет сам справляться с инфекциями. Не следует бояться, что если ребёнка держать в условиях стерильности, он потом будет болеть. Это не так, первые месяцы — самые важные и опасные. И чем здоровее ребёнок будет в это время, тем лучше и надёжнее защита у него сформируется.
Причины кандидоза легких
Возбудителем кандидоза легких выступают дрожжеподобные грибки рода Candida (чаще C. albicans) – условно-патогенные микроорганизмы, в норме присутствующие на поверхности слизистых оболочек пищеварительного тракта, половых органов, полости рта, верхних дыхательных путей. Кандиданосительство обнаруживается у 30-80% практически здоровых людей. Экзогенное поражение легких кандидами возможно, но не является этиологически значимым. В большинстве случаев кандидоза легких доминирующая роль принадлежит эндогенному источнику инфекции. В легочную ткань грибы Candida проникают путем аспирации секрета ротовой полости, трахеи, бронхов или содержимого желудка (первично), а также за счет лимфогематогенного распространения из очагов кандидоза в ЖКТ, половых органах (вторично).
Обретение патогенности и колонизация кандидами тканей и органов происходит в условиях ослабления общей и местной резистентности организма. Благоприятным фоном для развития кандидоза легких являются иммунокомпрометированные состояния (ВИЧ-инфекция, СПИД, нейтропения), эндокринные нарушения (сахарный диабет, надпочечниковая недостаточность, гипопаратиреоз), тяжелая соматическая или инфекционно-воспалительная легочная патология (бактериальные пневмонии, туберкулез), онкологические процессы (рак легких), болезни крови. Иммуносупрессии способствуют продолжительное лечение антибиотиками, системными кортикостероидами, иммунодепрессантами, цитостатиками, лучевая и химиотерапия, хроническая никотиновая и алкогольная интоксикация.
При кандидозе легких развиваются экссудативно-некротические (на ранней стадии) и туберкулоидно-гранулематозные (на поздней стадии) тканевые реакции. Вначале в легочной ткани возникают небольшие воспалительные очажки с некрозом в центре, окруженные внутриальвеолярным выпотом фибрина и геморрагиями. Наибольшее количество очагов воспаления организуется в средних и нижних отделах легких. Могут поражаться просветы мелких бронхов, в них появляются нити гриба и обильный лейкоцитарный экссудат. Легко прорастая стенки бронхов, кандида вызывают их некроз. Исходом острого кандидоза легких может стать нагноение очажков с формированием гнойных полостей, изъязвлением и образованием каверн; развитием последующей продуктивной тканевой реакции, грануляций и фиброза легких. Особенность кандидозной гранулемы состоит в отсутствии казеоза и наличии фрагментов грибов и клеточного детрита в ее центре и лимфоцитов по периферии.
Грибок в горле: симптомы и лечение
Чаще всего кандидоз в горле сопровождается воспалением начальных отделов трахеи. Впрочем, в некоторых случаях инфекция протекает изолированно.
Кандидоз горла нередко осложняется следующими патологиями:
- Грибковый стоматит.
- Воспаление языка.
- Воспаление слизистой на краях губ.
- Грибковый ларингит.
Степень поражения тканей горла может быть поверхностной и глубокой. При этом течение заболевание может быть острым и хроническим.
Грибковая инфекция может поразить горло человека в любом возрасте. Здесь много зависит от того, насколько крепкий иммунитет у пациента. Если иммунная система находится в хорошем состоянии риск заразиться грибковой инфекцией минимален. А вот при снижении иммунитета риски получить кандидоз горла повышаются.
Кроме того, кандидоз горла может развиться по следующим причинам:
- Бесконтрольный прием антибиотиков.
- Бесконтрольное использование антисептическими препаратами для обработки горла.
- Прием гормональных препаратов.
- Химиотерапия.
- Стрессовые состояния и общее ослабление организма.
- Авитаминоз.
- Работа в тяжелых условиях и на вредном производстве.
- Врожденные патологии органов пищеварения.
- Ожоги слизистых оболочек рта.
Дети заражаются кандидозом гортани и миндалин чаще всего от других детей или из-за контакта с зараженными игрушками.
Если мать не прошла лечение от молочницы во время беременности, то при прохождении малыша через родовые пути у него может появиться грибковая инфекция в горле.
Симптомы

У взрослых и детей болезнь протекает по-разному. У ребенка симптоматика нередко очень ярко заявляет о себе с первых дней. Это объясняется особенностями детского организма. Взрослые же могут не замечать проблемы неделями.
Грибок, поселяясь в горле, начинается вырабатывать особые вещества, которые негативно влияют на слизистые оболочки гортани и миндалин. Они вызывают следующие симптомы:
- Сухость слизистых.
- Покраснение тканей.
- Отек гортани.
- Повышенная чувствительность языка.
- Болевые ощущения.
- Чувство инородного предмета в горле.
- Жжение.
- Першение.
- Миндалины увеличиваются в размерах.
- Снижение аппетита.
Симптоматика может усиливаться при приеме горячей или острой пищи.
Если не начать лечение вовремя , то инфекция будет прогрессировать. Соответственно, будет расти тяжесть симптомов.

У детей кандидоз гортани на начальном этапе нередко путают с фарингитом, так как у этих заболеваний идентичны основные симптомы. Кроме того, у детей налет может окрашиваться в желтый цвет. Если попытаться удалить выделения, то на их месте могут остаться открытые участки эрозии слизистой. К лечению кандидоза горла у детей нужно приступать максимально быстро, чтобы не допустить развитие малоприятных последствий.
Возможные осложнения
Грибки способны быстро колонизировать и другие отделы пищеварительной системы и дыхательных путей. У людей со слабым иммунитетом это заболевание способно перерасти в тяжелую генерализированную инфекцию, проявления которой схожи с симптомами сепсиса. В этом случае пациента нужно срочно госпитализировать для оказания интенсивного лечения в стационаре. В противном случае он умрет.
Лечение заболевания

- Нистатин.
- Микостатин.
- Фуцис.
- Флюкосист.
- Микосист.
В том случае, если заболевание развивается на фоне другой болезни, сопровождаемой приемом антибиотиков, то лечение ими нужно довести до конца. Если целесообразность такого лечения сомнительна, то его лучше прервать и сосредоточиться на борьбе с грибковым заболеванием.
Нередко лечение с помощью противогрибковых препаратов проводится по 5 курсов до получения необходимого терапевтического эффекта.
Очень часто в лечении грибка горла применяются различные антибиотики. Их подбирает врач на основании результатов, полученных во время исследований с учетом тяжести заболевания.
Когда такое лечение не дает положительного результата доктора прибегают к таким препаратам, как: Микафунгин, Кетоконазол, Итраконазол. Использование этих лекарственных средств обязательно сопровождается приемом антигистаминных препаратов, иммуностимуляторов, витаминно-минеральных комплексов.
Медикаментозное лечение всегда сопровождается местным воздействием:
- Горло обрабатывают Люголем, Стоматофитом, Фукорцином.
- Применяются ингаляторы с Мирамистином и Хлоргексидином.
- Ротовую полость ополаскивают растворами соды и борной кислоты.
Также местное лечение может осуществляться посредством противогрибковых мазей.
Заболевание у ребенка — признаки и лечение
Основным проявлением кандидоза являются белесоватые бляшки у ребенка на языке,и в целом в ротовой полости.
Бляшки могут напоминать творожистые отложения и, как правило, отделяются с трудом. Если у ребенка появился белый налет на языке, который легко стирается, скорее всего, это просто молоко, а не грибок.
Обычно кандидоз не особо беспокоит детей, однако ребенок может начать плохо питаться и «не брать» грудь матери во время кормления. Также могут возникать опрелости, вызванные той же инфекцией и требующие лечения.
Если лечащий врач посчитает необходимым прописать лечение вашему ребенку, вероятнее всего он назначит противогрибковые препараты.
2 основных противогрибковых лекарства для лечения кандидоза ротовой полости у детей:
- миконазол;
- нистатин.
Применяются эти препараты по 4 раза в день и наиболее эффективны, если их использовать непосредственно после кормления ребенка. Использовать препарат нужно еще в течение 2 дней после излечения от инфекции для того, чтобы предотвратить ее возвращение.
Если после недели приема препаратов инфекция не отступает, проконсультируйтесь со своим лечащим врачом о дальнейшей тактике действий.
Если у ребенка была обнаружена инфекция, есть риск ее передачи маме при кормлении грудью. Грибок способен поражать соски или грудь приводя к сосковому кандидозу. После каждого кормления необходимо наносить противогрибковый крем на соски и удалять его перед следующим разом.
nhs.uk (Signs of oral thrush in babies, Treating oral thrush in babies, Advice for breastfeeding mothers)
Мирамистин
- Форма выпуска
- Состав средства
- Показания
- Фармакологическое действие
- Способ применения
- Противопоказания
- Побочные реакции
- Правила хранения
Форма выпуска
Основная лекарственная форма препарата «Мирамистин» — это раствор без определённого аромата и цвета. При встряхивании на поверхности жидкости образуется пена. Раствор «Мирамистин» выпускается в флаконах из полиэтилена объёмом 500, 200, 100, 150 или 50 мл и картонных коробках. Флакон также дополнительно укомплектован насадкой для введения в средства в уретру.
Состав средства
Главное действующее вещество препарата — компонент под названием «мирамистин». В 1 мл средства содержится 0, 1 г названного ингредиента. Вспомогательным компонентом выступает очищенная вода.
Показания
«Мирамистин» используется для терапии огромного количества патологических состояний. С его помощью лечат такие дерматологические заболевания, как стрептодермия, дерматомикозы, кандидомикозы (в том числе и кандидоз слизистых). Также он показан для обработки ран, ожогов, пролежней, язв.
Препарат нашёл широкое применение в терапии урогенитальных инфекций. В частности его используют для профилактики венерологических болезней и комплексного лечения уретритов. В профилактических целях «Мирамистин» используется перед родами и в послеродовой период.
Данное средство применяется и в стоматологии при гингивитах, стоматитах и других инфекциях полости рта. «Мирамистин» также эффективный при болезнях горла, остром отите, гайморите.
Фармакологическое действие
«Мирамистин» принадлежит к антисептическим препаратам с местным воздействием. Активное вещество оказывает негативное влияние на мембраны клеток микроорганизмов, разрушая их. В результате происходит гибель самых патогенных микроорганизмов.
К мирамистину проявляют чувствительность большинство вредоносных бактерий и грибков: анаэробы и аэробы, грамположительные и грамотрицательные бактерии, дрожжеподобные грибки, дерматофиты и др. Благодаря широкому спектру действия, препарат применяется в дерматологии, гинекологии, стоматологии, отоларингологии, урологии, венерологии и других сферах. При наружном употреблении «Мирамистин» действует только местно и практически не адсорбируется.
Способ применения
«Мирамистин» используют наружно. При кожных инфекциях и других дерматологических проблемах рекомендовано применять аппликации. Для этого небольшой отрез марли или бинта, сложенный в несколько раз, смачивают в растворе и накладывают на зону поражения. После этого фиксируют аппликацию с помощью повязки. Процедуру, в зависимости от степени выраженности проблемы, повторяют несколько раз в сутки.
Для профилактики трихомониаза, гонореи, сифилиса и других венерологических инфекций у женщин показано внутривлагалищное спринцевание раствором, введение раствора в уретру с помощью специальной насадки и внешняя обработка гениталий. Для мужчин аналогичный алгоритм действий, исключая влагалищное спринцевания. Профилактику необходимо проводить не позднее, чем через два часа после потенциально опасного полового акта. Введение препарата в уретру показано также и при уретритах.
Для использования препарата в гинекологии рекомендовано применение тампонов, смоченных в растворе, а также проведение влагалищных орошений.
Для терапии стоматологических патологий показаны полоскания ротовой полости небольшим количеством раствора «Мирамистин». Процедуру повторяют до 4 раз в сутки.
При болезнях горла проводят орошение горла с помощью распылителя или используют полоскания. Для лечения отита применяют тампоны, смоченные раствором, которые вводят внутрь слухового прохода. Наличие гайморита предусматривает промывание верхнечелюстной пазухи, которое проводится непосредственно во время пункции.
Побочные реакции
Поскольку «Мирамистин» обладает высокой избирательностью в отношении микроорганизмов, в подавляющем большинстве случаев он переносится хорошо. При гиперчувствительности к главному действующему веществу возможно наличие местных аллергических реакций. В некоторых случаях присутствует несильное ощущение жжения в месте нанесения, которое быстро проходит и не требует замены препарата.
Правила хранения
Препарат нельзя замораживать. Оптимальная температура хранения не должна быть выше 30 градусов. Общий срок хранения — 36 месяцев.
—>
—>
Как лечить грибок народными средствами
Если горло поражено грибком в незначительной степени, то можно воспользоваться народными отварами из ромашки, золотого уса, чистотела, череды, календулы. Свежевыжатым соком из лимона и золотого уса полощется горло, закапывается нос.
Нистатиновой мазью хорошо смазывать носовые пазухи, ее действие облегчит дыхание, прочистит носовые проходы.
Регулярный прием чеснока при простуде не даст грибку размножаться дальше.
Хорошо смазывать область воспаленного горла облепиховым маслом, маслом Аевит.
Грибковое поражение горла – болезнь коварная, может быстро перейти в хроническую форму, и вспышки заболевания будут повторяться каждое межсезонье. Не стоит заниматься самолечением, только врач может назначить лечение правильно, и при своевременном обращении кандидоз будет побежден.
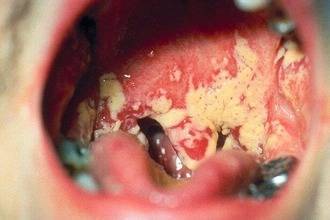
В норме на слизистой зева обитают грибы кандида, однако они не вызывают заболевание. При определенных условиях они начинают стремительно размножаться, провоцируя появление молочницы. Лишь в 5% случаев плесневые грибы становятся причиной кандидоза ротовой полости.
Молочница горла в последние годы все чаще встречается среди заболеваний ЛОР-органов и занимает около 35% всей патологии ротоглотки. Кандидозом страдают одинаково как взрослые, так и дети. Причиной его является снижение иммунитета вследствие:
- частых ОРВИ;
- тяжелой инфекции (туберкулез);
- раннего прекращения грудного вскармливания или вовсе его отсутствия;
- рождения ребенка раньше срока;
- тяжелой эндокринной патологии (щитовидной гипофункции или диабета);
- нарушения обмена веществ (ожирении);
- несоблюдения личной гигиены.
Отдельно следует сказать об антибиотикотерапии, когда высокие дозы мощных антибиотиков принимаются на протяжении длительного времени. Это приводит к нарушению микрофлоры, ведь антибактериальные средства пагубно воздействуют не только на патогенные микробы, но и полезные микроорганизмы.
Помимо антибиотиков следует акцентировать внимание на длительном приеме глюкокортикостероидов в больших дозах и химиотерапии. Они снижают иммунную защиту, из-за чего организм становится более чувствительным к атакам инфекции. Если вовремя не начать лечение кандидоза, болезнь переходит в хроническую форму с ежемесячными обострениями
Если вовремя не начать лечение кандидоза, болезнь переходит в хроническую форму с ежемесячными обострениями.
У взрослых заметить первые признаки болезни достаточно сложно, ведь кандидозное поражение слизистой ротоглотки может протекать скрыто до трех недель. У детей, наоборот, развитие болезни сразу сопровождается появлением симптомов. К ним относятся:
- белые пленки на поверхности слизистой миндалин, задней глоточной стенки, щек, языка или небных дужек;
- налеты имеют творожистую консистенцию, если заболевание вызвано кандидами;
- налеты в виде бляшек, которые плотно соединены со слизистой – при размножении плесневых грибов. При попытке самостоятельного удаления пленки остается кровоточащая поверхность, причем на следующий день на этом месте вновь появляется налет;
- болезненность в горле, усиливающаяся при приеме острых блюд, соленьев и специй;
- небольшая слабость, снижение аппетита;
- невыраженный регионарный лимфаденит.
Маленькие дети из-за грибка могут отказываться от груди, и становятся капризными. Чтобы отличить у младенцев белые грибковые налеты от остатков молока в ротовой полости, достаточно протереть слизистую маревым тампоном, смоченным в содовом растворе (3 г соды на 250 мл теплой воды). Молоко легко смоется, а грибковые налеты вновь появятся после удаления.
Если инфекция распространяется на гортань, появляется приступообразный кашель. При повреждении слизистой в виде язвенных дефектов в слюне можно заметить прожилки крови. В таком случае повышается риск вторичного бактериального заражения, ведь слизистая травмирована и не может выполнять защитную функцию.
Лечение
Грибок является частью микрофлоры человека. В некоторых случаях при его переизбытке развивается кандидоз дыхательных путей, лечение проходит непросто.
Эффективные методы существуют, но рецидив в любом случае может произойти.
Препараты
Раньше широко применяли для лечения кандидоза препараты на основе йода. Со временем разработали более эффективные противогрибковые средства. На практике используют таблетки Нистатин, Фуцис, Флуконазол. Курс лечения зависит от запущенности и выбранного медикамента.
Нередко в лечении молочницы верхних дыхательных путей используется и Амфотерицин В, антибиотик. Медикамент эффективный, но очень токсичный. Может применяться также Амфоглюкамин. Препарат в форме таблеток (растворяется в воде), не вызывает тяжелых побочных эффектов. Назначают по 2 таблетки 2 раза в день после приема пищи. Курс лечения зависти от состояния пациента. Может длиться от 10 до 30 дней.
В борьбе с молочницей дыхательных путей иногда используют ингаляции. Аэрозолем (Эпиген или любой другой) обрабатывают пораженные ткани. Также назначается раствор йодида калия, 30 капель средства нужно растворить в молоке и выпить. Лечение такими средствами продолжительное, поэтому их применяют в комплексе с противогрибковыми средствами (таблетками или уколами).
Народные средства
Грибок молочницы развиваться только в кислой среде. Для устранения налета, нужно поласкают полость рта и горла дезинфицирующими растворами. Для приготовления используют следующие вещества:
- сода;
- соль;
- йод;
- борная кислота;
- бура.
Частота зависит от ядовитости средства. Полоскать нужно каждые 3 часа (после еды) и вечером, перед сном.
Вдобавок к этому ротовую полость можно полоскать отваром трав или раствором сока свежевыжатого лимона. После подобных процедур слои кандиды будут отваливаться сами по себе, ускоряя процесс регенерации тканей.
Советы
Врачи говорят о том, что лечить заболевание народными методами не стоит. Их можно применять как вспомогательное средство, для снятия внешних симптомов и закрепления медикаментозного лечения.
К лечению молочницы нужно подходить комплексно. Укреплять иммунитет, принимать витамины (особенно группы В), правильно питаться, исключить продукты, которые могут благоприятно влиять на и рост грибка.
Симптомы заболевания
Самым основным симптомом трахеита выступает кашель. При возникновении воспаления в слизистой трахеи по любым причинам, увеличивается количество выделяемого ею секрета.
 В результате, раздражаются кашлевые рецепторы, находящиеся в трахее, и появляется кашель. При трахеите кашель отличается своими особенностями.
В результате, раздражаются кашлевые рецепторы, находящиеся в трахее, и появляется кашель. При трахеите кашель отличается своими особенностями.
- Как правило, кашель изначально сухой и навязчивый с трудным отхождением мокроты. Из-за этого у пациента может появиться осиплость голоса, а также боль в горле и за грудиной.
- Чаще всего кашель возникает в ночное время и под утро. Дело в том, что во время сна накапливается много мокроты, от которой дыхательные пути пытаются освободиться. Активизируются кашлевые рецепторы, и кашель проявляется с большей силой.
- Увеличенный поток воздуха, который возникает при глубоком вдохе, крике, плаче или смехе, провоцирует появление кашля.
- Холодный воздух также может повлиять на возникновение приступа кашля при трахеите.
- По истечению 3-4-х дней мокроты начинают легче отходить, кашель становится более влажным и не таким досаждающим.
Помимо кашля, трахеит сопровождается еще рядом симптомов.
В зависимости от причины, вызвавшей болезнь, симптомы могут незначительно отличаться друг от друга.
Трахеит, вызванный вирусными возбудителями имеет следующие симптомы:
- кашель;
- при приступах кашля возникает колющая боль за грудиной и между лопатками;
- повышение температуры тела до 38 °С в начале заболевания. Затем может наблюдаться субфебрильная температура (т. е. постоянное небольшое повышение температуры к вечеру до 37,5 °С);
- на фоне кашля может возникнуть головная боль и расстройство сна;
- возможно увеличение лимфоузлов;
- заложенность носа.

Симптомы трахеита, вызванного бактериями, весьма схожи с симптомами вирусного трахеита. Кроме того, они дополняются следующим:
- одышка;
- отделяемая мокрота приобретает гнойный характер;
- признаки интоксикации (головная и мышечная боль, утомляемость) проявляются сильнее.
При грибковой инфекции у трахеита появляются симптомы, которые зависят от вида возбудителя. При поражении аспергиллезом будут следующие симптомы:
- кашель;
- отделяемая мокрота содержит слизь, гной, комочки;
- невысокая температура до 38 С;
- насморк;
- могут возникнуть спазмы бронхов, т. к. возбудитель затрагивает не только трахею, но и бронхи.
Если причиной трахеита выступил актиномикоз, то болезнь проявится такими симптомами:
- затрудненное дыхание, даже возможно удушье Объясняется это тем, что данные грибки в просвете трахеи вызывают рост некой опухоли – актиномикомы. Затем в просвете разрастается и рубцовая ткань, что также сужает его.
- Свищи Эти образования сначала появляются на стенках трахеи, а затем проявляются и на коже.
Трахеит, который развился по причине грибков рода кандида, имеет следующие симптомы:
- кашель;
- повышенная температура;
- затрудненное дыхание;
- чувство зуда и жжения за грудиной. Появляется из-за того, что грибки на поверхности слизистой формируют пленку, которая и раздражает слизистую.
Аллергический трахеит отличается такими симптомами:
- кашель – приступообразный, упорный и мучительный. У детей кашель может вызвать даже приступы рвоты;
- на фоне сильного кашля возникает резкая боль за грудиной;
- аллергический насморк;
- возможно появление светобоязни, слезотечения;
- конъюнктивит – поражение слизистой оболочки глаза.
Если острый трахеит не лечить должным образом, то возможно его перевоплощение в хроническую форму.
 Кроме того, развитию хронического трахеита способствуют вредные привычки, снижение иммунитета, неблагоприятные условия проживания и труда.
Кроме того, развитию хронического трахеита способствуют вредные привычки, снижение иммунитета, неблагоприятные условия проживания и труда.
При хронической форме происходят определенные изменения в трахее. В зависимости от того, какие изменения произошли, различают два вида хронического трахеита:
- атрофический, когда стенки трахеи истончаются;
- гипертрофический, когда, напротив, слизистая оболочка и сосуды трахеи разрастаются.
Симптомы хронического трахеита характеризуются следующим:
- кашель носит постоянный характер.
- кашель усиливается ночью и после сна. В дневные часы он может совершенно отсутствовать;
- при атофическом трахеите кашель имеет склонность к приступообразному и сухому проявлению из-за скопления на слизистой трахеи корок, которые ее раздражают;
- при гипертрофическом трахеите кашель характеризуется обильным отхождением серозно-гнойных мокрот;
- боли за грудиной и в области лопаток.
Итак, с трахеитом, наверняка, каждый хотя бы раз в жизни сталкивался.
Само по себе это заболевание серьезной угрозы здоровью не несет. Но если не проводить его лечение, оно чревато различными осложнениями в виде бронхитов, пневмоний и пр.
Молочница во рту у детей
Каждый двадцатый новорожденный страдает от кандидоза – обычно инфицирование большим количеством спор грибка происходит во время родов, если у матери непролеченная молочница влагалища.
А вот каждый десятый ребенок грудного возраста заболевает уже из-за нарушения гигиены теми, кто ухаживает за малышом. Он становится беспокойным, плохо сосет, может даже отказываться от еды. Во рту заметна белесая пленочка или творожистые сгустки.
Заболеть младенец может, если у тех, кто ухаживает за ним, кандидоз ногтей или если у матери кандидоз полости рта, при этом она, например, облизывает упавшую соску и вкладывает в рот ребенка. Также склонны к заболеванию «искусственники», которым дают смеси с повышенным содержанием сахара.
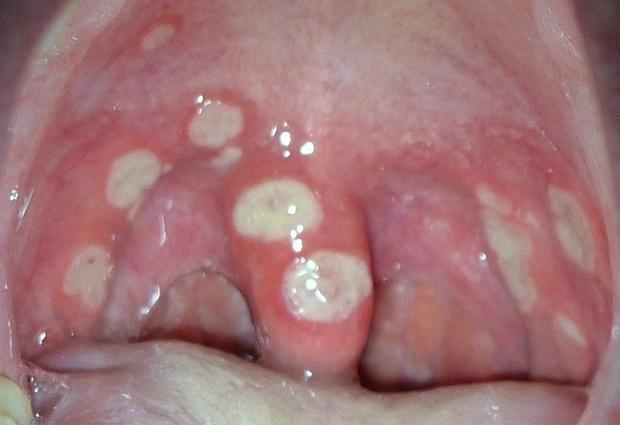
Матерям полезно знать, что кандидоз может передаться и от ребенка матери при грудном вскармливании, при этом поражаются соски. Они шелушатся, зудят, покалывают, ощущается дискомфорт. Чтобы грибок не передавался по кругу, необходимо пролечить молочницу и у матери.
Белый налет можно спутать с остатками молока после еды или срыгивания.
В тяжелых случаях вместо налета появляются уже сгустки, могут возникнуть язвочки.
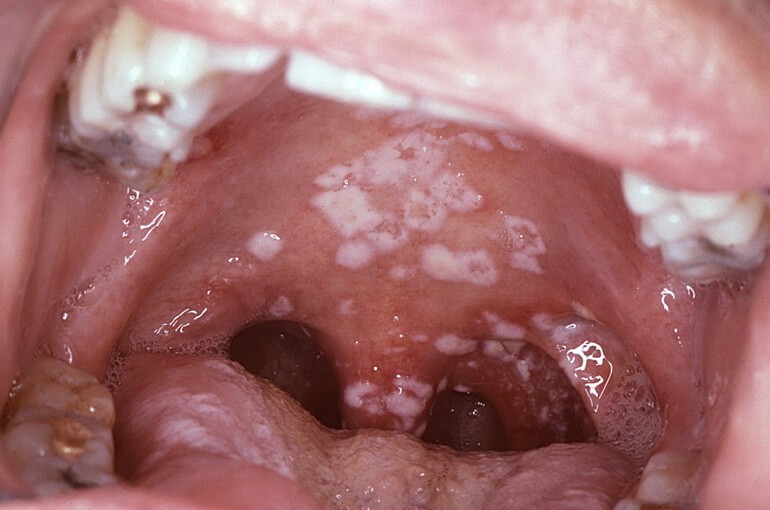
Налет может сосредоточиться на деснах, щеках или на языке.
Причины развития кандидоза горла
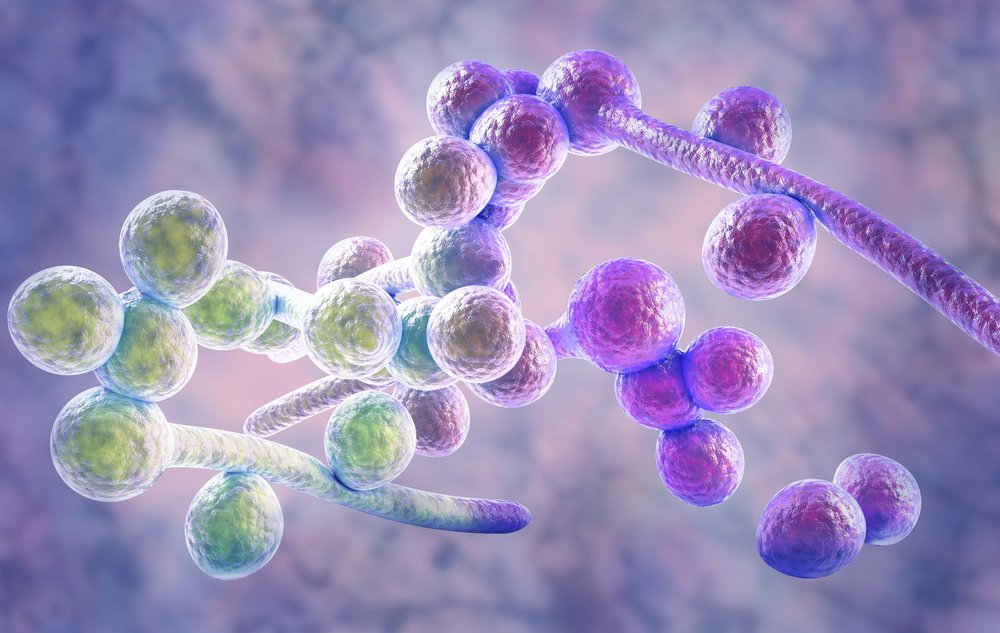
Грибок кандида присутствует у большинства людей, но при сильном иммунитете никак себя не проявляет
Кандидоз миндалин – это заболевание грибковой природы. Его причиной является дрожжевой грибок рода Кандида. В норме, он населяет организм более 80% людей, но не причиняет дискомфорта и не становится причиной развития заболевания. Такие грибки называют условно-патогенными, так как они безопасны для здорового человека.
Развитие заболевания, известного как кандидоз, происходит под действием ряда провоцирующих факторов. В их числе:
- снижение иммунитета;
- длительный прием антибиотиков;
- нарушение микрофлоры ротовой полости вследствие хирургических манипуляций;
- снижение местного иммунитета;
- термическое воздействие на слизистую рта и горла;
- механические травмы миндалин;
- ношение зубных протезов.
Основным фактором развития этого заболевания является снижение иммунной защиты организма. Это происходит в результате стресса, длительного приема антибиотиков, переохлаждения или наличия хронического очага инфекции в организме.
Антибиотики играют важную роль в развитии молочницы на миндалинах у взрослых и детей. Длительный прием препаратов этой группы приводит к нарушению желудочно-кишечной микрофлоры. В результате грибок, присутствующий в организме, начинает активно размножаться, поражая самые уязвимые органы, включая миндалины.
Кандидоз горла может появиться вследствие механического повреждения миндалин и глотки, например, при проглатывании инородного предмета и с пищей, или вследствие травмы при пережевывании твердых продуктов, например, сухарей.
Обратите внимание! Кандидоз миндалин нередко развивается на фоне ожога слизистой ротовой полости.
Еще одним фактором являются хронические заболевания ротовой полости, например, запущенный кариес. В этом случае снижается местный иммунитет, нарушается баланс здоровой микрофлоры, создаются условия, благоприятные для активного размножения дрожжевого грибка.
В группу риска развития кандидоза входят люди с сахарным диабетом. В этом случае причиной уязвимости перед грибками являются эндокринные нарушения, связанные с высоким уровнем сахара в крови.
Чаще всего с заболеванием сталкиваются дети с первых дней жизни и до 2-3 лет. Заражение грибком происходит от матери, непосредственно во время родов. Обострение молочницы обусловлено несовершенством детской иммунной системы и еще не полностью сформировавшейся микрофлорой ротовой полости и ЖКТ. Обострение кандидоза горла у ребенка нередко происходит на фоне прорезывания зубов из-за снижения местного иммунитета.