Болит ушная раковина: причины и лечение
Содержание:
- Как выявить и вылечить перихондрит ушной раковины?
- Симптоматика перихондрита
- К каким докторам следует обращаться если у Вас Перихондрит наружного уха:
- Причины синдрома Титце
- Острый наружный отит: причины, симптомы, лечение
- Причины болезненности ушного хряща
- Острый диффузный отит
- Лечение
- Перихондрит ушной раковины: чем проявляется, как лечить
Как выявить и вылечить перихондрит ушной раковины?
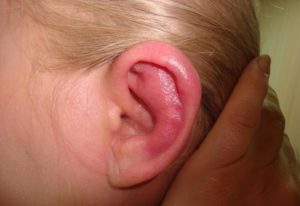
Перихондрит ушной раковин относится к инфекционным заболеваниям, которое развивается из-за проникновения болезнетворных организмов в надхрящницу, в результате чего происходит воспаление уха, сопровождающееся отеками и сильной болью. В МКБ 10 перихондрит обозначается как Н61.0.
Несвоевременное лечение болезни может привести к ряду осложнений, вплоть до нарушения слуха. Различают 2 формы заболевания: серозная и гнойная.
Симптомы перихондрита
В зависимости от того, какая форма перихондрита развивается, отличаются симптомы болезни.
Для серозной формы характерны:
- Слабые болевые ощущения в определенном месте уха, которые периодически усиливаются.
- Появление отека уха, покраснений и натянутости кожи, а также четко выраженного лоска.
- Повышение температуры на месте появления очага заболевания.
- Возникновения уплотнения на ушной раковине.
Гнойная форма характеризуется:
- Сильной болью, которая особенно ярко выражена во время прикасания к больному участку.
- Бугристой отечностью ушной раковины.
- Появлением красноты на участке уха, которая может позже преобразоваться в синюшность.
- Высокая температура у больного, вплоть до 38-39 градусов.
- Сильное деформирование ушной раковины, которое хорошо заметно.
- Наличие гноя под слоем кожи, который легко обнаруживается при пальпации.
При заболевании зачастую ухудшается общее самочувствие, снижается аппетит, сон становится беспокойным и прерывистым. Заболевший начинает чувствовать упадок сил, становится подавленным и раздражительным.
Перихондрит может возникнуть вследствие разных причин:
- Травмирование уха.
- Осложнения из-за туберкулеза или гриппа.
- Снижение иммунитета.
- Осложнения вследствие удаления фурункулов.
- Укус насекомого, особенно часто это провоцирует заболевание ушного завитка у ребенка.
- Развитие отита уха.
Фото как выглядят различные формы перихондрита
Лечение
При начале развития перихондрита необходимо немедленно обратиться к врачу, который назначит соответствующее лечение.
В зависимости от степени заболевания, причин его возникновения и индивидуальных особенностей больного, оно может быть медикаментозным или хирургическим.
Также возможно применение народных средств, однако они малоэффективны и способны только уменьшить болезненные ощущения, но и не вылечить болезнь.
Медикаментозное
Лечение медикаментами без вмешательства хирурга вполне достаточно для того, чтобы вылечить серозную форму перихондрита. Назначаются противовоспалительные средства и антибиотики.
Дозировку лекарств указывает непосредственно врач. Для снижения боли рекомендуется пить обезболивающее.
Также может быть назначена обработка ушной раковины посредством мази, борной кислоты или настойкой йода. Уменьшить воспаление способны и компрессы из ацетата алюминия 8%.
Физиотерапия
При серозной форме заболевания весьма эффективно и применение физиотерапии. Больному может быть назначена лазерная терапия, УФ облучение или рентгенотерапия. Также возможно УВЧ или СВЧ.
При гнойной форме физиотерапия не эффективна.
Причины перихондрита
Воспаление ушной раковины чаще всего вызывает бактериальная инфекция
Воспаление ушной раковины происходит в результате проникновения различных бактерий. Их тип и определяет форму заболевания. Выделяют два пути развития:
- Первичный. Заражение происходит через ранки и микротрещины на кожном покрове ушной раковины.
- Вторичный. Перихондрит возникает как осложнение другого заболевания. При этом бактерии проникают в область ушной раковины по лимфе и крови, поражая другие участки тела.
Причинами любой формы заболевания могут стать:
- Травмирование ушной раковины и слухового прохода.
- Ожог различной степени или сильное обморожение. При этом повреждается верхний слой эпидермиса и в образовавшиеся ранки при неправильно оказанной первой помощи проникает инфекция.
- Формирование гнойных образований. Различные прыщи и фурункулы также становятся причиной развития воспаления.
- Неправильное лечение или отсутствие медицинской помощи при гриппе.
- Отит, характеризующийся образованием гнойных масс.
- Туберкулез. Перихондрит также часто возникает в качестве осложнения туберкулеза.
- Операции на слуховом аппарате.
- Косметологические процедуры. Инфицирование может происходить при прокалывании мочки уха при несоблюдении санитарных норм.
Причин перихондрита множество и прежде, чем начать лечение, необходимо установить, что спровоцировало развития воспалительного процесса в ушной раковине.
Симптоматика перихондрита
 В зависимости от формы перихондита симптомы могут быть менее выраженные (серозный тип), и ярко выражены на фоне бурного течения патологического процесса (гнойный тип).
В зависимости от формы перихондита симптомы могут быть менее выраженные (серозный тип), и ярко выражены на фоне бурного течения патологического процесса (гнойный тип).
Серозная, более редкая, форма развивается чаще всего как следствие проникновения слабовирулентной инфекции после укуса насекомого, царапины или ожога. Она проявляется в сопровождении следующих признаков:
- покраснение уха с характерным глянцевым лоснящимся блеском,
- последовательное возникновение припухлости, отёчности и опухоли, которая сначала увеличивается, а потом, уплотняясь, немного уменьшается в размерах,
- проявление болезненных ощущений, которые присутствуют, но носят не очень выраженный характер,
- увеличение температуры кожных покровов, которая повышается на участке воспаления.
Гнойная, более распространённая, форма вызывает яркие проявления в виде:
- сначала – бугристости и неравномерной отёчности,
- затем – распространения отёка на всю область ушной раковины, кроме мочки (при этом бугристость разглаживается и становится незаметной),
- возникновения интенсивной локализованной, а позже – разлитой боли, которая на первом этапе усиливается при пальпации, а на втором – разливается в шейную, затылочную и височную области.
Одновременно с этим меняется цвет кожных покровов – от красного до синюшного, возникает лихорадочное состояние с температурой до 39 С, ухудшается сон и аппетит, возникает раздражительность.
Тестовым действием считается короткое резкое надавливание на ухо, при котором инфильтрат (клеточные скопления с включениями крови и лимфы) начинает совершать колебательные движения. Эта флюктуация говорит о скоплении гноя и о начале процесса гнойного размягчения ткани, которое на более поздних стадиях приводит к отслоению перихондрия и расплавлению хрящевого каркаса.
 Для усовершенствования диагностики и различения отгематомы от перихондрита, а также серозной формы от гнойной проводят диафаноскопию (трансиллюминацию). Суть метода – в просвечивании тканей (кист и околокожных образований) пучком света. Прозрачная жидкость при просвечивании в тёмной комнате будет иметь красноватый оттенок, мутная – просвечивать не будет. По цветовой реакции определяют заболевание:
Для усовершенствования диагностики и различения отгематомы от перихондрита, а также серозной формы от гнойной проводят диафаноскопию (трансиллюминацию). Суть метода – в просвечивании тканей (кист и околокожных образований) пучком света. Прозрачная жидкость при просвечивании в тёмной комнате будет иметь красноватый оттенок, мутная – просвечивать не будет. По цветовой реакции определяют заболевание:
- светло-жёлтый цвет даёт серозная форма,
- затемнение – гнойная,
- красный цвет виден при отгематоме.
К каким докторам следует обращаться если у Вас Перихондрит наружного уха:
Отоларинголог
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Перихондрита наружного уха, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Eurolab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Eurolab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
Причины синдрома Титце
Немецкий хирург Титце, по фамилии которого и назван синдром передней грудной стенки, его основной причиной считал недостаточное питание, которое приводит к нарушению обмена веществ (например, к гиповитаминозу или кальциевому обмену). Также спровоцировать болезнь, по его мнению, могут частые заболевания верхних дыхательных путей, сопровождающиеся сильными приступами кашля.
На самом деле точные причины синдрома Титце не установлены до нашего времени, поскольку реберный хондрит считается редкой патологией. Вместе с этим возможно выявить несколько факторов, которые активно способствуют возникновению и развитию данного заболевания:
Регулярные физические нагрузки на верхний плечевой пояс;
Постоянные физические нагрузки на грудную клетку;
Периодические микротравмы грудной клетки, к примеру, ушибы при занятиях некоторыми боевыми видами спорта;
Болезни дыхательных органов;
Перенесенные инфекционные заболевания;
Аллергия;
Аутоиммунные заболевания;
Коллагеноз;
Артрит;
Артроз.
Можно сказать, что причиной синдрома Титце зачастую выступает любое заболевание, вызывающее нарушение обмена в соединительных тканях и снижающее иммунологические свойства организма человека.
Поскольку кровообращение в хрящевой ткани после оперативного вмешательства подвергается нарушениям и она больше подвержена инфицированию, причиной синдрома Титце может стать также операция в области грудной клетки.
Синдром Титце не имеет ярко выраженных признаков, поэтому его обычно очень трудно определить: часто врачи ошибаются с диагнозом. Тем не менее, можно назвать некоторые основные симптомы синдрома Титце:
Острые приступы боли в передней части грудной клетки;
Перемещение болевых ощущений вниз или в левую область грудины;
Центром боли, как правило, являются четвертое, пятое и шестое ребро;
При любом движении тела боль обостряется;
При глубоком дыхании болевые ощущения также усиливаются и, наоборот, в состоянии покоя и при легком дыхании – отступают;
При нажатии пальцами в область крепления ребер к грудине наблюдаются ощутимые боли.
Следует отметить, что последний в списке симптом синдрома Титце является самым распространенным признаком заболевания. Если же при пальпации в районе соединения грудной клетки и ребер боли не ощущается, вероятность наличия данной болезни крайне мала.
Еще одним характерным симптомом синдрома Титце является небольшая припухлость в районе пораженного реберного хряща. Как правило, ее размер составляет 3-4 см и она имеет плотную поверхность. Любые прикасания к этой области вызывают у человека болезненные ощущения. Если у больного наблюдается один из этих основных признаков, можно предположить развитие синдрома Титце.
У некоторых больных вышеназванные симптомы при реберном хондрите сопровождаются одышкой, снижением аппетита, бессонницей и тахикардией. Редко дополнительными симптомами синдрома Титце выступают отеки кожи в области грудной клетки и местное повышение температуры.
Рентгенография при диагностике данного заболевания практически не имеет смысла, поскольку на ранних стадиях не выявляет возникновение реберного хондрита. Она необходима лишь для того, чтобы при обследовании исключить наличие болезней легких или всевозможных онкологических заболеваний. Чтобы определить синдром Титце, рекомендуется пройти компьютерную томографию, которая способна распознать характерные для болезни изменения на ранних стадиях.
Острый наружный отит: причины, симптомы, лечение
Острый наружный отит является инфекцией наружного слухового прохода, как правило, вызванной бактериями (чаще всего род бактерий Pseudomonas).
Если у вас возник острый отит наружного уха, вы можете испытывать боль, выделения из уха и потерю слуха, в том случае, если ушной канал отек, а любая обработка ушной раковины вызывает боль. Диагноз ставят на основании обследования. Лечение сводится к хирургической обработке и применению препаратов местного назначения, в том числе антибиотиков, кортикостероидов и уксусной кислоты, или их комбинации.
Наружный отит может проявляться в виде локализованного фурункулеза или диффузной инфекции всего ушного канала (обычного или острого отита наружного уха). Это заболевание часто называют «ухо пловца». Сочетание воды в ушном канале и использование ватных тампонов является основным фактором риска возникновения острого наружного отита. Злокачественный наружный отит является тяжелым синегнойным остеомиелитом височной кости, возникающим у диабетиков и пациентов с ослабленным иммунитетом.
Диффузный наружный отит обычно может быть вызван бактериями, такими как синегнойная палочка, протей вульгарный, золотистый стафилококк или кишечная палочка. Грибковый наружный отит (отомикоз), как правило, вызывается черной плесенью Aspergillus niger или диплоидным грибком Candida Albicans (реже). Появление фурункулов в наружном ушном канале обычно вызвано золотистым стафилококком.
Причины болезненности ушного хряща
Причин, по которым болит ушная раковина снаружи и хрящ предостаточное количество, причем вызваны они могут быть самыми разнообразными факторами. Примечательно, что любой вид патологии провоцирует определенную реакцию, поскольку организм всеми силами пытается отторгнуть заболевание, нарушающее его нормальное функционирование.
Рассмотрим часто встречающихся виновников, которые вызывают болевые ощущения ушной раковины.
Причины возникновения боли в ушной раковине самые разнообразные
Травма
Любая травма может привести в боли хряща ушной раковины
Хрящ уха может болеть в том случае, если он чем-либо травмирован.
Прокол хряща или сильный удар могут вызвать образование кровоподтеков, повреждения участков ткани или развитие воспалений.
Травмирование хряща может произойти и вследствие отрицательного воздействия факторов внешней среды.
Это может быть и сильные порывы ветра, и ожоги, и обморожения, а также попадание на кожный покров различных вредных химических веществ.
Приведем пример, наверно многим знакомо неприятное покалывание ушей и кончика носа на сильном морозе. Вот это и есть то самое повреждение, вызванное одним из факторов окружающей среды.
Среди явных причин появления острой боли в хряще отмечается серьезное травмирование ушной раковины, например частичного или полного ее отрыва. Такие случаи далеко не редкость, в силу того, что человек не застрахован от различных несчастных случаев.
Единственное верное решение в подобной ситуации – это срочное хирургическое вмешательство, призванная спасти жизнь пострадавшего и его ухо.
Аллергические реакции
Аллергия — одна из причин болезненности хряща уха
Иной раз источник, почему болит хрящик уха, может оказаться самый неожиданный.
Аллергическая реакция организма на какой-либо раздражитель вполне может спровоцировать неприятную болезненность хряща, к тому же добавит и зуд.
Влиянию такого фактора в большей степени подвержены люди, которые страдают наличием сухости в слуховом проходе, вызванной недостатком образования серы.
Также реакция повышенной чувствительности может возникнуть под воздействием грибков, способных с легкостью попасть в ухо и начать там размножаться.
Также развитие аллергической реакции, провоцирующей боль хряща, может стать и излишнее накопление серы в органе слуха. Помимо этого сера может закрыть собой слуховой проход, вследствие чего значительно снижается слух.
Болезненность хряща и чувство сдавленности в полости уха также может быть вызвано аллергическим ринитом или синуситом.
Невралгия и патология челюстного сустава
Расположение крупных черепно-мозговых нервов
Иногда ушной хрящ болит из-за воспалений тройничного, промежуточного или языкоглоточного нервов.
Если наблюдается затылочная невралгия, то болевой синдром появляется в наружном отделе органа слуха.
При воспалениях тройничного нерва, которое зачастую бывает только одностороннее, проявление боли отмечается в околоушной области.
В том случае, если воспалительный процесс развивается в нервных стволах около лица, то очаг болевого синдрома располагается в хрящике уха. При этом такое воспаление характеризуется такими проявлениями:
- давление в полости уха;
- выраженная боль при широком открытии рта;
- появление высыпаний герпетического вида спустя несколько суток.
Что же касается воспалений височно-нижнечелюстного сустава, то болевой синдром появляется сначала в челюсти, а затем распространяется и к области ушей.
Челюстные движения вызывают боль в хряще со стороны воспаленного сустава, а при широком открытии рта слышен громкий щелчок.
Воспалительные и инфекционные заболевания
Инфекции провоцируют различного рода заболевания, и как следствие боль хряща
Воспалительный процесс органа слуха человека может развиться в различных его отделах:
- Внутреннее ухо.
- Среднее ухо.
- Наружное ухо.
Чаще всего именно наружный отит провоцирует боли в хрящике, а также возникновение неприятные ощущений в раковине уха.
Такая патология как перихондрит, которая является инфекционным поражением хрящевых тканей, может вызвать сильнейшую боль не только самого хряща, но и всего наружного уха. Помимо этого, болевой синдром в ушной полости и хрящика могут возникнуть на фоне таких недугов как гайморит, паротит, ринит и др.
У людей, занимающихся плаванием, довольно часто возникает боль в хрящах уха. Это связано с тем, что ухо почти всегда взаимодействует с водой и под ее влиянием кожа становится мягкой и отекает, вследствие чего различным инфекциям намного проще проникнуть в полость уха и вызвать воспаление раковин, хрящей или барабанных перепонок. Медицина подобное явление окрестила как «ухо пловца».
Острый диффузный отит
Провоцирующие факторы: избыточный туалет ушей, попадание воды в ухо, микротравмы кожи НСП, факторы снижения иммунитета (переохлаждение, избыточный загар, ОРВИ, хронические заболевания). Возбудители заболевания: золотистый стафилококк, синегнойная палочка.
Симптомы
Это сильная боль в ухе, заложенность уха, жидкие выделения из слухового прохода в небольшом количестве, также отмечается увеличение заушных или околоушных лимфоузлов, воспаление кожи ушной раковины, может быть повышение температуры, симптомы интоксикации. При осмотре отмечается гиперемия и отёк кожи НСП, кожа неровная, с наложениями прозрачного жёлтого или гноевидного отделяемого, виден слущенный эпидермис. Просвет НСП часто резко сужен и может не определяться барабанная перепонка. Если она видна, то обычно тоже неровная и умеренно гиперемирована. Нередко определяется увеличение и болезненность регионарных лимфоузлов, утолщение, болезненность и гиперемия ушной раковины. Слух при сохранении просвета НСП снижен незначительно или нормальный.
Диагностика
Для постановки диагноза, кроме осмотра, нужно исключить заболевание среднего уха, для чего проводят камертональные пробы (исследование слуха набором камертонов), тимпано- и импедансометрия (измерение подвижности барабанной перепонки), исследование порогов слуха (аудиомерия). Эти исследования проводятся для исключения заболеваний среднего уха. Лабораторная диагностика включает в себя общий анализ крови, сахар крови, посев из больного уха на микрофлору для назначения антибактериальной терапии.
Лечение
Основное направление лечения — это антимикробная и противовоспалительная терапия. Назначаются местно или системно антибиотики, противовоспалительные препараты (нестероидные противовоспалительные препараты, кортикостероиды). При сильной боли хороший эффект от заушных блокад с кортикостероидами и местными анестетиками. Проводится щадящий туалет уха, промывание, для освобождения от отделяемого и эпидермальных масс. Дополнительно можно использовать методы физиолечения: тубус-кварц или лазеротерапию.
Лечение
Основной целью терапии врачи видят сохранение слуха, для чего применяются различные методики оперативного вмешательства. Применение определенных методов зависит от характера образования, его степени распространения и стадии развития.
Хирургический метод
При раке уха часто применяется хирургический метод, предполагающий частичное удаление височной кости. Такая операция носит название . Также удаляются околоопухолевые хрящи и само раковое образование, другими словами, осуществляется мастоидектомическая операция.
При незначительных размерах опухоли прибегают к ее выскабливанию, но оно может привести к рецидивам. При осуществлении оперативных действий хирурги строго следуют абластическим принципам, предупреждающим распространение рака посредством кровотока.
Лучевая терапия
Одним из эффективных методов лечения опухолевых процессов является , что обеспечивает подавляющее воздействие на рост образования.
Кроме того, облучение может проводиться радиотерапевтическим или высоковольтным способом. Подобное лечение обычно используют против меланом, сарком и прочих раковых образований. Иногда подобная терапия назначается неоперабельным больным для облегчения течения рака на поздних этапах онкологии.
Химиотерапия
Этот способ предполагает прием противораковых препаратов из группы . Считается основной терапевтической методикой в лечении ушной онкологии, поскольку способствует торможению роста и дальнейшего развития опухолевого процесса. При отдаленном метастазировании показано проведение системной химиотерапии.
Криодеструкция опухоли
Обычно используется в случаях, когда онкология располагается в наружном или среднем ухе. Методика предполагает посредством воздействия на него жидким азотом, в результате чего происходит гибель раковых клеток.
Радиотерапия
Подобная методика предполагает применение корпускулярного ионизирующего лечения, когда ухо обрабатывается специальным аппаратом, излучающим гамма-лучи (Кибер-нож или Гамма-нож).
Прижигание
В основе подобного лечения лежат принципы диатермокоагуляции, когда на ткани воздействуют высокочастотным электротоком. Подобное лечение бывает контактным и бесконтактным. Процедура схожа с радиотерапией, только частота тока здесь достигает 400 кГц, а в радиотерапии всего до 4 МГц.
Перихондрит ушной раковины: чем проявляется, как лечить
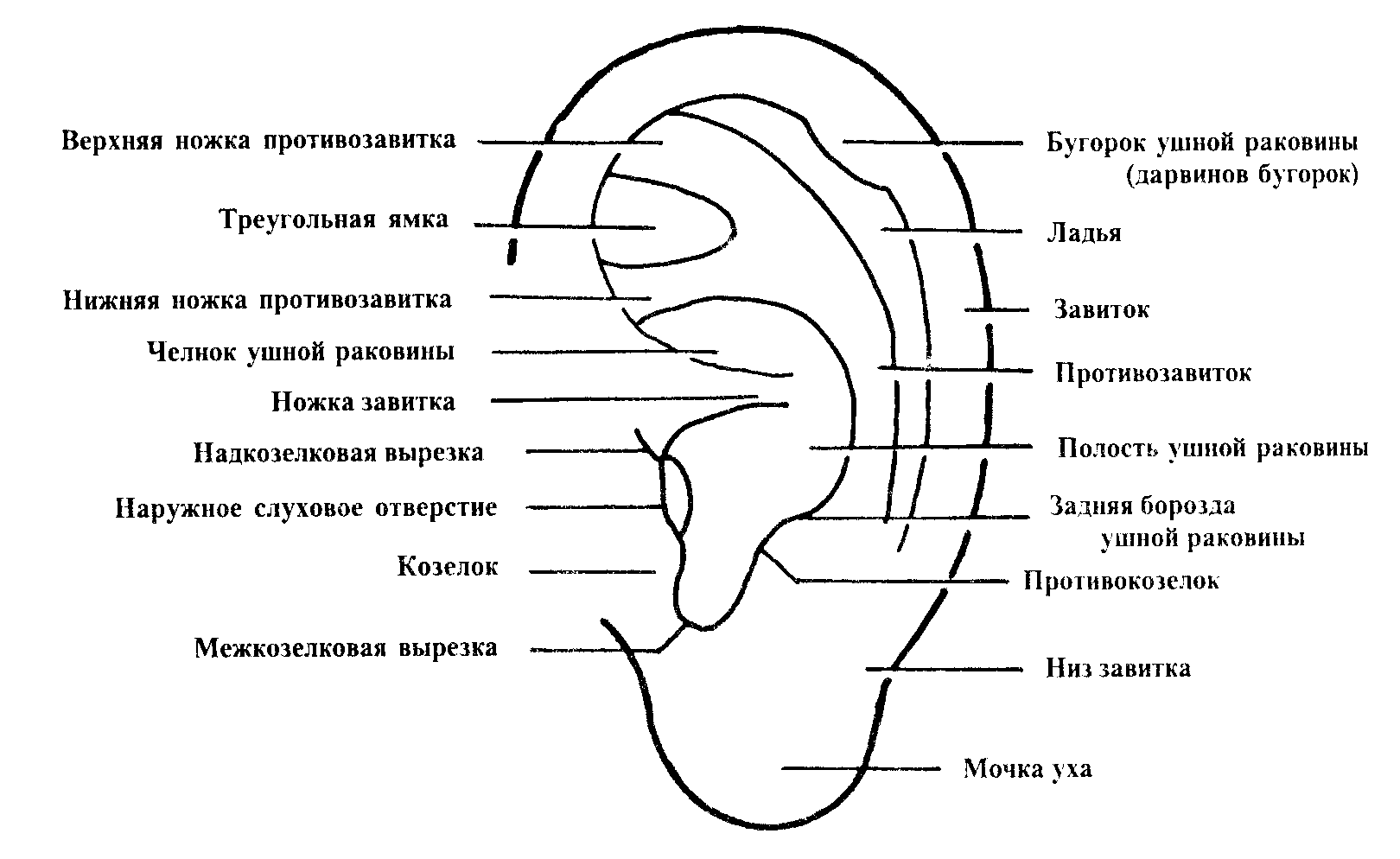
Ушная раковина состоит из эластического хряща. При проникновении в него инфекции из-за травмы, ожога, укуса насекомых, после гриппа возникает его воспаление – перихондрит. На первой стадии заболевания можно быстро купировать процесс.
Если же не обратить внимания на симптомы, которыми проявляется воспаление надхрящницы, не начать лечение, то возникнут осложнения. Тогда для полноценной терапии потребуется хирургическое вмешательство.
Для восстановления формы раковины необходима пластическая операция.
С незначительными изменениями протекает серозный перихондрит. Зачастую ему предшествует травма ушной раковины, укус насекомого, грипп. Для серозной формы характерны:
- гиперемия кожи;
- отёчность ушной раковины;
- болезненность при пальпации.
Серозный перихондрит протекает не так тяжело, как гнойный, но он является основной причиной кисты наружного уха.
Гнойный перихондрит развивается в основном из-за проникновения инфекции (синегнойной палочки, стафилококков) в надхрящницу. Вначале возникает незначительное воспаление ушной раковины. Оно проявляется болезненностью наружного уха, слухового прохода. Достаточно быстро присоединяются другие симптомы:
- покраснение кожи наружного уха;
- припухлость по всей ушной раковине (кроме мочки);
- отёчность уха;
- поверхность ушной раковины становится бугристой (из-за скопления гноя);
- повышение температуры тела.
При образовании гнойного экссудата между хрящом и надхрящницей возникает флюктуация (возможность смещения относительно подлежащих тканей). Прогрессирование процесса сопровождается некротическими изменениями хряща. Происходит его гнойное расплавление.
https://youtube.com/watch?v=MyAMtXRiU_c
Этот процесс необратимый. Из-за нарушения питания, некротических изменений хрящ расплавляется. Кожа сморщивается, и ушная раковина становится бесформенной. Деформация ушной раковины при гнойном перихондрите выражена сильнее, чем при серозной форме.
Чем скорее начать адекватную терапию перихондрита, тем выше вероятность сохранения хряща ушной раковины. На первой стадии патологию лечат консервативно. При прогрессировании процесса необходимо хирургическое лечение.
Лечат воспаление надхрящницы, проводя противомикробную и противовоспалительную терапию. Назначают:
- антибиотики;
- физиопроцедуры;
- согревающие компрессы;
- местное лечение.
Антибиотики подбирают в зависимости от штамма микроорганизма, спровоцировавшего воспалительный процесс. Назначают:
- тетрациклин;
- олететрин;
- эритромицин;
- аугментин.
Эти лекарства назначают перорально, внутримышечно или внутривенно, в зависимости от запущенности процесса.
Для наружного применения используют антибактериальные средства:
- 1% мазь полимиксина М;
- повидон-йод.
Перед применением антибиотиков у пациента обязательно проверяют наличие на них аллергической реакции.
Вместе с противомикробным лечением назначают физиопроцедуры. Рекомендованы УФ-облучения.
При флюктуации и гнойном течении перихондрита необходима операция.
При гнойном перихондрите необходимо хирургическое вмешательство.
При нагноении операцию лучше не откладывать. На ранней стадии развития гнойного процесса удаётся сохранить хрящ. Операцию проводят под местной анестезией. Делают широкий разрез тканей:
- Малые разрезы на передней стороне ушной раковины, а большие – на внутренней. Их делают вертикально, параллельно контурам ушной раковины, чтобы избежать образования больших видимых рубцов.
- Разрезы делают перпендикулярно контурам ушной раковины. Этот способ используют при расплавлении хряща. Тогда образовавшиеся рубцы будут препятствовать сморщиванию ушной раковины.
Полость абсцесса выскабливают, чтобы удалить отмершие ткани. В операционную рану вкладывают тампон, смоченный антибиотиком или гипертоническим раствором. Перевязки делают ежедневно. При тяжёлом течении их меняют 2 раза в день.
Для быстрого рассасывания рубцов рекомендуют физиотерапию ультразвуковыми воздействиями. Проводят ультрафонофорез:
- гидрокортизоном;
- аминазином.

Сочетают его с грязевыми аппликациями.
Лечение перихондрита длительное, при гнойной форме может потребоваться пластическая операция по восстановлению хрящевой ткани. Поэтому заболевание лучше не допустить.
Для этого после укусов, травм (даже незначительных царапин) ушную раковину обрабатывают:
- перекисью водорода;
- раствором йода.
Если возникает покраснение, можно попробовать холодные спиртовые примочки, но с полноценным лечением лучше не затягивать. К тому же это может быть и не перихондрит.
: ( – 1, 5,00 из 5)Загрузка…