Двухсторонний гайморит, как лечить острый синусит у взрослых в домашних условиях
Содержание:
Виды двухстороннего гайморита
Несмотря на похожую клиническую картину гайморита, заболевание все же делится на несколько видов. Врачу необходимо определить, каким именно гайморитом страдает пациент, чтобы подобрать верное лечение. Определяют такие виды заболевания:
- острый двусторонний гайморит. Начинается как синусит, локализованный в верхнечелюстной части. Если упустить его, используя несвоевременное или неверное лечение, то слизь будет застаиваться в пазухах, не имея возможности выйти из-за отечности, постепенно становясь гнойной субстанцией. В результате симптомы обычного насморка усиливаются, повышенная температура тела держится постоянно. Вследствие острого двухстороннего гайморита гной открывает доступ бактериям, и уничтожить инфекцию из носовых пазух полностью становится крайне сложно;
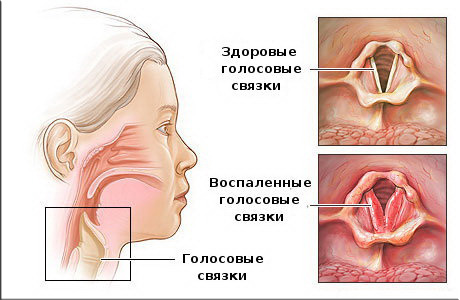
- двухсторонний катаральный гайморит. В начальной стадии заболевания сильно затрудняется дыхание, нос постоянно заложен, а голос становится гнусавым, при этом чувство обоняния слабеет или совсем притупляется. Зачастую отекают щеки и глазное нижнее веко, а температура тела вырастает до 38 градусов, при этом других явных причин для ее повышения нет. У заболевшего катаральным гайморитом человека появляется плохое самочувствие, слабость, вялость и апатия, он быстро устает, не может сконцентрироваться на работе, ухудшается сон и аппетит;
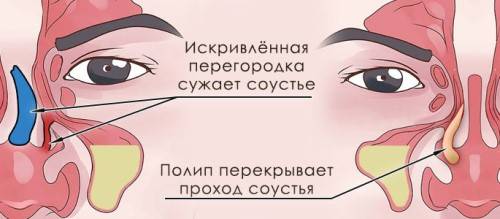
двухсторонний гнойный гайморит. В основном проявляется в хронической форме. По причине того, что гайморовы пазухи находятся очень близко к головному мозгу, потому необходимо максимально быстро определить заболевание и его форму, чтобы не допустить негативных последствий. Если упустить стадию, когда гайморит можно вылечить медикаментозно, будет необходимо хирургическое вмешательство в виде прокола пазухи. Метод весьма радикальный, однако позволяет удалить гнойную массу, скопившуюся в пазухах носа, произвести дезинфекцию слизистой носоглотки, а также не дать ей распространиться. Гнойный гайморит в крайней стадии может привести к таким последствиям, как потеря обоняния или зрения, воспаление в оболочках головного мозга или в нем самом;
Двухсторонний гайморит опасен тем, что симптомы сильно похожи на признаки простуды, из-за чего заболевший часто обходится без помощи врача, пытаясь вылечиться собственными силами. В результате чего заболевание запускается и переходит в острую стадию.
- двухсторонний экссудативный гайморит. Воспалительный процесс при экссудативном гайморите затрагивает обе гайморовы пазухи, при этом наблюдается их сильный отёк, заложенность носа, из носа происходит активный отток гнойных субстанций. Если притрагиваться к лицу, то имеются болевые ощущения в области скул и придаточных пазух носа. Боль также возникает, если наклонять голову, а из глаз самопроизвольно идут слезы. Возникает этот вид гайморита вследствие воздействия аллергенов и других раздражителей, а усиливают его течение искривлённая носовая перегородка, больные зубы и десны(наличие кариеса, пульпита, парадонтита, стоматита), предрасположенность к аллергии, иммунодефицит, лечение ослабляющими иммунитет средствами, работа на предприятиях, вредных для здоровья;
- двухсторонний пристеночный гайморит. Пристеночную форму заболевания провоцируют стрептококки, золотистый стафилококк, хламидии, гемофильная палочка и другие возбудители вирусных инфекций ротовой полости и носоглотки. При неадекватном лечении острой формы гайморита, он может перерасти в том числе в пристеночную. Дыхание становится очень затруднительным, так как стенки пазух сильно утолщаются из-за отека, что мешает проходимости выводящих путей. Наиболее часто пристеночным гайморитом заболевают в холодное время года. Когда человек наиболее подвержен простудным и другим ЛОР-заболеваниям;
- хронический двухсторонний гайморит. Наиболее сложно поддающаяся форма лечения заболевания. Возникает в результате того, что острый, а затем и все последующие стадии гайморита начали лечить слишком поздно, вовремя не выявив заболевание и, вследствие чего, назначив и применив неправильное лечение. Характеризуется всеми симптомами, присущими остальным формам гайморита, но отличается более длительным сроком протекания, в основной части довольно слабым и вялым, с периодическими обострениями. В зависимости от того, в насколько сильно запущенной стадии находится заболевание, назначают терапию и длительность лечения.
Лечение
Методика, определяющая как лечить двухсторонний гайморит острой или хронической формы, включает несколько направлений терапии:
- устранение причины болезни – общая антибиотикотерапия, улучшение вентиляции гайморовой полости и ее санация;
- симптоматическая терапия;
- физиотерапевтические процедуры, ускоряющие выздоровление.
Медикаментозная терапия
Если речь идет об аллергическом гайморите, основа лечения – прием антигистаминных препаратов (например, Лоратадин, Дезлоратадин, Кларитин, Цетиризин) и использование назальных форм глюкокортикоидных гормонов (Назонекс, Дезринит). Если это возможно, нужно устранить аллергены или снизить их количество: уехать в другую местность, носить маску во время цветения растений, убрать из квартиры ковры, мягкую мебель с тканевой обивкой, минимизировать количество домашней пыли.
При вирусном гайморите показаны препараты, обладающие противовирусной активностью, – Циклоферон, Виферон, Гропринозин. В качестве симптоматической терапии назначаются жаропонижающие средства, а также назальные капли, уменьшающие отечность и снимающие воспаление слизистых оболочек.
В лечении гнойного гайморита используются антибиотики группы макролидов, пенициллинов и цефалоспоринов.
| Группа антибиотиков | Примеры препаратов |
|---|---|
| Макролиды | Азитромицин, Кларитромицин |
| Защищенные пенициллины | Амоксициллин+клавулановая кислота (Амоксиклав, Аугментин) |
| Цефалоспорины | Цефуроксим, Цефиксим, Цефподоксим |
| Фторхинолоны | Левофлоксацин, Моксифлоксацин (у детей и подростков не используются) |
Как лечить двухсторонний гнойный гайморит, если нет данных о чувствительности бактерий к тому или иному антибиотику? Конечно, лучше всего назначать именно тот препарат, к которому окажется чувствителен возбудитель, вызвавший болезнь. Но для этого нужно провести диагностическую пункцию гайморовой пазухи и дождаться результатов посева (3 и более дня). Поэтому в большинстве случаев первичное назначение антибиотика происходит опытным путем, когда ЛОР-врач использует препараты первой, второй и третьей линии.
Первая линия – это те антибиотики, которые назначаются наиболее часто при отсутствии тяжелого течения: Азитромицин, Кларитромицин, Амоксиклав (Аугментин). В более серьезных ситуациях показаны цефалоспорины второго и третьего поколения, фторхинолоны.
Симптоматическое лечение подразумевает назначение жаропонижающих и противовоспалительных средств (Парацетамол, Ибупрофен, Нимесулид, Мефенаминовая кислота). Также рекомендованы препараты, укрепляющие иммунитет, витамины, минеральные комплексы и т. п.
Местная терапия
Регулярно проводят закапывания растворами Фурацилина, Мирамистина, Протаргола, промывания солевыми средствами – Аквамарис, Аквалор и др.
Часто прибегают к промыванию пазух методом «кукушка». Пациент ложится под наклоном 45°. Ему в нос вводят эластичные катетеры, через один из них подается лекарственный раствор в носовую полость, а через второй с помощью насоса жидкость выводится обратно. Благодаря созданию отрицательного давления удается промыть гайморовые пазухи. Обычно курс лечения составляет 5-7 процедур.
Лечебная пункция — довольно неприятный способ лечения гайморита. После местного обезболивания специально изогнутой иглой осуществляют прокол верхнечелюстной пазухи, далее ее подсоединяют к шприцу и начинают промывание. Таким путем очищают полость от гнойного содержимого, а затем вводят антисептические и противовоспалительные средства. Как правило, уже после первой пункции значительно улучшается самочувствие. В случае тяжелых форм гайморита делают несколько таких процедур.
Физиотерапия
В случае двустороннего гайморита показаны следующие физиотерапевтические методы:
- ультразвук;
- тубус-кварц;
- УВЧ;
- магнитотерапия;
- электрофорез.
Назначаемые физиотерапевтические процедуры улучшают кровоснабжение, нормализуют обменные процессы, способствуют скорейшему снятию воспаления и выздоровлению.
Лечение взрослых и детей
Борьба с гайморитом в большинстве случаев основывается на комплексном лечении. Сюда входит медикаментозная терапия, физиотерапия, хирургическое вмешательство, а также народная медицина.
Медикаментозная терапия
Какими препаратами будет проводиться лечение зависит от диагностированной формы гайморита. Но чаще всего для лечения двустороннего гайморита назначают следующие средства:
- Антибактериальные препараты:
- Азитрокс;
- Ровамицин;
- Цефалексин и другие.
- Антигистаминные и нестероидные противовоспалительные средства:
- Лоратадин;
- Зиртек;
- Ибупрофен;
- Нимесулид.
- Сосудосуживающие капли:
- Назол;
- Галазолин.
- Местные препараты для промывания носовых ходов:
- Фурацилин;
- Мирамистин;
- Хьюмер;
- Маример.


Приоритетным направлением в лечении гайморита является консервативная терапия современными лекарственными препаратами
Если человека тревожит сильная головная боль, а выхода экссудата не наблюдается, проводится анемизация слизистой оболочки носа. Подобная манипуляция предполагает распыление специальных препаратов, которые вызывают спазм кровеносных сосудов. Появление гноя после проведения процедуры говорит о блокировке верхнечелюстной пазухи.
Физиотерапия в помощь
Физиотерапевтические методы уже давно и успешно применяются в терапии патологий дыхательных путей. Они доступны, не несут никакой опасности и не причиняют болезненных ощущений.
Для лечения двухстороннего гайморита используются следующие физиотерапевтические мероприятия:
- магнитотерапия — воздействие магнитного поля на воспалённый участок;
- тубус-кварц — лечение с помощью ультрафиолетовых лучей, вследствие чего повышаются защитные силы организма, улучшается кровообращение, увеличивается количество эритроцитов в крови;
- УВЧ-терапия — высокочастотное электромагнитное поле прогревает пазухи и в результате этого проходит боль, отёк, воспаление, улучшается регенерация тканей;
- лазеротерапия — в основе метода заложено положительное воздействие ультрафиолетовых или инфракрасных лучей на поражённую область;
- электрофорез — введение лекарства с помощью тока в необходимую зону.
Хирургический метод
В некоторых случаях консервативная терапия бессильна в борьбе с болезнью. Тогда больному проводят прокол пазух, который предназначен для следующих целей:
- Оттока выделений.
- Ввода лекарственных средств в место локализации воспаления.

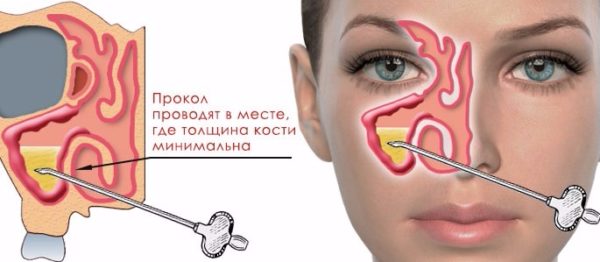
Прокол гайморовой пазухи предназначен для механического дренажа пазухи носа и взятия содержимого для лабораторного исследования
Процедура несложная, поэтому осуществляют оперативное вмешательство под местным наркозом. С помощью анестезирующих средств (Новокаина или Лидокаина) обрызгивают сначала полость носа, а затем вводят их глубоко под слизистую. Как только анестезия подействует, специальной иглой выполняют вскрытие гайморовых пазух и вставляют специальную трубку для оттока содержимого. Затем полость носа промывают антисептиками. На завершающем этапе в область воспаления вводят антибактериальные средства.
Рецепты нетрадиционной медицины для домашнего применения
Методы народной медицины имеют скорее вспомогательное значение и применяются как дополнительные меры.
Хорошо зарекомендовали себя следующие рецепты:
Медовые капли. В равном количестве (по 1 чайной ложке) смешивают мёд, сок алоэ и чистотела. Закапывают в носовые ходы по 3 капли 4 раза в день. Лавровый лист. Для приготовления отвара 10 штук сухих листьев залить 500 мл воды, довести до кипения и оставить томиться в течение 15 минут. После этого жидкость процедить, немного остудить, смочить в ней салфетку и наложить на область переносицы. Держать рекомендуется не менее часа, иначе эффекта от процедуры не будет. Чтобы сохранялось тепло, сверху следует положить полотенце
Внимание! Не применять этот рецепт при гнойной форме гайморита. Компресс из глины. Для этого 50 гр сухой глины развести в кипятке так, чтобы получилась пластилинообразная смесь
Для этого 50 гр сухой глины развести в кипятке так, чтобы получилась пластилинообразная смесь
Компресс из глины. Для этого 50 гр сухой глины развести в кипятке так, чтобы получилась пластилинообразная смесь
Смочить в растительном масле марлю и приложить её в области гайморовых пазух. Сверху выложить глину и накрыть полотенцем. Лучше использовать голубую или зелёную глину, так как они обладают уникальными целебными свойствами, которые порой превосходят даже средства традиционной медицины.
Симптоматическая терапия
Двусторонний гайморит протекает с ярко выраженными симптомами, особенно у детей.
Больные жалуются на высокую температуру тела – до 39 ºС, общую слабость, заложенность носа, обильное отделение слизи из носа, головные боли.
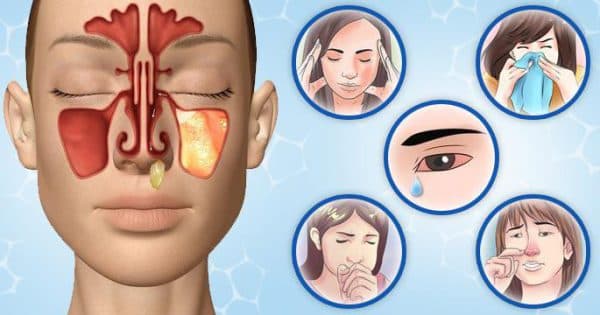
К симптомам относят головную боль, слезотечение, заложенность носа, покраснение и зуд, кашель
Хронический двусторонний гайморит у взрослых имеет менее выраженную клиническую картину, но при этом симптомов больше:
- Головные боли;
- Распирающее или сдавливающее чувство за глазницами и в зоне щёк;
- Заложенность носа и скудное отделяемое в период ремиссии;
- Общая слабость, усталость, связанные с хронической гипоксией головного мозга и интоксикацией;
- Регулярный сухой кашель, обусловленный стеканием слизи по стенкам глотки;
- Гнусавость голоса;
- Отёчность щёк и век;
- Конъюнктивит и светобоязнь;
- Нарушение обоняния.
Существует достаточно много методов, которые способствуют разжижению и отхождению слизи, вентиляции и дренированию пазух. Симптоматическое лечение облегчает течение болезни, но не устраняет его причину, поэтому должно сочетаться с антибактериальной терапией.
Сосудосуживающие

При неэффективности или непереносимости сосудосуживающих препаратов лечение можно продолжить с помощью вяжущих средств – 3% раствор Колларгола или Протаргола.
Муколитики
Для разжижения густого и, в особенности, гнойного секрета используются противокашлевые средства на основе ацетилцистеина, капли Ринофлуимуцил, делаются паровые ингаляции и промывания с Териллитином, Хемотрипсином, Трипсином. При их отсутствии разрешается использовать отхаркивающие препараты Бромгексин или Амброксол, секретолитическим свойством обладают эфирные масла.
Промывание носа
https://www.youtube.com/watch?v=Lp1zzhhciaU
Это эффективный и самый безопасный метод, который должен обязательно входить в комплексное лечение острого и гнойного насморка, гайморита. Раствор вымывает слизь из носа, облегчает симптомы заложенности, предупреждает повторное заражение, налаживает нормальную выработку слизи. Для промываний и ингаляций можно использовать морскую воду, солевые аптечные спреи, физраствор, растворы антисептиков.
Предупредить гайморит легче, чем лечить. Ведите здоровый образ жизни, непрерывно соблюдайте меры профилактики, лечите простуду и кариес. Ваше здоровье в ваших руках!
Симптомы острого двустороннего гайморита включают:
- заложенность носа;
- обильные, слизисто-гнойные выделения из носа;
- повышение температуры тела до 38,5 °С и выше;
- общая слабость, быстрая утомляемость, сонливость, потливость, озноб, ломота в мышцах и суставах, тошнота и рвота;
- неприятный запах изо рта и носа;
- давящая боль в области носа, глазниц и щек, усиливающаяся при надавливании на зону переносицы, по центру щек, при поворотах и наклонах головы вперед;
- головные боли и пульсация в височной области;
- потеря способности распознавать запахи и вкусы;
- заложенность ушей;
- першение или болевой синдром в горле по утрам;
- изменение тембра голоса;
- ночной или утренний кашель из-за того, что гной из полостей стекает по задней стенке глотки.
Симптомами хронического двустороннего воспаления гайморовых пазух являются:
- постоянная заложенность носа и затрудненное носовое дыхание;
- недомогание и вялость;
- умеренная головная боль, которая проходит только после применения обезболивающих лекарственных средств;
- ухудшение памяти;
- периодические обильные слизистые или слизисто-гнойные выделения из носа.
Симптомы тесно связаны со стадией заболевания. Для острого катарального синусита характерна заложенность носовой полости и затруднения пациента в дыхании. Экссудативная стадия проявляется в активном выделении слизистых образований. Зачастую больные жалуются на следующие симптомы:
- острые головные боли;
- повышение температуры в районе от 37,5 до 38 градусов;
- пазухи сильно распирает.
Симптоматика местного характера начинает преобладать над общим. При развитии право- и левостороннего гайморита и выделении гноя больной плохо себя чувствует, усиливается апатия, пациент часто утомлен и ослаблен. При повышении температуры в пределах 39 градусов происходит усиление симптомов: больному невыносимо терпеть головные боли, появляется трудность в совершении движений, при давлении на пазухи пациент испытывает болезненные ощущения, происходит отечность век и щек.
В случае двухстороннего гайморита заболевание протекает особенно тяжело. Часто патология при поражении и одной, и другой стороны принимает хронический характер. Симптоматика такого синусита является ярко выраженной, а стадии быстро сменяются.
Диагностика фронтита
| Вид диагностики | Цель диагностики | Как производится |
| Сбор анамнеза | Собрать жалобы, уточнить симптомы, определить причину и момент начала болезни | Врач задает вопросы относительно течения болезни |
| Риноскопия |
|
Используются носовые зеркала (расширители) и носоглоточное зеркало |
| УЗИ околоносовых пазух | Выявить объем воспаления и проконтролировать эффективность лечения | Исследование лобных пазух проводят ультразвуковыми линейными датчиками с частотой от 8 до 10 Мгц. В результате на экране монитора появляется изображение очага воспаления |
| Эндоскопия носа |
|
Тонкая гибкая трубка с микроскопической камерой вводится в пазуху через лобно-носовой канал. Изображение выводится на экран |
| Диафаноскопия (трансиллюминация) | Позволяет выявить аномалии развития и участки воспаления | Просвечивание пазух ярким пучком света из тубуса аппарата. Производится в темном помещении |
| Тепловидение (термография) | Позволяет получить картину температур в разных участках тела | Термографическая камера фиксирует тепловое излучение. На основе результатов можно определить, где находятся более горячие участки. Они являются очагами воспаления |
| Рентген пазух |
|
Делается снимок головы на рентгеновском аппарате |
| Бактериологическое исследование секрета из полости носа | Определить, какие микроорганизмы вызывают воспаление и их чувствительность к антибиотикам и другим лекарственным препаратам | Во время осмотра врач делает мазок. В лаборатории производят посев образца слизи на питательные среды, определяют тип микроорганизма и средства для эффективной борьбы с ним |
| Цитологическое исследование содержимого полости носа | Определить какие клетки присутствуют в слизи. Это необходимо для того, чтобы найти причину заболевания | Берется образец содержимого носа и исследуется под микроскопом |
| Компьютерная томограмма | Один из самых информативных и достоверных методов. Позволяет определить наличие воспалений их стадию, особенности строения костей черепа | Исследование проводится на компьютерном томографе. Метод связан с использованием рентгеновского излучения |
Диагностика болезни и лечение
Для диагностирования данного заболевания пациент должен пройти такие исследования:
- Осмотр врача.
- Компьютерная томография околоносовых пазух.
- УЗИ.
- Ядерно-магнитный резонанс.
Лечение данного заболевания, прежде всего, направлено на устранение инфекции и нормализации вентиляции околоносовых пазух. Общие принципы терапии включают в себя проведение таких мер и процедур:
- Прием теплых ванн.
- Прием жаропонижающих и обезболивающих препаратов (только по назначению врача).
- Проведение ингаляций с эфирными маслами.
- Соблюдение постельного режима.
- Чтобы снять отек, необходимо пить много теплой жидкости.
- Промывание носа в кабинете лор-врача.
- Прием сосудосуживающих препаратов для того, чтобы снять отек носа (галазолин, санорин).
- Прием антимикробных средств (подбираются индивидуально в зависимости от инфекции и симптомов).
- Физиотерапевтические процедуры.
- Прием антигистаминных и рассасывающих препаратов.
Лечение антибиотиками
Терапия антибиотиками назначается в том случае, когда общие принципы лечения оказались малоэффективными для пациента, и его симптомы не уменьшились
Важно знать, что самостоятельно нельзя назначать себе данные препараты, поскольку при неправильном подборе они могут только усугубить состояние больного
Терапия антибиотиками направлена на подавление возбудителя инфекции.
 Наиболее эффективными препаратами данной группы являются:
Наиболее эффективными препаратами данной группы являются:
- аксетил;
- лоракарбеф;
- клавулант;
- сульфаметоксазол;
- амоксициллин;
- триметоприм.
Терапия с помощью данных медицинских препаратов должна длиться не более четырнадцати дней, иначе у пациента может сильно повредиться кишечная микрофлора, что приведет к дисбактериозу, диарее, тошноте и прочим неприятным последствиям.
При особо тяжелых состояниях больного назначается внутривенное введение антибиотиков, чтобы можно было быстро снять интоксикацию.
Хирургическая терапия
Хирургическое лечение назначается в особо запущенных случаях, когда пациенту не была вовремя оказана медикаментозная помощь или же традиционные методы терапии не помогли избавиться от воспаления и инфекции.
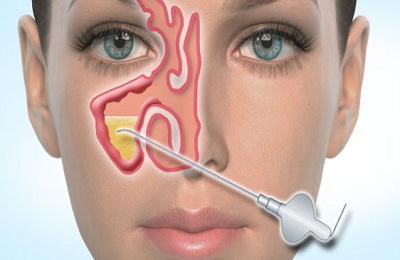 Терапия хирургическим путем включает в себя проведение пункции верхнечелюстной или лобной пазухи. Нужна данная процедура для того, чтобы уменьшить давление на придаточные пазухи носа, восстановить нормальный отток из них и изъять накопившийся гной или слизь.
Терапия хирургическим путем включает в себя проведение пункции верхнечелюстной или лобной пазухи. Нужна данная процедура для того, чтобы уменьшить давление на придаточные пазухи носа, восстановить нормальный отток из них и изъять накопившийся гной или слизь.
Если даже эти меры не помогли, и у больного продолжает развиваться воспаление, то тогда ему будут проводиться более активные хирургические процедуры (промывание носовых проходов антибактериальными растворами)
Важно знать, что самостоятельно делать себе подобные промывания нельзя, поскольку этими действиями человек может серьезно навредить себе
Последствия болезни. Если не проводить лечение данного заболевания, то у больного могут развиться такие болезни:
- Менингит.
- Гнойный отит.
- Тромбоз.
- Энцефалит.
- Остеомиелит.
- Гнойное воспаление глаз.

Осложнения и последствия
Хронический двухсторонний гайморит коварен своими последствиями. Пазухи являются «соседями» головного мозга, поэтому инфекция может быстро добраться к его оболочкам. В результате у больного диагностируют менингит.
Кроме того, запущенные формы двухстороннего гайморита часто осложняются:
- невритом лицевого и зрительного нерва;
- флегмоной глазной орбиты;
- патологическим нарушением дыхания, которое ведёт к дефициту кислорода в тканях;
- периоститом (воспалением костных стенок);
- тромбозом вен глазницы;
- сепсисом;
- евстахиитом (воспалением слуховой трубы);
- отитом.
Своевременное обращение к оториноларингологу и проведение грамотного лечения при острой форме болезни улучшит состояние больного уже на 5 день. Спустя 10 дней, как правило, пациент полностью выздоравливает.