Хронический верхнечелюстной синусит симптомы и лечение у взрослых
Содержание:
- Признаки
- Редкие осложнения болезни
- Верхнечелюстной синусит
- Симптомы одонтогенного гайморита
- Разновидности
- Общая клиника болезни
- Лечение синусита
- Симптомы и признаки
- Расшифровка диагноза J01.0 острый верхнечелюстной синусит по источнику ‘ Диагнозы МКБ-10 ‘
- Профилактика и советы по лечению
- Диагностика
- Как лечить двухсторонний гайморит
Признаки
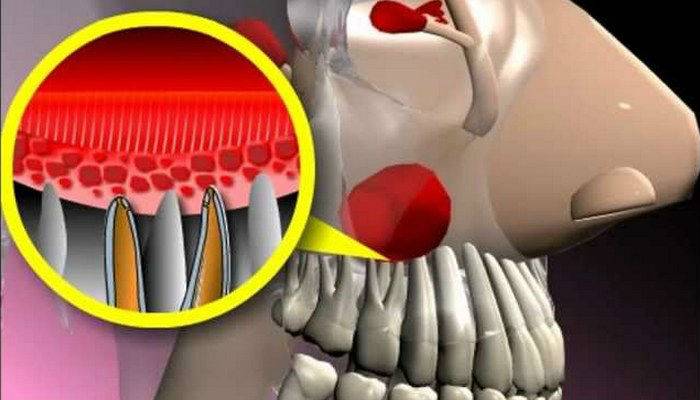
Обнаружить заболевание непросто. Симптомы гайморита одонтогенного происхождения могут быть смазанными. В отличие от классического воспалительного процесса у пациентов отсутствуют головные боли, насморк (гнойное содержимое не скапливается в гайморовых полостях, а вытекает в ротовую полость через свищ).
Важно! Нередко гайморит развивается после удаления зуба, в пустой лунке остается свищ – «входное отверстие» для патогенных микроорганизмов, перемещающихся в верхнечелюстные пазухи. Частичное удаление корня верхнего моляра, некачественная чистка каналов и другие врачебные ошибки, допущенные во время стоматологического лечения, могут впоследствии обернуться гайморитом одонтогенного происхождения
Боль в гайморовой полости может проявиться в том числе из-за так называемой холеастомы (закапсулированные гнойные массы)
Это аномальное явление бывает следствием травм, но чаще – следствие свищей, кист, гранулем и других стоматологических проблем. Холеастомы давят на костные стенки пазух, приводят к их разрушению, рассасыванию – вслед за гайморовыми полостями поражаются решетчатые лабиринты, развивается некроз (отмирание) тканей
Боль в гайморовой полости может проявиться в том числе из-за так называемой холеастомы (закапсулированные гнойные массы). Это аномальное явление бывает следствием травм, но чаще – следствие свищей, кист, гранулем и других стоматологических проблем. Холеастомы давят на костные стенки пазух, приводят к их разрушению, рассасыванию – вслед за гайморовыми полостями поражаются решетчатые лабиринты, развивается некроз (отмирание) тканей.
Примечательно, что холеастомы в большинстве случаев никак себя не проявляют, пациенты лишь сталкиваются с сильной зубной болью, которая с трудом поддается медикаментозной коррекции. Помимо зубной боли при одонтогенном гайморите, существуют и другие признаки данного заболевания:
- незначительный дискомфорт в области лба (ощущение распирания, давления, ноющая боль);
- из альвеолы может вытекать гной;
- во время сморкания воздух попадает в ротовую полость (через свищ);
- в гайморовой пазухе присутствуют частички пищи;
- неприятный гнилостный запах изо рта.
Помимо болящего зуба и других местных симптомов, одонтогенный гайморит может «заявлять о себе» и системными нарушениями – общей слабостью, повышением температуры тела, ухудшением обоняния, отечностью лица в области носа, бессонницей, ознобом, ухудшением аппетита. В своем развитии гайморит одонтогенной природы проходит несколько последовательных стадий – серозную (острое воспаление в пазухе) и гнойную (сильная отечность слизистой, отток гнойного экссудата затруднен).
Стоматологический осмотр, как правило, выявляет один или несколько больных зубов. Кроме этого, более глубокая диагностика обнаруживает отверстие (перфорацию тканей), связывающее гайморову пазуху с ротовой полостью. При одонтогенном гайморите из синуса в рот вытекает густой экссудат с гнилостным запахом. Основные методы диагностики, позволяющие подтвердить воспаление гайморовых пазух стоматологического происхождения, – рентгенография и ортопантомография.
Редкие осложнения болезни
Это редкое осложнение синусита, но это возможно;
- Периостит глазницы. Вследствие нахождения околоносовых пазух (в особенности лобных, решетчатых, гайморовых) к стенкам глазницы, можно говорить об этом осложнении как о комплексе, состоящем из периостита и остеомиелита костных образований, формирующих полость для глазного яблока. Заболевание говорит о себе общей симптоматикой, характерной для воспалительных процессов: лихорадка, головные боли, экзофтальм (глаз будет смещаться в сторону), припухлости век и подглазничного участка лица. При дальнейшем развитии заболевания периостит может прогрессировать в субпериостальный абсцесс. Это заболевание характеризуется возникновением замкнутого пространства, наполненного экссудатом. Признаки болезни могут совпадать с симптомами периостита;
- Свищ века или стенок глазницы. Свищ – это образование, позволяющее экссудату покидать замкнутые полости через поверхность кожи. Формрование свища завершается возникновением хода в области века. Причиной является зачастую хроническое воспаление лобной и решетчатой пазухи;
- Флегмона глазницы. Флегмона – разлитое воспаление, не имеющее четкой границы. Неизменными признаками воспаления глазницы такого типа являются высокая температура, головные боли, озноб, слабость. Важным симптомом является болезненное выпячивание глазного яблока, а также потеря им возможности к движению;
- Ретробульбарный абсцесс. Таким термином обозначают ограниченное воспаление в участке за глазным яблоком. Характерным для болезни являются общие признаки интоксикации, симптоматика схожа с флегмоной глазницы. Развиваться может из периостита стенки глазницы;
- Ларингит, фарингит, бронхит, пневмония. Все эти заболевания характеризуют переход заболевания из верхних дыхательных путей в нижние. Для них характерны боли в горле, обильная мокрота, которая отделяется во время кашля. Острая пневмония характеризуется всеми признаками интоксикации, сильным кашлем, возможными дальнейшими осложнениями.
Выше были описаны особенности строения черепа человека, в связи с чем понятно, что такие варианты развития болезни вполне возможны.

Верхнечелюстной синусит
Верхнечелюстной синусит более известен под названием гайморит. Это воспаление слизистой оболочки пазух носа, которое сопровождается нагноением и отеком. Заболевание может протекать в острой, или хронической форме, но его причина и в том, и в другом случае связана с инфекцией.
Причины болезни и основные виды синусита верхнечелюстной пазухи
На сегодняшний день различают несколько основных видов заболевания:
- острый гнойный верхнечелюстной синусит;
- хронический верхнечелюстной синусит;
- одонтогенный верхнечелюстной синусит;
- отечно-катаральный синусит;
- аллергический гайморит;
- слизисто-гнойный верхнечелюстной синусит.
Обычно заражение провоцируют стрептококки, но были случаи развития в пазухах носа грибковых и вирусных инфекций. Острый гайморит также может развиваться на фоне ОРЗ. Основное отличие этого вида болезни в том, что появляется повышение температуры тела и симптомы общей интоксикации. В хронической форме верхнечелюстной синусит таких проявлений не имеет. Хроническая форма – осложнение острой, когда происходит закупорка выводного отверстия пазухи и скопления гноя и слизи блокируются. Одонтогенный синусит связан с различного рода стоматологическими проблемами. Давайте поговорим о провоцирующих факторах подробнее.
Что может вызвать верхнечелюстной синусит и каковы признаки болезни?
Гайморит развивается в присутствии одного или нескольких факторов:
- стойкая аллергическая реакция;
- не долеченные вирусные и бактериальные инфекции;
- простудные заболевания;
- кариес и другие болезни зубов в тяжелой форме;
- травмы и ушибы;
- наличие инородного тела в носу или пазухе;
- генетическая предрасположенность.
Каждый вид болезни имеет определенные отличительные признаки, но любой тип гайморита характеризуют такие симптомы:
- головная боль;
- заложенность носа;
- снижение обоняния;
- выделение слизи и гноя;
- стойкий неприятный запах в носу;
- общая слабость.
Копирование информации разрешено только с прямой и индексируемой ссылкой на первоисточник
Симптомы одонтогенного гайморита
Симптомы одонтогенного гайморита немногим отличаются от гайморита, вызванного другими причинами. Как и при верхнечелюстных синуситах другой этиологии, при зубном гайморите наблюдаются:
- головные боли;
- боль в области проекции верхнечелюстной полости;
- заложенность носа, отсутствие носового дыхания;
- выделения из носа, содержащие слизь и гной;
- ухудшение самочувствия;
- признаки интоксикации организма.
Для гнойного одонтогенного гайморита характерна высокая температура, нарастающая интоксикация, слабость. Больной постоянно чувствует неприятный запах изо рта, дышит ртом.
К общим для гайморитов любого происхождения симптомам добавляются боль со стороны зубов, воспринимаемая часто, как стоматологическая.
Боль при одонтогенном гайморите проецируется обычно на 5-ый и 6-ой зубы (см. фото). Жалобы на зубную боль возможны также при катаральном гайморите. В этом случае боль проецируется на 4-ый и 5-ый зуб верхней челюсти.
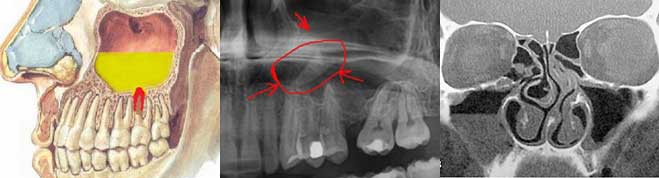
Нередко подобные боли приводят к ошибочному диагнозу, удалению пломбы или даже зуба. В историях болезни при одонтогенном гайморите подобные случаи встречаются достаточно часто.
Подобные боли, отдающие в зуб, могут служить предвестниками рака верхней челюсти. Стоматологическое вмешательство, особенно удаление зуба, провоцирует ускорение разрастания воспаленной ткани, развития рака.
Разновидности
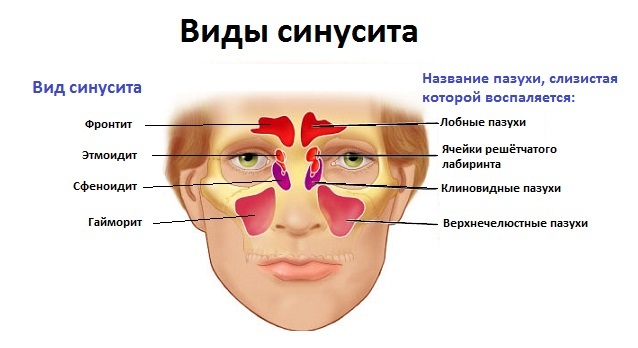
Заболевание в зависимости от причины возникновения делится на следующие виды:
- Риногенный. Причинами появления служат: грибковые или инфекционные расстройства, насморк. Заболевание начинается в области носа, затем воспаление переходит на верхнечелюстную часть.
- Гематогенный. Фактором формирования служит очаг воспаления. Инфекция проникает в нос вместе с потоком крови.
- Травматический. Возникает после перелома верхней челюсти.
- Вазомоторный. Нарушение реакции организма на переохлаждение, неприятный запах или другие раздражающие факторы.
- Одонтогенный. Влияние патологических микроорганизмов на пораженный участок верхней челюсти. Может являться осложнением после пломбирования или удаления зуба.
- Аллергический. Возникает вместе с аллергическим ринитом.
Классификация по характеру протекания болезни:
- Острый. Может развиваться в течение 8 недель (подразделяется на острый двусторонний и односторонний).
- Хронический. Имеет постоянный характер.
Острый гайморит делится на 2 вида:
- Катаральный (экссудативный). По симптомам схож с насморком. Выражается заложенностью носа и обильными выделениями. Заболевание либо завершается выздоровлением, либо переходит в гнойную стадию.
- Гнойный. Скопление гнойного содержимого в верхнечелюстных пазухах. Самочувствие пациента ухудшается (по сравнению с катаральной формой), возникают головные боли.
Классификация хронического синусита:
- Катаральный. Отечность слизистой гайморовых пазух.
- Полипозный. Разрастание полипов в пазухе.
- Кистозный. Возникает вследствие кистозных новообразований.
- Гнойный гайморит. Периодические обострения с гнойными выделениями.
- Смешанный. Проявление нескольких видов заболевания.
Хроническая форма болезни делится на 3 вида:
- двухсторонний верхнечелюстной синусит;
- правосторонний;
- левосторонний.
Например, правосторонний верхнечелюстной синусит развивается только в правой пазухе носа.
Общая клиника болезни

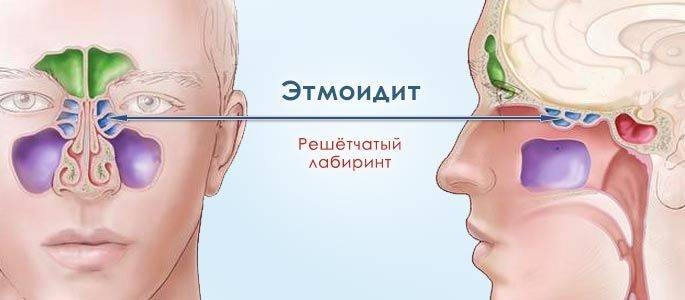
Нужно знать не только причины воспалительного процесса, но и симптомы заболевания. Если с правой стороны гемисинусит, то клиническая картина будет складываться из признаков гайморита, фронтита и этмоидита. Наиболее частыми симптомами являются:
- Слизистые или гнойные выделения из носовых ходов. Развитие гнойного синусита всегда связано с бактериальной инфекцией, поэтому секрет бывает густым, желто-зеленого цвета, с гноем и зловонным запахом. При вирусной природе заболевания выделения имеют слизистый характер.
- Головные и зубные боли. Головная боль ощущается в области лба, корня носа, переносицы и под глазом преимущественно справа. Иногда она иррадиирует в правую затылочную область и правый висок. Она может усиливаться при наклонах. Появление болевого синдрома обусловлено давлением скопившего секрета на стенки пазухи. Чаще всего боль ноющая и постоянная. У многих больных она усиливается в вечернее время, когда человек длительно находится в положении стоя. Зубная боль возникает при одонтогенной форме гемисинусита правостороннего (на фоне кариеса).
- Покраснение конъюнктивы. Этот симптом чаще встречается у детей с преимущественным поражением правой верхнечелюстной пазухи.
- Отек верхнего и нижнего век правого глаза.
- Повышение температуры тела. Острый гемисинусит характеризуется незначительной гипертермией (до +38…+39ºC).
- Ухудшение носового дыхания.
- Снижение обоняния.
- Боязнь яркого света.
- Болезненность глаз (преимущественно правого).
- Изменение цвета кожи лба. Иногда наблюдается при фронтите.
- Прогрессирующее ухудшение зрения. Возможно при вовлечении в процесс клиновидной пазухи с развитием сфеноидита.
- Слабость.
- Быстрая утомляемость во время физической и умственной работы.
- Снижение успеваемости детей в школе.
- Появление корочек в носу. Характерно для хронического течения заболевания.
- Кашель. Он возникает преимущественно в ночное время суток. Причина — стекание гноя по глотке.
- Повреждение кожи в преддверии носа (трещины, сухость, шелушение).
Лечение синусита
Лечение синусита зависит главным образом от течения заболевания:
- Консервативные меры (такие как сосудосуживающие назальные спреи, ингаляции и теплые компрессы) обычно достаточны при остром синусите. Кроме того, некоторые травяные рассасывающие таблетки помогают снять симптомы острой формы заболевания.
- В некоторых случаях — особенно если болезнь имеет хроническую форму воспаления околоносовых пазух необходимо оперативное вмешательство, чтобы взять под контроль рецидивы воспаления и вылечить заболевание (например, вследствие полипов носа).
Консервативное лечение

Острый синусит
В качестве консервативного (т. е. неоперативного) лечения для начала купирования симптомов острого синусита подходят сосудосуживающие назальные спреи с активным веществом ксилометазолином (Длянос спрей 0.1%, Риномарис, Снуп, Носолин и проч.).
Назальные спреи рекомендуется использовать не более 7 дней.
Альтернативой назальным спреям будут использование куска ваты, смоченной сосудосуживающим средством и вставленной в средину носового прохода.
Кроме того, облегчить симптомы острого синусита можно с помощью лекарств, обладающих отхаркивающим, противовоспалительным и жаропонижающим действием.
— Отхаркивающие препараты недорогие но эффективные.
— Противовирусные препараты недорогие но эффективные взрослым.
В качестве отхаркивающего средства для удаления слизи можно использовать растительные лекарственные средства в виде капсул, содержащие активный ингредиент цинеол (встречается в эвкалипте и шалфее (например: Эвкалипт-М, Шалфей Эвалар)). Для снятия боли используйте:
- Парацетамол;
- Диклофенак;
- Ибупрофен.
Поскольку за острым синуситом в большинстве случаев стоят вирусы, лечение антибиотиками будет не эффективным. Антибиотики (особенно с активным ингредиентом амоксициллином) могут быть полезными только в том случае, если диагностирован бактериальный синусит, т. е. за воспалением стоят бактерии. Также для применения антибиотиков необходимо одно из следующих условий:
- ваша температура поднимается выше 38,3 градусов по Цельсию;
- имеются осложнения;
- имеются хронические воспалительные болезни легких (например, хронический бронхит, астма);
- у вас иммунодефицит, принимайте лекарства, которые подавляют иммунную систему (например, после трансплантации органов).
Также для облегчения симптомов можно вдыхать теплый пар (38-42 градусов) — главное после использования противоотечных спреев не используйте эфирные масла. Также может быть полезно промывание носа с помощью солевого раствора.
Хронический синусит
Хроническая форма данного заболевания также в редких случаях может ограничиться консервативными методами лечения. Например, если за хронический синусит ответственна аллергия, лечение может состоять из противоаллергических и кортикостероидных назальных спреев. Часто рекомендуется гипосенситизация.
Если возбудителем хронического синусита являются бактерии, эффективным будут антибиотики. Для облегчения симптомов делайте промывания носовых пазух.
Операция
Если симптомы синусита не поддаются контролю консервативным методам терапии назначается операция. В основном хирургическое вмешательство требуется при хроническом синусите и при серьезных осложнениях.
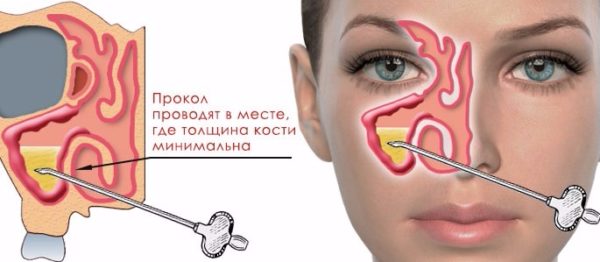
При синусите могут помочь различные виды оперативного вмешательства. Самая распространенная и простая процедура — прокол синуса: его основная цель освободить носовые пазухи от гноя и секрета.
Основные операционные вмешательства при хроническом синусите, направлены на устранение анатомических сужений и патологических измененный слизистой оболочки: например, хирург может одновременно выпрямить носовую перегородку и уменьшить носовые раковины. Операция проводится под общим наркозом
Как правило, хирург проводит операцию с эндоскопом и очень маленькими хирургическими инструментами, которые он осторожно вводит через ноздри
При острой форме заболевания лечение возможно в амбулаторных условиях, при хронической — в стационаре. Лечение в стационаре займет 1-2 недели.
Симптомы и признаки
Характерными для острого гайморита являются следующие симптомы:
- затруднённое носовое дыхание;
- чувство распирания в области гайморовых пазух;
- отёк слизистой носа;
- болевые ощущения при наклоне головы, а также при надавливании на область гайморовых пазух.
- отёчность лица в области носа;
- «гнусавый» голос.
При развитии гнойной формы заболевания у пациента может повыситься температура тела до 39–40 оС. При этом появятся симптомы общей интоксикации организма: вялость, сонливость, ломота суставов, жар или озноб. В некоторых случаях больные жалуются на тошноту. Такое состояние требует незамедлительной медицинской помощи! Некоторые больные могут жаловаться на постоянное присутствие неприятного запаха. Это также свидетельствует о наличии гноя в пазухах.
Проблема в том, что описанные симптомы могут наблюдаться и при обычном рините. Бить тревогу необходимо, если спустя неделю после начала насморка не наступает облегчение при адекватной терапии. Надеяться на то, что простудные явления пройдут сами собой, нельзя. Именно отсутствие лечения часто приводит к развитию осложнения в форме гайморита.

Заложенность носа и головная боль — первые признаки гайморита
Хронический гайморит всегда является следствием острого. Неправильное лечение приводит к тому, что воспаление не устраняется полностью, а лишь уходят неприятные симптомы. В результате происходит изменение структуры слизистой гайморовых пазух. При снижении иммунитета (вследствие стресса, переохлаждения, усталости) воспалительный процесс развивается вновь.
О течении хронического процесса могут свидетельствовать следующие симптомы:
- постоянная заложенность носа и «гнусавость» голоса на фоне хорошего самочувствия;
- нарушение обоняния;
- отёчность щёк;
- ощущение инородного тела в области гайморовых пазух;
Выделения из носа в период ремиссии обычно отсутствуют. При обострении хронической формы заболевания проявляются симптомы, характерные для острой формы.
Расшифровка диагноза J01.0 острый верхнечелюстной синусит по источнику ‘ Диагнозы МКБ-10 ‘
Симптомы
Затруднение носового дыхания.Постоянная заложенность носа и гнусавый голос — также являются признаками воспаления.Как правило, страдают обе половины носа, но бывает и попеременная заложенность правой и левой стороны.Нарушение носового дыхания обычно беспокоит людей гораздо больше, чем насморк или головные боли.Ведь человек лишается сразу двух чувств из пяти — обоняния и вкуса.
Припухлость лица.При воспалении слизистой пазух у человека наблюдается отёчность щеки и века.При одностороннем развитии заболевания отёк обычно соответствует стороне поражения.Иногда при гайморите бывают трещины и ссадины у входа в нос.
Насморк.Часто у людей страдающих гайморитом наблюдаются гнойные (желтые или зелёные) выделения из носа, которые к тому же имеют неприятный запах.Но если нос сильно заложен, то насморка при гайморите может и не быть.
Повышение температуры.При остром гайморите наблюдается повышение температуры до 38 градусов и даже выше.При хроническом заболевании температура поднимается редко.
Общее недомогание.Пациенты часто жалуются на быструю утомляемость, невозможность сосредоточиться, слабость.Зачастую люди, страдающие гайморитом, отказываются от пищи, у них нарушается сон.
Последствия и осложнения.Иметь очаг инфекции в голове, в непосредственной близости от головного мозга, предельно опасно! Несвоевременное обращение к врачу может привести к появлению осложнений.
Самое опасное осложнение, которое может вызвать хронический гнойный гайморит, — менингит — воспаление мозговой оболочки.Также, существует опасность развития миокардита (заболевание сердца), поражения почек, гипертонии, нервных расстройств и других тяжелых заболеваний.
Лечение
При лечении воспаления применяются следующие методы:
В основе этого метода лежит обязательное применение местных процедур — использование ингаляторов, спреев, капель в нос Часто назначаются физиопроцедуры.Также в курсе лечения используются антибактериальные и антигистаминные медикаменты.
Цель промываний носа — удаление скопившейся слизи вместе с микробами, аллергенами и пылью.Промывания носа не только способствуют уменьшению отёка и воспаления, но и повышают защитные свойства оболочки полости носа.
Хирургический метод лечения гайморита — пункция (прокол) гайморовой пазухи.Это экстренная мера при лечении острого запущенного гайморита.Прокол делают для того, чтобы откачать из пазух гной и ввести туда препараты, которые остановят воспаление.Метод болезненный, но эффективный.
Хирургическое вмешательство, скорее всего не потребуется, если обратиться к врачу-отоларингологу при первых же симптомах гайморита.Часто, для того чтобы победить болезнь требуются промывания носа и медикаментозное лечение!.
Профилактика и советы по лечению

При воспалениях пазух больному назначают постельный режим. Необходимо снизить уровень стресса, нормализовать питание, пить больше жидкости. Организм начнет постепенно восстанавливаться.
Во время лечения двухстороннего синусита необходимо освобождать нос от слизи. Желательно пользоваться кремом, чтобы вокруг носа не возникало раздражения и покраснения. Не следует проводить лечение дома народными способами без рекомендаций врача. Чтобы предупредить повторное появление болезни необходимо соблюдать некоторые рекомендации:
- избавиться от вредных привычек;
- заниматься спортом;
- наладить режим дня;
- высыпаться;
- ввести в рацион свежие фрукты, овощи и зелень;
- не допускать развития депрессивных состояний.
Чтобы предотвратить осложнения синусита, нужно вовремя лечить болезни горла, полости рта, дыхательных путей и носа. Для взрослых и детей необходимым условием является повышение иммунитета.
Диагностика
При появлении болевых ощущений и выделений из носовых пазух важно отличить одонтогенный гайморит от риногенного. Сделать это можно только путём дифференциальной диагностики, включающей следующие методы:
- Рентгенологическое исследование. Для одонтогенного гайморита характерным является одностороннее снижение прозрачности пазухи. Кроме того, удаётся выявить очаг инфекции в ротовой полости.
Квалифицированный специалист должен знать, как отличить острый однотогенный синусит от периодонтита, пульпита или невралгии тройничного нерва. Исследование характера симптомов, а также рентгеновских снимков носовых пазух позволяет точно поставить диагноз.
Терапия заболевания требует комплексного подхода. Лечение проводится двумя специалистами — стоматологом и ЛОР-врачом. Изначально необходимо устранить причину развития инфекции.
Правильная терапия больного моляра верхней челюсти — половина пути к успеху.
Стоматолог удаляет больной зуб, проводит резекцию корня, устранение гранулёмы или кисты, выполняет лечение пульпита.
Консервативная терапия
После устранения причины следует консервативное лечение, которое включает в себя:
- Физиотерапевтические процедуры (электрофорез, промывания носа, ингаляции) — избавляют от болевых ощущений, ускоряют процесс обмена веществ, что способствует быстрому восстановлению после заболевания.
- Медикаментозное лечение:
- антибактериальная терапия. Препараты подбираются с учётом чувствительности к бактериям, которые спровоцировали развитие патологии. Часто используются такие препараты, как Аугментин, Амоксиклав, Сумамед, Флемоксин Солютаб;
- сосудосуживающие капли для устранения отёка слизистой носа (Нафтизин, Тизин, Риназолин);
- капли для носа с бактерицидным действием (Изофра).
Продолжительность курса терапии составляет 10–14 дней.
Антибиотики при «зубном синусите» — галерея
Прокол гайморовой пазухи
Если больной обратился за помощью слишком поздно и гнойные выделения полностью заполнили гайморову пазуху, во избежание развития осложнений врач может назначить пункцию.
Под местной анестезией (как правило, используется Лидокаин) специалист делает прокол воспалённой гайморовой пазухи и удаляет гнойное содержимое. В течение нескольких дней проводится промывание пазух с использованием физраствора. Оперативное лечение обязательно сопровождается консервативной терапией.
Народные средства
Одонтогенный гайморит — заболевание, которое при неправильном лечении может спровоцировать развитие осложнений, опасных для жизни. Поэтому терапия должна проводиться только под контролем квалифицированного врача. Существуют народные методики, позволяющие пациенту быстрее восстановиться после болезни. Использовать их желательно после консультации со специалистом.
- Ингаляции на основе прополиса (помогут снять отёк слизистой). Довести до кипения 2 литра воды, добавить в ёмкость 2 чайные ложки спиртовой настойки прополиса. Дышать паром необходимо на протяжении 10–15 минут (вдох осуществляется носом, выдох — ртом), накрывшись пледом или одеялом. Такой метод лечения не подойдёт людям, которые страдают аллергией на продукты пчеловодства.
- Медовая мазь (снимает воспаление). Для её приготовления нужны следующие ингредиенты: детское мыло без отдушек (натереть на тёрке), растительное масло, мёд, молоко. Ингредиенты смешать в равной пропорции, нагреть на водяной бане до образования однородной массы. Использовать готовую мазь можно сразу после остывания. Ватными палочками, смоченными в средстве, обрабатывают носовые пазухи три раза в день. Хранят в холодильнике в закрытом виде.
https://youtube.com/watch?v=zf1MzNwFEzo
Как лечить двухсторонний гайморит
Для подбора методов терапии двухстороннего гайморита осматривает пациента не только отоларинголог, но и невропатолог, стоматолог, аллерголог. Только комплексное лечение воспаления поможет излечить острый двухсторонний синусит.
Медикаментозное лечение
В зависимости от причины двухстороннего гайморита подбирают и лекарства.
Вирусную и бактериальную природу воспаления подавляет группа антибиотиков:
- Макролиды проявляют активность в отношении бактерий, вызывающих инфекции, в том числе и двухсторонний верхнечелюстной синусит. Среди препаратов выделяют Эритромицин, Азитромицин и Кларитромицин. Они обладают эффективностью в отношении возбудителей респираторных инфекций. Антибиотики проникают внутрь очага воспаления, длительно воздействуя на бактериальные клетки.
- Бета-лактамные антибиотики подавляют рост, развитие бактерий и микроскопических грибков. На современном этапе развития медицины эти препараты лежат в основе антимикробной терапии гайморита. Средства этой группы эффективны в отношении стафилококков, стрептококков и пневмококков. Препарат Аугментин вводится внутривенно, когда гайморит принял тяжелые формы течения.
- Цефалоспорины используют для терапии острого двустороннего гайморита. Так как антибиотики оказывают существенное влияние на функцию кишечника, то до трёх лет ребенку их не назначают. В педиатрии для лечения гайморита используют Цефалотин и Цефазолин, которые безопасны для организма ребенка. При тяжелых гнойных воспалениях применяют Цефтриаксон.
Предпочтение в лечении гайморита отдают макролидам. Для ребенка выбирают такие формы лекарства, как суспензии, взрослого – таблетки, капсулы.
Симптомы двухстороннего гайморита снимают:
- анальгетиками;
- противовоспалительными средствами;
- антигистаминными препаратами типа Супрастин, Тавегил;
- сосудосуживающими каплями и спреем;
- промыванием носа с помощью солевых растворов.
Облегчить носовое дыхание ребенку поможет мазь Мирамистин. Для укрепления иммунитета назначают растительные препараты на основе женьшеня, эхинацеи. Дети с воспалением в синусах должны получать витамины для обеспечения защиты от инфекции.
Физические методы лечения
В лечении двустороннего верхнечелюстного синусита играет значительную роль физиотерапия. Физические методы лечения разнообразны:
- Дренированием очищают гайморовы пазухи и ячейки решетчатой кости от скопившегося гноя и слизи. Пациенту с помощью шприца или катетера вводят в ноздрю антисептики и электроотсосом разрежают воздух в соседней полости. Процедуру проводят в течение пятнадцати минут. В качестве промывного раствора используют Мирамистин и Фурацилин.
- Метод синус-катетера дает возможность промыть околоносовые пазухи с обеих сторон. Беспрокольный способ лечения воспаления часто применяют при 2-х стороннем гайморите, так как он безопасен и дает положительный терапевтический результат.
- Доставка антибиотиков к месту воспаления осуществляется электродами во время сеансов электрофореза и фонофореза.
- На начальных этапах двухстороннего гайморита проводят лазерную терапию. Перед процедурой промывают носовые каналы. Во время сеанса используется устройство с гель-неоновым излучением. Лучи проникают в глубокие слои тканей, блокируя распространение воспаления из пазух на соседние области. Зонд вместе с микрокамерой вставляют в носовые проходы, обрабатывая слизистую, убирая полипы и кисты в гайморовых пазухах.
- Аппаратом ультразвуковой терапии воздействуют на участок воспаления носовых пазух. После проведения процедуры происходит расширение капилляров и повышается их проницаемость. Лечебный эффект достигается стимулированием тканевого обмена слизистой и устранением отечности в пазухах.
Физиопроцедуры помогают справиться с двухсторонним гайморитом у взрослого и ребенка в короткие сроки.
https://youtube.com/watch?v=un0EkYiQiLo