Хронический гайморит при беременности
Содержание:
- Причины
- Лечение гайморита при помощи медикаментов
- Причины развития гайморита при беременности
- Симптомы гайморита у беременных
- Последствия гайморита, перенесенного при беременности
- Лечение гайморита при беременности
- Диагностика гайморита у беременных женщин
- Видео о лечении гайморита у беременных женщин
- Чем опасен гайморит во время беременности?
- Диагностика
- Прием лекарств во время гайморита
Причины
Иногда беременные женщины ощущают некоторую заложенность в носу – этот симптом не всегда опасен, но может указывать и на гайморит. Гайморовы пазухи могут воспалиться под воздействием внешних факторов (простудные заболевания), но гораздо чаще недомогание связано со спецификой беременности.
При вынашивании плода слизь, сконцентрированная в разных органах, делается более густой. Объясняется это явление изменившимся гормональным фоном. При этом повышается вязкость:
- слюны;
- влагалищных выделений;
- носовой слизи.
Микроорганизмы выводятся из организма медленнее. Они могут задержаться в носовых пазухах и приступить к размножению. Возникает опасность вагинального дисбактериоза, кариеса и гайморита.
Инфекции, способствующие возникновению гайморита:
- стрептококки;
- стафилококки;
- вирусы;
- гемофильная палочка;
- микоплазмы;
- хламидии;
- грибы.
В основном же беременной женщине стоит опасаться ОРЗ, поскольку гайморит – осложнение этой, казалось бы незначительной, болезни.
Лечение гайморита при помощи медикаментов
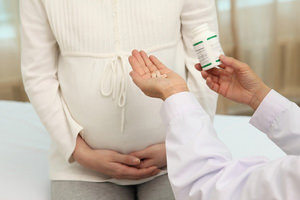
В очень редких случаях могут назначать назальные капли или спреи. Следует выбирать те из них, которые не противопоказаны младенцам. Проводить процедуру разрешено два или три раза, не больше!
Весьма успешно применяется при лечении гайморита Синупрет. Этот препарат превосходно разжижает накопленные в пазухах выделения.
Форма выпуска препарата — капли и таблетки. Для беременных женщин подойдёт применение таблеток, т. к. в составе капель содержится спирт.
Что касается приёма антибиотиков, то их использование при лечении гайморита широко и успешно распространено. Но не в случае с будущими мамами!
В крайних, особо сложных, ситуациях лечащий врач может назначить Аугментин, Азитромицин, Цефалоспорины третьего поколения, Спирамицин.
Чаще проводится другая процедура: непосредственно в носовые придаточные пазухи вводится антибиотик непременно местного действия, совместно с антисептиком.
Наряду с этой процедурой, рекомендуется проводить промывание пазух солевыми, травяными и антисептическими растворами. А также допустимо применение некоторых местных антибиотиков в виде аэрозолей.
Зачастую совместно с использованием антибиотиков применяются антигистаминные средства для дополнительного снятия отёчности.
При проведении антибактериальной терапии гайморита отличным дополнительным средством являются полезные бактерии: Бифиформ, Линекс, Хилак Форте и др.
Применение любого средства самостоятельно недопустимо, только по выбору и предписанию врача возможно избежать риска опасного влияния медикаментов на здоровье женщины и ребёнка.
Лечение гайморита при помощи гомеопатических препаратов
Гомеопатия является альтернативой медикаментозным антибактериальным средствам. В её основе — индивидуальный подход к пациенту и использование лекарственных препаратов, содержащих в минимальном количестве действующего вещество природного происхождения.
Наиболее популярные гомеопатические препараты — Циннабсин, Асинис, Эуфорбиум композитум. Продолжительность курса лечения определяет врач исходя из формы и степени запущенности заболевания.
Как правило, гомеотерапия назначается беременным женщинам в качестве дополнительного средства к традиционной терапии для быстрейшего и безопасного для здоровья матери и ребёнка излечения гайморита.
Как лечить гайморит при беременности в домашних условиях

Рецепты народной медицины помогают одолеть гайморит. Но сразу же следует отметить, что применение любого средства, должно быть, одобрено лечащим врачом.
Основная процедура — это промывание, причём начинать его следует при первых проявлениях насморка. Для этого используется пяти или десяти кубовый шприц, наполненный физраствором или солевым раствором из воды и морской соли.
Струю надо направлять в носоглотку, а выходить она должна через рот. Эта нехитрая процедура способствует уничтожению вредной микрофлоры в носу. По завершении можно закапать в нос капли, если лечащий врач их разрешит.
Натуральные средства для промывания носа. Наряду с солевым раствором, хорошие результаты в борьбе с гайморитом приносят водные растворы из лечебных трав:
- Настои из цветов аптечной ромашки или ноготков, настой манжетки обыкновенной подавляют воспалительные процессы.
- Настойки из листьев перечной мяты и репешка обыкновенного.
- Настой из корней конского щавеля.
- Настойка из листьев домашнего винограда.
Эти природные лекарства способствуют быстрейшему выздоровлению и не представляют никакой опасности для здоровья будущей мамы и её малыша.
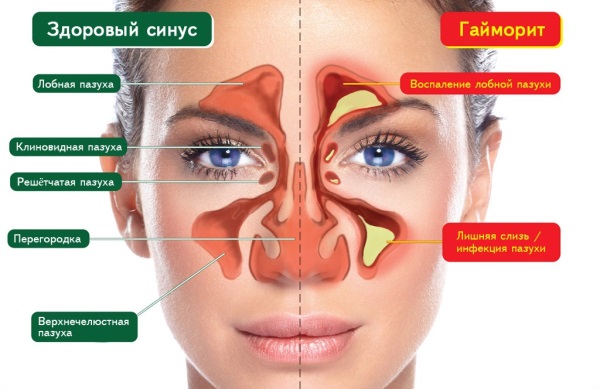
Причины развития гайморита при беременности
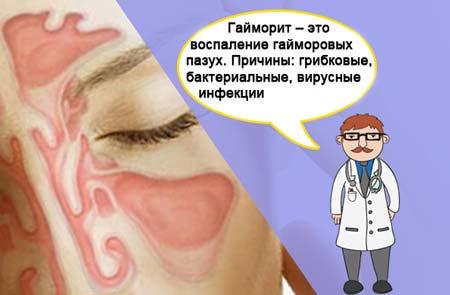
Определение и причины
Состояние возникает по причине бактериальной или вирусной инфекции, нарушает носовое дыхание, доставляет дискомфорт, влияет на сон. Патогенная флора проникает в гайморовы пазухи, продуцирует и размножается. В числе провоцирующих факторов – ослабленный беременностью организм.
Другие предпосылки к развитию гайморита при вынашивании плода:
- переохлаждение организма;
- осложнение простуды, гриппа;
- анатомические особенности носовой перегородки, черепа;
- сопутствующие заболевания дыхательной системы;
- полипы в носу.
Осторожно!Поскольку отток слизи нарушен, для бактериальной флоры это идеальная среда для жизнедеятельности. Если в течение 2-3 недель не вылечить острый гайморит, заболевание приобретает хроническую форму, периодически рецидивирует
Симптомы гайморита у беременных
У беременной наблюдаются следующие симптомы:
- Заложенность одной или обеих ноздрей;
- Сопение;
- Изменение голоса – говорит «в нос»;
- Резкий подъем температуры. Для периода обострения характерна температура тела 39.0 – 40 0С, при хронической форме – не более 38 0;
- Отечность пространства между глазницами и верхней губой;
- Внешняя гиперемия;
- Резкая головная боль, эпицентр которой приходится на лобную долю;
- Ломота;
- Нервозность;
- Нарушение сна и сухой поверхностный кашель.
Характер слизи зависит от нескольких факторов:
- Источник инфекции;
- Возбудитель бактериального воспаления;
- Основной диагноз;
- Проходимость носовых путей.
Отделяемое из носа может приобретать густую консистенцию с прожилками гноя желтого или зеленого цветов. Присоединившийся специфический запах является основным показателем бактериальной инфекции.
- Стрептококки;
- Стафилококки;
- Синегнойная палочка;
- Гемофильная палочка.
Реже обнаруживаются вирусы и грибки. Флора может быть представлена несколькими бактериями одновременно.
Последствия гайморита, перенесенного при беременности

| Осложнение | Характеристика |
| Остеопериостит | Считается патогенным процессом, переходящим из носовых слизистых оболочек в кости. Различают 2 вида заболевания: простой и гнойный. |
| Патологии зрительной системы | К ним можно отнести:
|
| Сепсис | Заражение крови — наиболее опасное осложнение гайморита. Развивается в результате попадания в нее продуктов гниения. Велика вероятность летального исхода. |
| Менингит | В большинстве случаев появляется вследствие самолечения гайморита и его перехода в хроническую форму. Сопровождающие симптомы:
|
Длительная заложенность носа, которая образуется при заболевании гайморитом способна вызвать кислородную недостаточность. Чтобы предотвратить появление патологий, будущей маме необходимо своевременно и полностью вылечить болезнь.
Также к негативным последствиям данной болезни для ребенка можно отнести:
- проникновение гнойных выделений к плоду с помощью материнской крови;
- развитие менингита (считается крайне опасным заболеванием);
- миокардит;
- риногенный абсцесс;
- отечность клетчатки зрительного органа;
- гипоксию;
- периостит;
- сбой в функциональности мочеполовой системы;
- пневмонию;
- нарушение АД;
- энцефалит;
- ревматоидный артрит;
- проблемы с нервной и сердечно-сосудистой системой.

Ребёнку ничего не будет
Непосредственно на плод риносинусит влияния не оказывает. При локальном инфицировании бактерии и вирусы, вызывающие воспаление, не могут проникнуть сквозь плаценту. Но постоянная заложенность носа у женщины нарушает снабжение крови кислородом и может привести к развитию гипоксии у плода.
Выраженная интоксикация матери также может негативно влиять на состояние ребенка. Повышается вероятность преждевременных родов или рождение малыша с недостаточным весом.
Лечение гайморита при беременности
Лечение гайморита при беременности в качестве основного способа предполагает проведение целого набора реабилитационных процедур. Помимо этого, рекомендуется приём определённых антибактериальных препаратов, а также других лекарственных средств. Подобное лечение гайморита при беременности позволяет в короткий срок добиться благоприятных результатов.
Следует сказать, что применение такого подхода при лечении гайморита у беременной является неверным решением. Если процедуры будут проводиться слишком интенсивно, то они могут нанести серьёзный вред здоровью будущей мамы
Для эффективного устранения заболевания важно своевременно начать лечение гайморита при беременности. В этом случае повышаются шансы на быстрое избавление от недуга
Основные способы устранения заболевания при беременности будут рассмотрены далее.
Промывание носовых пазух
 Если у беременной женщины возник этот недуг, то первая лечебная мера, назначаемая врачом, — удаление гнойного содержимого, которое образовалось в носовых пазухах. Для проведения этой терапевтической процедуры врач попросит пациентку лечь на кушетку на спину, при этом её голова должна располагаться ниже линии тела.
Если у беременной женщины возник этот недуг, то первая лечебная мера, назначаемая врачом, — удаление гнойного содержимого, которое образовалось в носовых пазухах. Для проведения этой терапевтической процедуры врач попросит пациентку лечь на кушетку на спину, при этом её голова должна располагаться ниже линии тела.
При проведении процедуры доктор использует специальную жидкость, которая готовится на основе физраствора. Врач заливает её в одну ноздрю, а из другой в это время отсасываются присутствующие в носовых пазухах гнойные выделения. Воздействие физраствора приводит к тому, что они легко выходят наружу.
Эта процедура в народе получила название «кукушка», поскольку пациентка во время её проведения должна время от времени произносить «ку-ку». Это необходимо, чтобы исключить попадание применяемого во время процедуры лечебного раствора в горло при перетекании его из одной ноздри в другую. Перед проведением процедуры врач в обязательном порядке должен предупредить беременную женщину о том, что во время промывания она не должна совершать вдох. В противном случае физраствор вместе с гноем окажется в полости нижних дыхательных путей.
Пункция пазух
 Это мероприятие предполагает прокалывание гайморовых пазух. Манипуляция совершается с целью удаления гноя и введения дезинфицирующей лечебной жидкости в носовую полость. Для выполнения этого действия используется специальная игла. Эта мера является кардинальной. После проведения процедуры у пациентки возникает моментальное облегчение. Она снова обретает свободное дыхание. У неё исчезает головная боль и понижается температура тела. Исчезновение перечисленных симптомов происходит из-за того, что после сделанного в носовых пазухах прокола давление снижается.
Это мероприятие предполагает прокалывание гайморовых пазух. Манипуляция совершается с целью удаления гноя и введения дезинфицирующей лечебной жидкости в носовую полость. Для выполнения этого действия используется специальная игла. Эта мера является кардинальной. После проведения процедуры у пациентки возникает моментальное облегчение. Она снова обретает свободное дыхание. У неё исчезает головная боль и понижается температура тела. Исчезновение перечисленных симптомов происходит из-за того, что после сделанного в носовых пазухах прокола давление снижается.
Некоторым людям часто приходится сталкиваться с такой проблемой, как гайморит. У них имеется абсолютная уверенность в том, что из-за проведённой пункции пазух через некоторое время ранее устранённый воспалительный процесс возобновится. Однако квалифицированные врачи заявляют о том, что это утверждение ошибочное. По их мнению, появление рецидивов после избавления от гайморита возможно лишь в случае, если заболевание было не долечено. На стадии ремиссии гайморита беременная женщина не должна использовать такие физиопроцедуры, как прогревание и лазер. Посещать физиокабинет для проведения необходимых лечебных процедур будущая мамочка должна только после согласования с врачом.
Таким образом, получается, что пункция пазух является наиболее эффективным способом устранения гайморита. Однако можно отказаться от проведения этой процедуры, если своевременно начать лечение болезни.
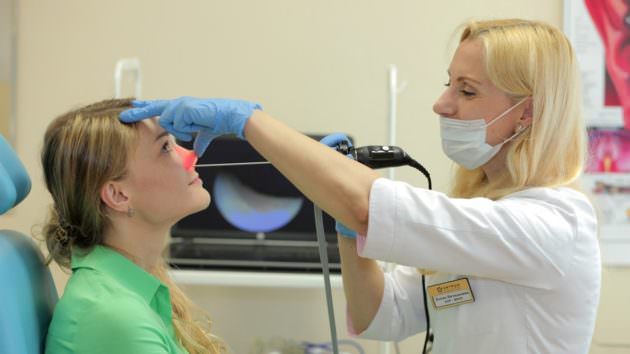
Диагностика гайморита у беременных женщин
Главная сложность своевременной диагностики воспаления пазух в том, что гайморит часто путают с обычным насморком. При беременности многие женщины не хотят лишний раз посещать поликлиники, пытаясь избавиться от проблемы самостоятельно. Кроме того, возникнуть гайморит может даже после небольшого переохлаждения, как обычный насморк.
Для диагностики обычного осмотра и сбора жалоб недостаточно. Обычно больному делают рентген лобных и носовых пазух. В стандартной поликлинике может быть очень древний рентген, которым и «курицу прожарить можно» — туда вам лучше не ходить. А вот современные аппараты вполне возможны при беременности. Читайте статью по теме: Влияние рентгена на беременность>>>
Будущим мамочкам также рекомендуется другой метод исследования: компьютерная томография. Только она очень дорогая.
Дополнительно могут быть назначены:
- УЗИ носовых и лобных пазух;
- тепловизорное исследование;
- диафаноскопия (просвечивание пазух);
- пункции.
О том, какие еще исследования нужно проходить в этот период женщине, читайте в статье Какие анализы сдают при беременности?>>>
Видео о лечении гайморита у беременных женщин
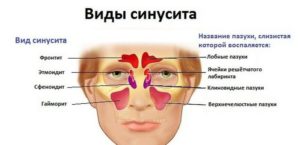
Верхнечелюстной синусит может быть одно- или двусторонним. В первом случае воспаление поражает левую или правую пазуху носа, во втором – обе.
По характеру течения разделяют гайморит.
- Острый. Возникает впервые и быстро прогрессирует. Выздоровление обычно наступает через 2-3 недели.
- Хронический. Развивается при отсутствии или неправильно подобранной терапии. Протекает с периодами обострения и ремиссии. Неприятная симптоматика может растягиваться до 6 недель.
Представляет собой длительный вялотекущий воспалительный процесс, который, в зависимости от стадии и формы, проявляется разнообразными симптомами. При обострении пациентку беспокоят головная боль, заложенность с выделениями из носа, повышение температуры. В фазе ремиссии симптоматика стихает.

Опасность хронической формы в том, что отсутствие терапии при описанных признаках, вызывает постоянную интоксикацию организма.
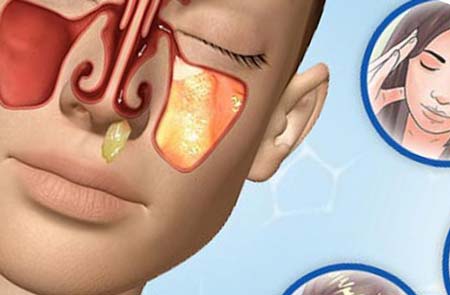
Пазухи забиты гноем
Гнойный гайморит
Особенно опасен во время беременности, так как грозит распространением на мозг, глаза, вестибулярный аппарат. Чаще всего является осложнением недолеченного острого гайморита, но иногда причиной становится наличие постоянного очага инфекции в ротовой или носовой полости (кариес верхних зубов и пр.).
Терапия заболевания должна быть своевременной, профессиональной и комплексной.
Чем раньше женщина обратится к врачу, тем меньше вероятность осложнений. Самолечение может быть опасно не только для беременной, но и ребенка. Не все процедуры, назначаемые врачом, осуществимы в домашних условиях. Обычно лечение гайморита комплексное. Применяются разные средства, дополняющие действие друг друга.

Проверка у врача
Риносинусит, развивающийся на фоне беременности – это проблема. Особенно в 1 триместре. В этот период происходит закладка всех жизненно-важных функций ребенка. Поэтому большинство препаратов использовать нельзя.

Иногда назначают промывание носа методом «Кукушка». Лежащей на спине пациентке в одну ноздрю вводят солевой раствор, а из другой специальным инструментом откачивают слизь. Во время процедуры девушка говорит «ку-ку» (отсюда название). Это звук способствует тому, что жидкость не затекает в носоглотку, а гной откачивается из организма.
Если местные методы не помогают, альтернативное лечение – пункция носовой пазухи.
2 триместр
Начиная с 8-9 недели беременности список разрешенных препаратов от гайморита немного расширяется. Если пациентка обратилась к врачу на ранней стадии заболевания, эффективны следующие средства:
- промывание носа антисептиками (Хлоргексидин, Мирамистин, водно-солевой раствор). Это создает возможность для оттока слизи;
- местные сосудосуживающие средства в виде капель и спреев. Применяют в детской концентрации не дольше 3-х дней подряд. Они уменьшают отек слизистой, улучшают проходимость и носовое дыхание;
- народные и гомеопатические средства: Циннабсин, Эуфорбиум. Оказывают противовоспалительное действие, разжижают содержимое носа и способствуют очищению пазух.
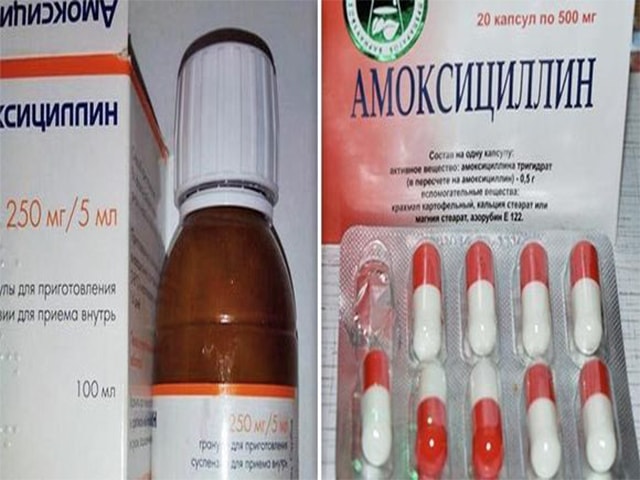
Прописывают Аугментин
3 триместр
Если заболевание перешло в гнойную форму, целесообразно применение антибиотиков. Разрешены группы:
- Пенициллинового ряда (Аугментин, Амоксициллин);
- Цефалоспорины (Цефуроксим, Цефазолин);
- Макролиды (Джозамицин, Азитромицин).
Антибиотикотерапию при лечении верхнечелюстного синусита применяют довольно часто. Понятно, что такие препараты вредны для плода. Врачи исходят из того, что бактерии способны причинить больший урон здоровью женщины, чем непродолжительный курс антибиотиков.
Гнойная форма лечится Цедексом
Прописывают.
- Цедекс. Цефалоспориновый антибиотик, выпускается в капсулах. Прием 5-10 дней.
- Аугментин. Лекарство пенициллинового ряда в таблетках, порошке, суспензии для внутреннего приема. Применяется, когда терапевтический эффект превышает потенциальные риски для матери и плода. Рекомендованная длительность приема – не более 10 дней.
- Вильпрафен. Препарат из группы макролидов на основе джозамицина. Выпускаются как таблетки или суспензии. Не нарушает естественную микрофлору организма, не вызывает аллергии.
Показанием к пункции верхнечелюстной пазухи являются:
- неэффективность консервативной терапии;
- 1 триместр беременности, когда медикаментозное лечение способно навредить плоду;
- гнойный гайморит.
Суть процедуры заключается во введении в пазуху иглы, через которую откачивается гной. Потом внутрь заливают средства, позволяющие предотвратить рецидив заболевания. Проводится под местной анестезией.
Чем опасен гайморит во время беременности?
Патология острого характера, развивающаяся в процессе вынашивания плода, может иметь последствия не только для матери. Отравление организма мамы влияет и на малыша, негативным образом сказываясь на развитии.
Чтобы избавить материнский организм от заболевания, специалист назначает индивидуальную терапию, подходящую беременной женщине с учетом срока. Именно по этой причине первое недомогание должно стать основным поводом пойти к врачу, чтобы заняться лечением патологии на первых стадиях. В этот период остается возможность отказа от приема антибактериальных препаратов, зачастую неблагоприятно воздействующих на плод.
Воспалительный процесс, затрагивающий пазухи, может обернуться гипоксией плода. Из-за заложенности происходит ухудшение дыхания, а значит, кислород в меньшей степени поступает к самому малышу. В случае кислородного голодания страдает не только материнский организм, но и будущий ребенок. Патология может принять опасный вид при определенной тяжести.
Диагностика
Первичная диагностика верхнечелюстного синусита заключается в опросе беременной на имеющиеся жалобы, ощупывании мест расположения гайморовых пазух, проведении общих анализов
Важное значение для постановки точного диагноза имеют следующие диагностические процедуры:
- риноскопия;
- рентгенография;
- взятие пункции пазух с дальнейшим изучением экссудата.
Допустимость рентгенографии при гестации
В общем подходе делать рентген беременным врачи не рекомендуют, так как излучение в больших дозах может привести к порокам развития плода. К этой процедуре советуют прибегать только в том случае, если другие методы оказываются неинформативными. Современное рентгенологическое оборудование делает процедуру практически безопасной для будущей мамы. Рентген носовых пазух выполняется с меньшей дозой, чем при обычных снимках. К тому же беременная должна пользоваться специальным защитным фартуком. Большинство отечественных врачей считают допустимым проведение рентгенографии гайморовых пазух при гестации со второго триместра.
Риноскопия, эндоскопия и пункция
Риноскопия подразумевает исследование полости носа с помощью специальных оптических приборов: риноскопа и эндоскопа. При проведении процедуры могут применяться: носовой расширитель и носоглоточное зеркало. Существует несколько вариантов проведения риноскопии. С их помощью удаётся исследовать каждый участок носовой полости и придаточных пазух. Наиболее перспективным диагностическим способом осмотра околоносовых пазух считается эндоскопия. В основе метода лежит использование оптоволоконной оптической системы. Самые современные эндоскопы оснащены маленькой камерой, изображение с которой выводится на монитор. Эти процедуры в подавляющем большинстве случаев оказываются совершенно безвредными для беременных женщин.
Вот уже несколько десятилетий одним из самых востребованных методов диагностики верхнечелюстного синусита является пункция (прокол) околоносовых полостей. Процедура проводится путём прокалывания специальной иглой тонкой перегородки между гайморовой пазухой и носовой полостью и дальнейшем взятии на анализ содержимого пазухи. В лабораторных условиях исследуется полученный экссудат на наличие определённых патогенных микроорганизмов.
Перед проведением рассмотренных диагностических процедур выполняется местное обезболивание разрешёнными при беременности средствами.
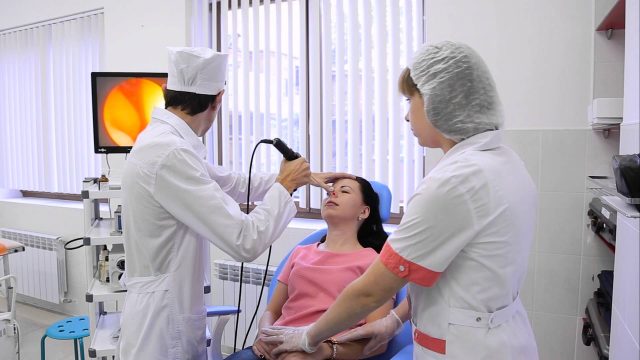
Наиболее достоверным методом диагностики гайморита является эндоскопическая риноскопия
Прием лекарств во время гайморита
Промывания носовых пазух — одна из главных методик лечения при гайморите у беременной женщины. Их можно делать и в домашних условиях с использованием морской соли, ромашки, мяты. Но впервые желательно обратится к врачу, чтобы понять саму схему процедуры. Также врачи советуют посещать процедуру «Кукушка», которая проводится квалифицированным персоналом. Как проходит процедура:
- Пациентка принимает горизонтальное положение таким образом, чтобы голова находилась ниже тела.
- В одну ноздрю врач заливает специальный раствор, а с другой, с помощью специального вакуумного устройства, высасывает гной и слизь.
- Пациентка должна дышать равномерно и регулярно говорить «ку-ку». Это делается для того, чтобы раствор не попадал в горло.
После процедуры нельзя выходить на улицу в течение 1-2 часов в холодное время года. Летом находиться в помещении нужно минимум 30 минут.
Кроме промывания, беременным могут назначить и медикаментозные препараты. Прием антибиотиков врач назначает только в тяжелых случаях и если существует риск возникновения осложнений:
- Цедекс. Эффективный и относительно безопасный антибиотик. Курс лечения может длиться до 10 дней. Доза и продолжительность лечения корректируется врачом с учетом состояния женщины и ее здоровья. Может вызвать проблемы с почками и интоксикацию.
- Аугментин. Используется для лечения воспалительных процессов. Побочные действия: нарушение функции печени и почек. Следует избегать его применения в первом триместре.
- Азитромицин. Противомикробный препарат. Применяется тогда, когда положительный результат для матери превышает риск побочных эффектов для плода.
Чтобы минимально снизить побочные эффекты после приема антибиотиков, нужно принимать:
Для устранения заложенности носа при гайморите у беременной женщины, врачи выписывают препараты, которые снимают отек носа и восстанавливают его слизистую оболочку:
Эти медикаменты сужают сосуды и дают женщине возможность снова нормально дышать. Но данные препараты повышают тонус сосудов, что вызывает гипертонус матки. А это, в свою очередь, может вызвать выкидыш. Поэтому если есть возможность обойтись без спреев, нужно ею воспользоваться, чтобы не нанести вред ребенку. Можно заменить спреи на солевые капли:
Лучшим методом лечения для беременных заболевания является гомеопатия. Врач-гомеопат пропишет препараты, исходя из положения женщины и ее индивидуальных особенностей. Что рекомендуют принимать:
Гомеопатическая терапия заключается в повышении работы иммунной системы. Если защита организма сильная, то он легко уничтожит источник инфекции. Но гомеопатические препараты выписывают лишь в качестве вспомогательного средства основного лечения.
Физиотерапевтические процедуры, которые рекомендуют посещать врачи:
Физиотерапевтические процедуры нельзя делать при:
- онкологических заболеваниях;
- психических расстройствах.
В случае, если медикаменты и промывания не помогают, необходимо делать оперативное вмешательство — прокол носа. Это поможет освободить гайморовы пазухи от накопленного там гноя и устранить риск возникновения осложнений. Но прокол не означает окончания лечения. Нужно пройти курс реабилитации.
На вопрос «Как лечить гайморит при беременности» можно дать ответ «С минимальным ущербом для ребенка». Если обратиться к врачу при первых признаках болезни, воспаление гайморовых пазух можно вылечить быстро и без приема вредных медикаментов.