Ингаляции для детей
Содержание:
- Заболевания, при которых назначают ингаляции
- Гигиенические процедуры
- Можно ли делать ингаляцию перед сном
- Принцип действия небулайзеров и как ими пользоваться
- Лечение кашля у детей ингаляциями небулайзером
- Какие растворы применять для ингаляций
- Ингаляционная терапия при заболеваниях
- Ингаляции при беременности
- Как правильно делать ингаляции?
- Масла для ингаляции
- Противопоказания и побочные эффекты
- Перекись водорода
- Ингаляции для детей и взрослых: лечение на одном дыхании
- Когда нельзя проводить ингаляции
- Лечение простуды медикаментами и народными средствами
- Преимущества и недостатки
- Разновидности
- Как правильно делать ингаляции небулайзером ребенку
Заболевания, при которых назначают ингаляции
Что простудные, что бронхо-легочные заболевания редко кого обходят стороной в период межсезонья. Беспокоит другой момент, куда выше процент простудных заболеваний у детей. Благо родители, оберегая своё чадо, всё-таки не пускают болезнь на самотёк и приступают к лечению уже при появлении первых признаков недуга. Да и лечить их легче в разы.
При насморке
Помочь справиться с заложенностью носовых пазух могут:
- Противоаллергические;
- антибактериальные препараты;
- антисептики.
При гайморите
Гайморит в острой или хронической форме представляет собой воспаление придаточных пазух носа. Серьёзность ситуации заключается в том, что у данного заболевания высокая частота возникновений таких осложнений, как менингиты и другие подобные заболевания. Появление небулайзера позволило в разы улучшить эффективность ингаляционной терапии, поскольку вдыхая пар носом, препарату стало гораздо проще добраться до очага воспаления – в гайморовы пазухи.
Обычно для лечения применяются:
Препараты, которые способны оказывать сосудосуживающий и дренажный эффект.
При кашле
Когда одолевает кашель, небулайзер будет эффективен, если соблюдать очередность использования препаратов:
- Бронхолитики, с продолжительностью 10-15 минут;
- Спустя 15 минут, муколитики, которые помогают разжижать мокроту;
- Спустя 30 минут, антибиотики и противовоспалительные средства.
При бронхите
Бронхит – патологический процесс в области бронхов. По статистике – это причина обращения большинства больных в поликлинику. И ингаляции небулайзером стали неотделимой частью для комплексной терапии. Обычно для лечения применяются:
- Противовоспалительные;
- Противоотёчные
- Успокаивающие;
- Разжижающие мокроту препараты.
!Ни в коем случае нельзя заливать в резервуар масляные растворы, это закупорит бронхи и даже скорая будет бессильна оказать хоть какую-то помощь больному.
При астме
Заболевание астмой обычно относят к последствиям от несвоевременного лечения бронхитом. Развивается болезнь по причине повышенной активности бронхов, больной испытывает затруднения в дыхании, появлением отдышки, ощущение сдавленности в груди. Но и здесь на выручку приходит небулайзер. Главное – подобрать нужные препараты и правильно дышать в мундштук. Обычно для лечения применяются:
- Бронхолитики;
- Муколитики;
- Глюкокортикостероиды;
- Кромоглициевая кислота;
- Антибактериальные препараты – в случае присоединения какой-либо инфекции.

Но если идёт период обострения заболевания и частота составляет как минимум 2 раза в неделю – от проведения процедуры следует отказаться. Также придётся найти другие варианты лечения для детей в возрасте до 7 лет.
При температуре
Абсолютно не важно, какой небулайзер есть в наличии. Будь то, компрессорный, ультразвуковой или меш-небулайзер – применять данный прибор при температуре разрешено
Поднять её могут только паровые ингаляции. Задача лекарственного «тумана» заключается в оказании лечебного воздействия исключительно на очаг воспаления.
Использование небулайзера в этот период детям также допустимо, но с предельной аккуратностью. Когда температура превышает 38,5°С, лучше сначала её сбить. И второй, но не менее важный момент — лекарство для раствора и продолжительность процедуры в этот период должны определять не личный опыт, а лечащий педиатр.
Гигиенические процедуры
Провести 30 минут в молчании после процедуры может помывка комплектующих небулайзера. Помимо этого, его нужно ещё и периодически дезинфицировать. Обычно все правила ухода прописаны в прилагающейся к прибору инструкции. Мыть аппарат нужно тёплой кипяченой водой с мылом и собирать только после полной просушки всех комплектующих. Дезинфицировать прибор следует 1-2 раза в месяц, при условии, что ингалятор использует один человек. В случае пользования устройством другими членами семьи, его надо стерилизовать при переходе от одного к другому. Это обезопасит больных от наложений микробами и бактериями друг друга. Дезинфекция в домашних условиях бывает:
- Термическая – кипячение комплектующих устройства на протяжении ~ 15 минут;
- Химическая – обработка перекисью, спиртом и прочими аналогичными средствами.
При подходе к дезинфекции комплектующих устройства важно относиться к этому не как к очередной помывке, а как к залогу эффективной ингаляции
Можно ли делать ингаляцию перед сном
Врач, с многолетним опытом говорит: «Я всегда своим пациентам советую, чтобы они проводили ингаляции в соответствии с режимом. Молодых родителей часто волнует можно ли, или нельзя делать ингаляции на ночь. Во время болезни сон очень важен для человека, а особенно для детей. Вот причины, почему нельзя на ночь проводить процедуру:
- лекарства могут возбудить нервную систему человека;
- целью проведения процедуры является вывод мокроты, ребенок начнет кашлять во сне, что может даже вызвать рвотный рефлекс;
- принятие горизонтального положения также может затруднить отток мокроты из дыхательных путей». Поэтому процедуру рекомендуют делать за два часа до того, когда пациент идет спать, чтобы мокрота успела разжижиться и спокойно выйти, не нарушив сна.

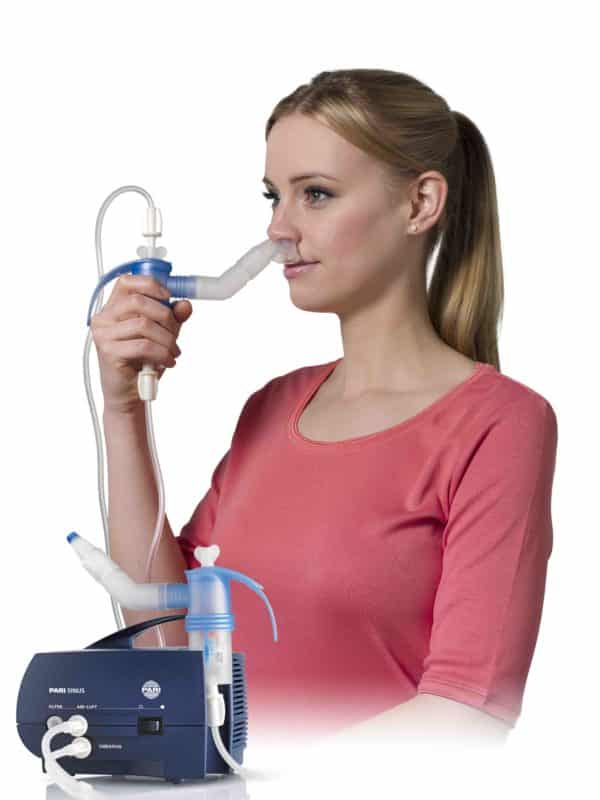
Принцип действия небулайзеров и как ими пользоваться
Слово «nebula» переводится с латыни как «облако» или «туман». Небулайзер — это устройство, которое превращает жидкие лекарства в пар или мелкую паровую взвесь. Вдыхая эту взвесь, больной обеспечивает увлажнение органов дыхания и продуктивное отхаркивание. Самые мелкие жидкие частицы размером 0,5–1 мкм при вдохе могут достигать альвеол легких. Более крупные частицы оседают в бронхах, трахее и гортани.
Три типа небулайзеров и их использование
- Компрессорные — они же струйные или пневматические — самый распространенный вид. Лекарства распыляются с помощью сжатого воздуха.
- Ультразвуковые — создают водяную взвесь (аэрозоль) путем вибрации пьезокристалла.
- Мембранные — распыление происходит с помощью вибрирующей сетки. Для данного вида полезно проводить ингаляции с Хлорофилиптом, подробно о котором узнаете здесь.
Отдельным типом можно выделить паровые ингаляторы. Они чаще используются в косметологии, в частности, для ароматерапии, поскольку многие лекарства не допускают нагрева.
Основной элемент небулайзера — камера с лекарством, имеющая входную и выходную трубку. Входная трубка подсоединяется к компрессору, выходная соединена с насадкой в виде мундштука, маски или назальной трубки, через которую дышит больной.
Прежде чем пользоваться небулайзером, внимательно изучите инструкцию и подготовьте все выписанные препараты.
Преимущество небулайзера — в его универсальности: он может применяться для слабых и пожилых людей и для маленьких детей. Даже в случае потери сознания прибор можно подключать к системе вентиляции легких. Лекарства не попадают в ЖКТ, поэтому ингаляции допустимы даже при заболеваниях желудка, почек и печени.
Также для взрослых и детей, специалисты советуют применять средство Тонзилгон, информация о котором изложена по данной ссылке.
Лечение кашля у детей ингаляциями небулайзером
Конкретный выбор лечения зависит от причины и характера кашля. Лучшего и подходящего для детей препарата от любого кашля не существует — в этом случае подойдёт только физраствор, который увлажнит слизистую и окажется местное антисептическое действие.
При сухом кашле
Если мокрота не образуется, ткани дыхательных путей сильнее повреждаются и постоянно воспалены. Поэтому при сухом кашле основная задача лечения — спровоцировать выработку мокроты и последующее её выведение вместе с болезнетворными микроорганизмами.
Для этой цели назначаются препараты из группы бронхолитиков. Для новорождённых детей подойдёт Вентолин, реже — Атровент. Иногда врач назначает Сальбутамол в маленькой дозировке и Беродуал (комбинированное средство). Инструкция позволяет применять эти средства для детей до 6 лет под контролем врача.
Кроме того, проводится терапия средствами от воспаления. Это могут быть препараты на основе трав (например, Ротокан и Малавит).

Ингаляции для лечения у ребёнка сухого кашля должны быть влажными, поэтому лекарственные средства смешивают с физраствором. Температура не должна быть высокой, иначе ткани перегреются, что усилит их отёчность и воспаление.
При мокром кашле
Иногда из-за болезни выделяется много мокроты. Если она слишком густая или сужены бронхи, отхождение слизи затруднено. В этом случае назначается следующее лечение:
- применение средств, разжижающих и выводящих мокроту: Амбробене, Флавамед;
- бронхолитики, как и при лечении сухого кашля.
Хорошему отхождению мокроты способствуют ингаляции со слабоминеральной водой. Это безопасно для детей любого возраста и аллергиков. Единственное обязательное условие: перед использованием воды в небулайзере нужно вывести из неё газ.
Физраствор при желании можно приготовить дома, смешав обычную поваренную соль с кипячёной водой. Однако необходимо помнить, что такой раствор не будет стерильным — какие-то микроорганизмы могут оказаться в воде или соли.
При хриплом кашле (ларингит)
Из-за воспаления гортани возникает масса неприятных ощущений, затрудняется отхождение мокроты. При ларингите ингаляции обязательны, но исключительно с помощью небулайзера.
Дело в том, что паровые процедуры с высокой температурой способствуют распространению бактерий из гортани в более глубокие отделы дыхательных путей. Благодаря же холодным ингаляциям небулайзером, при которых используется раствор комнатной температуры, гнойный налёт не распространяется, а равномерно орошается лекарством. Еще одна причина — горячий пар провоцирует усиление воспаления, что может привести к тяжёлым последствиям у маленького ребёнка.
Для лечения ларингита назначаются такие лекарства:
- для снятия сильного сухого кашля — Туссамаг;
- для разжижения слизи и её выведения — Флуимуцил, Бромгексин;
- для увлажнения слизистых и облегчения дыхания — минеральная вода или физраствор;
- для снятия отёчности и спазма — Беродуал;
- для устранения патогенных организмов — Мирамистин, настойка календулы.

Ингаляции начинаются с бронхолитиков, через полчаса нужно провести процедуру с муколитическими средствами. Следующие ингаляции нужно проводить не раньше чем через 20 минут. Антисептики нельзя принимать чаще чем 3 раза в день. Увлажняющие процедуры можно не ограничивать.
Какие растворы применять для ингаляций
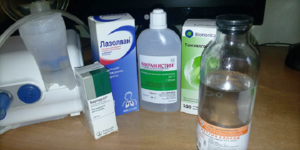 Отметим, что использование медикаментозных средств, основанных на физиологическом растворе, допускается только с разрешения лечащего врача.
Отметим, что использование медикаментозных средств, основанных на физиологическом растворе, допускается только с разрешения лечащего врача.
Основываясь на том, какое заболевание было диагностировано пациенту, медицинский специалист может прописать следующие лекарственные средства:
- «Лазолван», «Амбробене», «Амброксол». Это растворы для ингаляции, которые применяются для лечения бронхита. А также для более продуктивного лечения заболевания могут быть выписаны следующие средства: «Сальгим», «Беродуал», «Атровент».
- Для лечения хронических лёгочных заболеваний используются «Дексаметозан» и «Пульмикорт».
- «Синупрет», «Флуимуцил», «АЦЦ» — это лекарственные средства, созданные, чтобы восстанавливать после болезни местный иммунитет, а также облегчать отделение вязкой мокроты во время сильного кашля.
- «Тонзилгон», «Ротокан» — это средства на основе растительных компонентов, которые осуществляют противовоспалительное воздействие местного характера. Для тех же целей могут быть выписаны различные антибиотические и антисептические препараты, например: «Мирамистин», «Фурацилин», «Диоксидин».
- «Нафтизин» — это раствор для проведения ингаляций, способствующий быстрому исчезновению отёков в бронхиальной и гортанной областях.
Процедура ингаляции народным способом
 Давайте более подробно разберём как делать ингаляции в домашних условиях. Народная медицина выделяет несколько методов проведения ингаляционных процедур без применения медицинских ингаляторов в домашних условиях: использование курительных благовоний, таких как герань, эвкалипт и корица; применение всевозможных кастрюль или тазиков.
Давайте более подробно разберём как делать ингаляции в домашних условиях. Народная медицина выделяет несколько методов проведения ингаляционных процедур без применения медицинских ингаляторов в домашних условиях: использование курительных благовоний, таких как герань, эвкалипт и корица; применение всевозможных кастрюль или тазиков.
Для осуществления ингаляции в этих случаях потребуется выполнить следующее:
- Налить в ёмкость горячую прокипячённую воду, с заранее добавленным в неё лекарственным раствором. Больной вдыхает лечебные испарения с различными маслами эфира или целебными травами, предварительно накрывшись большим полотенцем.
- Использовать чайник. Для этого на его носик надевается специальная воронка, сделанная из очень плотной бумаги или картона, затем пациент помещает в эту воронку как рот, так и нос и вдыхает лечебные испарения.
Правила проведения ингаляций
Существует ряд правил и рекомендаций по тому, как правильно осуществлять процедуру лечебных ингаляций в домашних условиях:
- При проведении этой процедуры в домашних условиях необходимо контролировать, чтобы температура используемой воды не была выше 40 °C для взрослого человека, для ребёнка её температура не должна быть выше 30–35 °C.
- Запрещено применять только что вскипячённую воду, так как это может повлечь ожоги верхних путей системы дыхания.
- Нельзя проводить процедуру сразу после приёма пищи. Прежде чем начать ингаляцию нужно выдержать как минимум 2 часа.
- После окончания процедуры лучше всего на некоторое время ограничить прогулки на улицу, громкую речь и, разумеется, никакого пения или крика.
- Лечение данным способом рекомендуется осуществлять только один раз в день, при этом длительность процесса ингаляции должна составлять около 5–10 минут.
- После первых же проявлений улучшения состояния здоровья пациента можно остановить дальнейшее воздействие данным способом.
Ингаляционная терапия при заболеваниях
Ингаляционная терапия при различных заболеваниях длится в среднем 3-5 дней из расчета 3 манипуляции в сутки. Но назначения лекарственных препаратов должен делать врач, потому что нужно учитывать симптомы и тяжесть течения заболевания.
При кашле, бронхите
При кашле, в том числе возникшем на фоне прогрессирующего бронхита, ингаляции должны привести к разжижению мокроты и активному ее выведению из бронхов. Поэтому в назначениях фигурируют Лазолван, Мукалтин, Амброксол. И если первый препарат используется только после его разведения физраствором, то два других продаются уже в виде ингаляционных растворов и сразу готовы к использованию.

Если кашель усиливается, появляются признаки обструкции, то обычно применяют Беродуал. По мере облегчения состояния больного лекарственные препараты отменяют, а полученные результаты поддерживают ингаляциями с минеральной водой.
Ларингите
Это заболевание опасно тем, что может стремительно развиться и спровоцировать ларингоспазм – отек горла, приступ удушья. Поэтому ингаляции небулайзером назначаются буквально с первого дня развития патологии, а лекарственные препараты выбираются только лечащим врачом.
Интересно, что они будут назначены в определенной последовательности – противоотечные, отхаркивающие, противокашлевые. Соблюдать очередность применения медикаментов обязательно.
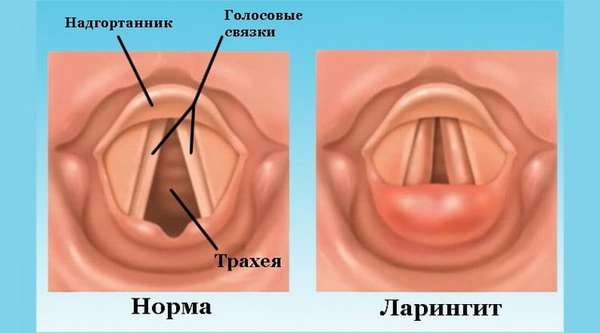
Если ларингит протекает в легкой форме, или развитие заболевания остановилось и уже начался процесс выздоровления/восстановления, то полезными будут ингаляции с минеральной водой.
Фарингите
Особенность ингаляционной терапии при фарингите заключается в последовательном применении конкретных лекарственных препаратов. Их подбирает врач, а сам больной должен следить за своим состоянием: как только наступает этап облегчения, нужно будет сообщить об этом своему лечащему врачу и получить новые назначения.
Так как лечение проводится с применением сразу нескольких лекарственных препаратов, курс терапии не длится более 3 дней. По окончании этого срока врач порекомендует проводить ингаляции с минеральной водой, Мирамистином или другими антисептиками.
Насморке
Если ингаляции небулайзером делаются при насморке, то можно для них использовать и сосудосуживающие препараты типа Нафтизина, Називина, и раствор пищевой соды. Манипуляции помогут избавиться от отека слизистой, снимут заложенность носа, избавят от головных болей.
Важно после каждой процедуры промывать и дезинфицировать небулайзер, потому что риск распространения вирусов, бактерий при использовании прибора другими членами семьи очень большой
Ингаляции при беременности
Эти ингаляции являются самым безопасным способом лечения простуд, так как они не оказывают никакого влияния на работу внутренних органов и на малыша.

Особенных противопоказаний для ингаляций при беременности нет. Единственная рекомендация – сделать тест на переносимость перед проведением ингаляций с эфирными маслами, чтобы исключить риск аллергической реакции. Нанесите каплю масла на внутреннюю сторону предплечья, там где в детстве Вам делали пробу Манту. Если через 30 минут — час не произойдет никаких изменений, ингаляция с этим маслом принесет Вам только пользу.
Ингаляции с эфирными маслами при беременности не должны длиться дольше 5 – 7 минут!
Влажный кашель при беременности
- отвары листьев брусники, тысячелистника, багульника, эвкалипта, череды, цветов мать-и-мачехи.
- «Боржоми» или раствор соды (2 – 3 столовые ложки на литр воды).
Ларингит, трахеит, бронхит при беременности
Ингаляциии с эфирными маслами лайма, пихты, мирта, шалфея, аира, розмарина, эвкалипта, кедра, лаванды, сосны, розы.
Насморк при беременности
- ингаляции с соком лука и чеснока;
- ингаляции с бальзамом «Звездочка» (Вьетнам).
Консультация у Вашего гинеколога никогда не будет лишней перед применением любого лечения, даже такого безопасного, как ингаляции.
Как правильно делать ингаляции?
Чтобы ингаляция не превратилась из эффективного метода лечения в бесполезное или даже вредное и мучительное мероприятие, достаточно соблюдать простые правила, своего рода 9 заповедей ингаляции:
- Никогда не проводите ингаляцию при температуре тела выше 37,5о С и не раньше чем через 1 – 1,5 после еды или сильных физических нагрузок.
- Носовые и легочные кровотечения, гирертоническая болезнь III стадии, дыхательная и сердечно-сосудистая недостаточность III cтепени – абсолюные противопоказания к ингаляциям.
- Ингаляция – это лечебная процедура, и время ее проведения должно быть строго дозировано! «Доза» ингаляции – то же, что и доза при приеме лекарств. Ведь никому не придет в голову выпить всю упаковку антибиотика разом.
Для детей: 1 – 2 раза в день по 1 – 3 минуты.
Для взрослых: 2 – 3 раза в день 5 – 10 минут.

А еще лучше – соблюдать дозировку, предписанную лечащим врачом, в крайнем случае – инструкцией по применению ингалятора.
- Лечение насморка ингаляциями требует вдоха через нос, заболеваний легких и глотки – через рот. Ингаляции, направленные на лечение гортани, глотки, трахеи, бронхов, будут гораздо эффективнее, если после вдоха задержать дыхание на 2 секунды и только потом максимально выдохнуть.
- Дыхание при ингаляциях носа не должно быть напряженным, при вдыхании через рот – см. выше; одежда не должна препятствовать свободному дыханию.
- Небольшая жертва для эффективности лечения: ингаляция требует тишины. Во время ингаляции и в течение часа после нее нужно соблюдать молчание.
- Нежелательно есть, пить и курить в течение часа после ингаляции.
- Простая гигиена: перед проведением ингаляции мойте руки, если ингаляция проводится ребенку – ему тоже.
- Дезинфицируйте ингалятор после каждого применения и не используйте масляные препараты в ультразвуковых приборах.
И совсем лишнее – распаривать все лицо, принимая ингаляции. Через кожу лица целебные вещества никак не всасываются.
Масла для ингаляции
Медицина применяет в ингаляционных процедурах различные сорта натуральных природных масел как по отдельности, там и в комбинированных составах. Наибольшее распространение получили следующие эфиры:
- сосны;
- пихты;
- кедра;
- можжевельника;
- ели;
- ромашки;
- облепихи;
- эвкалипта;
- шалфея;
- чайного дерева.
Все они имеют свои уникальные лечебные свойства. Сухой кашель уступает перед смесью масел ромашки и эвкалипта, влажный – проходит при воздействии паров эвкалипта и чайного дерева. Лучший способ вылечить насморк – сделать ингаляцию со смесью пихтового, лавандового и можжевелового масел. Хвойные эфиры характеризуются сильным противовоспалительным, антибактериальным и иммуномодулирующим эффектом. Лучшими натуральными антисептиками являются эфиры чайного дерева, розмарина, лаванды и эвкалипта.
Противопоказания и побочные эффекты
Количество противопоказаний при ингаляционном вдыхании относительно невелико:
- температура превышающая отметку 37,5°С;
- кровотечения в носу;
- отхаркивание кровью;
- как говорилось выше – при респираторном кашле с гнойными выделениями;
- аллергические реакции;
- непереносимость определенного вещества;
- мучает аритмия;
- патологии и тяжелые недуги системы дыхания и сосудов;
- дисфункция миокарда.
Что делать если после ингаляции кашель усилился
Не нужно переживать. Стоит некоторый период посмотреть за больным, выявить частоту и продолжительность кашлевых приступов. Это чаще всего сигнал перехода от сухого кашля на мокрый, который и сигнализирует о положительной динамике, но когда количество мокроты увеличивается, частотность кашля учащается. Высокие значения термометра – это допустимое обстоятельство в течении 1-2 дней с начала лечения. Однако, при подозрении, что Ваши манипуляции приводят к усугублению состояния, сделайте перерыв и обратитесь к врачу. Он выявит причины, почему усиливается кашель и полезна ли назначенная терапия или предложит альтернативное лечение.
Перекись водорода
Аллергический ринит:
В стакан горячей воды добавить 1с.л. 3%-ной перекиси.
Дышать ртом над паром 2 минуты.
Описан случай Билла Манро, который в течение 13 лет разбрызгивает 3%-ную перекись водорода в рот против меланомы и рака простаты.
Тщательно вымыть флакончик от использованного носового спрея вместе с распылителем. Наполнить 3%-ой перекисью водорода.
- Открыть рот, направить распылитель к горлу.
- Нажать для разбрызгивания и резко вдохнуть.
Выполнить 5-6 вдыханий. Не распылять в нос.
Периодичность процедуры – 4-6 раз в день. Против вируса – каждые 2-3 часа, через сутки-двое станет легче.
Автор метода начал с одного разбрызгивания 4 раза в день. Курс – месяц. Дыхание стало свободным, без усилий на вдохе и выдохе.
Затем вдыхал 2 раза в первой половине дня и ночью. Результат – дыхание ночью носом, до лечения спал с открытым ртом.
Автор считает, что в основе лечебного эффекта перекиси водорода – невозможность жизни вирусов в среде, обогащенной кислородом.
Сторонники ингаляций перекисью водорода утверждают об избавлении от аллергии, астмы, кишечных отравлений, бронхита, гриппа, артрита, других заболеваний.
Ингаляции для детей и взрослых: лечение на одном дыхании
Для лечения той или иной болезни, развивающейся в дыхательных путях, нередко применяют такой прием как ингаляция. Особенно часто ингаляции используются при лечении детей, «атакованных» одной из форм ОРЗ или ОРВИ, поражающих верхние дыхательные пути (например: фарингитом, тонзиллитом, ларингитом и т.п.), а также при более серьезных болезнях – таких как бронхиальная астма, бронхит, воспаление легких и прочих.
В первую очередь ингаляции для детей и для взрослых проводятся затем, чтобы «доставить» тот или иной лекарственный препарат в различные участки дыхательных путей — желательно именно в ту область, где и развивается болезнь. Поскольку лекарство в твердом или в жидком виде поместить в дыхательные органы нет никакой возможности, его «превращают» в дисперсную систему, а проще говоря — в аэрозоль. Частицы лекарственного препарата, смешанные с газом (а иногда и вовсе — простой водяной пар) легко проникают в дыхательные пути, увлажняя их и оказывая необходимое лечебное воздействие.
То, насколько глубоко при ингаляции проникнет лекарство (или просто влажный пар) по дыхательным путям, мало зависит от того, насколько глубоко ваш ребенок способен вдохнуть. Глубина проникновения зависит от нескольких физических параметров, главный из которых — размер частиц аэрозоля. Разные устройства для ингаляций создают разнокалиберный аэрозоль. Этим они, собственно, и отличаются друг от друга.
В аннотациях ко всем без исключения ингаляторам размер частиц аэрозоля, на который этот прибор способен, обычно обозначается понятием «дисперсность».
Когда нельзя проводить ингаляции
Несмотря на свою эффективность, у процедуры есть много противопоказаний. Поэтому, перед ее проведением, лучше проконсультироваться с врачом, который подскажет дозировку и нужный препарат. Ингаляциями нельзя пользоваться, если у больного:
- температура выше 38 градусов. Если у больного температура выше этой отметки, то ингалятор не поможет, её надо сначала сбить;
- есть склонность к легочным и носовым кровотечениям. Использование ингалятора в данной случае только усугубит самочувствие;
- гнойная ангина;
- был перенесен инфаркт или инсульт и не прошло еще полгода;
- имеется патология дыхательных путей;
- аллергия на лекарственный препарат. Если у больного имеется хоть одно противопоказание, ингаляцию делать нельзя, даже если мучает сильный кашель.
Делать ингаляции ребенку нужно, когда ему исполниться год и строго под присмотром врача. Из рассказов одного врача сообщается, что в семье проводили месячному ребенку ингаляцию дома, в следствии чего были сожжены верхние дыхательные пути малыша и его в срочном порядке отправили в больницу на скорой. Поэтому, не стоит производить самолечение, всегда нужна консультация врача.
Лечение простуды медикаментами и народными средствами
Раньше я и не знала, что такое небулайзер, и, что можно так быстро и просто предотвратить начинающуюся простуду у ребенка. При лечении своих маленьких детей я применяла различные растирания и горчичники.
Во времена моей молодости, когда моей старшей дочери не было года, она заболела бронхитом. Свекровь помогала мне ее вылечить таким образом: в небольшой кастрюле отварила картошку в мундире, бросила туда щепотку соды, посадила меня вместе с моей малышкой перед этой кастрюлей, накрыла нас теплым толстым одеялом и заставила так сидеть около десяти минут.
То, что испытала я сама, не говоря уже о том, что было с маленькой дочкой, трудно описать словами. Я сама не смогла долго находиться в темноте под одеялом, потому что, как выяснилось, я страдаю клаустрофобией – боязнью закрытого пространства, и я просто стала задыхаться.
Для маленького ребенка это было очень тяжелым испытанием, так как она кричала очень сильно, а ее бабушка приговаривала, что это хорошо, что она кричит, глубже проникнет пар в дыхательные пути.
Естественно, долго я такое испытание выдержать не смогла, и быстренько мы с дочкой выбрались на свободу. Больше такую процедуру я ни разу не экспериментировала со своими детьми, да и болели они у меня не так часто, как сейчас болеют внуки.
С появлением внуков вновь стали появляться проблемы с лечением разных простудных заболеваний, которые, как обычно, сопровождаются насморком, покраснением горла, кашлем и высокой температурой.
Каких только лекарственных средств сейчас нет для лечения детей! Все выпускается в виде сиропов, которые дети употребляют с удовольствием, потому что все они сладенькие.
Но вот цена у них запредельная, учитывая то, что для лечения одного простудного заболевания врач выписывает несколько таких сиропчиков, а ребенок, как правило, за год болеет несколько раз, сумма выходит немаленькая. Да и отрицательного влияния на организм маленького ребенка оказывает немало.
Так мы бы и лечились постоянно. Особенно трудно было маленькому внуку, который, впервые заболев в девять месяцев, болел постоянно и выздоравливал очень долго после очередной дозы антибиотиков, которые постоянно назначал лечащий врач.
Перед нами стал вопрос: как можно предотвращать простудное заболевание у ребенка, не прибегая к лекарствам и антибиотикам Ведь ни для кого не секрет, что использование таких средств имеет много противопоказаний.
Но приехала к нам в городок молодой врач-педиатр, которая старалась лечить детей более простыми способами, назначая антибиотики только в крайнем случае и учила нас, что любое простудное заболевание легче предотвратить, чем потом его лечить. Сразу же она нам объяснила, как правильно делать ингаляции небулайзером ребенку.
И теперь мы, принимая во внимание рекомендации нашего молодого доктора, стараемся не допускать появления острого воспалительного процесса. При появлении первых признаков насморка или небольшого покашливания ребенка сразу же начинаем процедуру ингаляции небулайзером с обыкновенным копеечным физраствором
Внуку моему уже семь лет, поэтому процедуру ингаляции при кашле и насморке он проводит самостоятельно, сам следит за временем процедуры. Болеть так часто, как раньше, он перестал, хотя ходит уже в первый класс: даже во время вспышки вирусных заболеваний, когда многие его одноклассники переболели, нам удалось предотвратить простуду с помощью незаменимого небулайзера и физраствора.
Преимущества и недостатки
Польза ингаляций обусловлена следующими терапевтическими моментами:
- мелкодисперсная лекарственная взвесь, полученная в ингаляторе, быстро всасывается через слизистые дыхательных путей;
- препараты оказывают локальное воздействие именно на пораженные органы дыхания;
- нежелательные и побочные эффекты проявляются реже, чем при пероральном или парентеральном введении лекарств.
Метод оказывает многоплановое воздействие на систему дыхания: разжижение мокроты и носового секрета, способствующее их отхождению, уменьшение воспаления и увлажнение слизистых, противоотечное, бронхорасширяющее влияние, ускорение регенерации поврежденных слизистых оболочек.

Можно использовать содовые и солевые растворы, отвары трав, эфирные масла, антибиотики, гормоны в зависимости от показаний.
Недостатки относятся только к паровым ингаляциям:
- У пациентов часто возникают затруднения в плане соблюдения температурного режима.
- Тепловое воздействие ведет к расширению сосудов, что может спровоцировать нарастание отека гортани при ларингите, угрожающее жизни пациента. Влияние горячих аэрозолей вызывает разрыхление слизистых оболочек, снижение местного иммунитета, что способствует распространению инфекции вглубь бронхиального дерева.
Разновидности
Виды ингаляций различаются в зависимости от температуры вдыхаемого воздуха и формы применяемого лекарства.
Паровые
Вдыхаемый воздух разогрет до 45°С, максимально допустимая температура — 55°С (для взрослых), так как горячий пар вызывает ожог гортани и глотки. Используются эфирные масла или отвары целебных растений.
Эффективны при болезненном глотании, кашле с трудно отделяемой мокротой, особенно на ранних этапах болезни. Длительность процедуры — 5-7 минут.
Сухие, или порошковые
Отличительные черты — раствор лекарства смешивается с горячим воздухом. После испарения воды образовавшийся порошок препарата при вдохах легко проникает в гортань и трахею. Обычно применяются при воспалительных болезнях бронхолегочной системы.
Преимуществом является возможность точной дозировки вводимого вещества. В каком количестве вводить лекарство ингаляторным путем, зависит от возраста, массы тела и общего состояния пациента.
Тепловлажные
Температура лечебных паров не превышает 40-42°С. Показаны в детском возрасте, особенно при кашле. Вводятся бронхолитики, ферменты, гормоны, противовоспалительные препараты.
Масляные
Смягчают слизистые оболочки, создают на них защитную пленку. Эффективны при воспалениях гайморовых пазух, глотки, гортани, сопровождающихся образованием на слизистых оболочках корочек.
Приносят облегчение при ринитах, сухом мучительном кашле. Широко применяются для профилактики обострений хронических бронхолегочных заболеваний.
Используются эфирные масла эвкалипта, мяты, сосны, ромашки, пихты. Нельзя проводить с применением ультразвуковых небулайзеров.
Противопоказаны для лечения пациентов, работающих на производствах с высокой запыленностью, так как масло, соединяясь с пылевыми частицами в дыхательных путях, образует мелкие конгломераты, закупоривающие просветы бронхиол и легочных альвеол.
Для приготовления раствора 10-13 капель назначенного доктором масла добавляют в остуженную до 38-40°С воду. Длительность процедуры — до 10 минут.

Как правильно делать ингаляции небулайзером ребенку
Впервые, получив назначение врача проводить ингаляции ребенку с помощью небулайзера, многих родителей интересует вопрос: как пользоваться детским ингалятором. В свое время нас тоже волновал этот вопрос, поэтому я постараюсь подробно рассказать об этой не очень приятной для маленьких детей процедуре.
Ингаляции небулайзером для детей мы начинаем сразу же при первых симптомах простуды, которые проявляются даже в виде небольшого насморка.
Для проведения ингаляции в маленькую колбочку от небулайзера наливается приготовленный раствор, плотно закрывается крышкой, которая соединена с маской. Маска плотно прикладывается к лицу ребенка, и включается прибор.
Если у ребенка насморк, то просим его дышать носиком, а если кашель или болит горлышко – просим дышать ротиком или даже покашлить, потому что во время кашля у малыша поневоле получается вдыхать раствор глубже.
По времени каждая ингаляция может длиться от 5 до 15 минут. Количество процедур зависит от состояния ребенка: если появился легкий насморк, то достаточно двух процедур в день – утром, после пробуждения и вечером. При появившемся кашле или покраснении горла ингаляцию необходимо проводить 3-4 раза в сутки.
Нужно следить за тем, чтобы прием пищи и питья был не раньше и не позже чем за 30 минут до процедуры или после нее, а также проводить ингаляцию не позже чем за 2 часа перед сном. Это связано с тем, что сразу же после ингаляции малыш начинает откашливаться и должно пройти время, чтобы кашель уменьшился.
Лекарства при проведении ингаляции небулайзером
Процедуру ингаляции с физраствором в небулайзере детям мы проводим с дозировкой 3 мл на одну процедуру. Если простуда сопровождается кашлем – на 2 мл физраствора добавляем 1 мл амбробене. Больше никакими лекарственными средствами мы не пользуемся, так как предотвращаем простуду до того, как заболевание войдет в более осложненную форму.
При осложненной форме заболевания врач может назначить к физраствору антибиотик и проводить ингаляцию с ним – так даже антибиотик действует намного эффективнее.
Нельзя применять лекарственные препараты на основе масел, настоев и отваров, трав. При распылении эти составляющие образуют на слизистых дыхательных путей пленку, вызывающую сильные отеки. Так же они могут привести к порче прибора.