Антибиотик для профилактики коклюша
Содержание:
- Лечение
- Народные средства
- Характеристика патологии
- Лечение коклюша у детей
- Так может, не стоит прививаться от коклюша?
- Неотложная помощь при коклюше у детей
- Антибиотики при коклюше у детей: какие эффективнее, симптомы и особенности лечения
- Симптомы коклюша
- Симптомы и профилактика
- Коклюш: симптомы у детей
- Эпидемиология и патогенез коклюша
Лечение
Если известно, что у ребенка был контакт с больным человеком, необходимо сразу вызвать лечащего врача, правильно назначенное лечение антибиотиками предотвратит заболевание. Если есть подозрение на коклюш у деток до одного года, их необходимо сразу поместить в педиатрию, чтоб исключить остановку дыхания.
 Лечение коклюша у детей обязательно подразумевает антибактериальную терапию, конечно, такого лечения мало для получения пожизненного иммунитета, однако ребенок, спустя 10 дней не будет носителем коклюшной палочки и в полной мере сможет играть с детьми.
Лечение коклюша у детей обязательно подразумевает антибактериальную терапию, конечно, такого лечения мало для получения пожизненного иммунитета, однако ребенок, спустя 10 дней не будет носителем коклюшной палочки и в полной мере сможет играть с детьми.
Как лечить коклюш у детей при выраженных симптомах должен решать врач, но в любом случае, это должна быть комплексная терапия, которая назначается в зависимости от давности заболевания и осложнений, если они присутствуют.
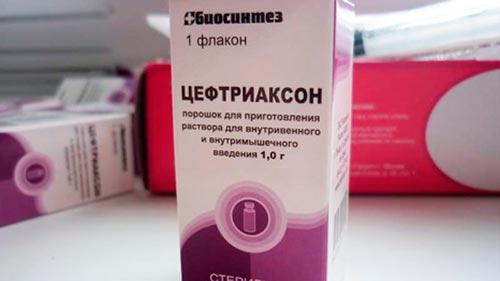
Если антибиотики назначены на начальной стадии заболевания, то приступы кашля становятся намного легче и длительность болезни также уменьшается. Терапевт прописывает такие препараты как Азитромицин, Эритромицин в дозах, которые зависят от того, сколько лет ребенку. Лечение длится 4-7 дней. От кашля назначается сироп Эреспал.
 Когда наблюдаются спазмы, эффективности от антибиотиков нет, поэтому назначаются такие лекарства, как Аминазин, Пропазин. Эти средства помогают снять спазмы бронх и действуют успокаивающе. При недостатке кислорода, помогающей считается оксигенотерапия и искусственная вентиляция легких. При аллергических реакциях назначаются Пипольфен, Супрастин и другие препараты.
Когда наблюдаются спазмы, эффективности от антибиотиков нет, поэтому назначаются такие лекарства, как Аминазин, Пропазин. Эти средства помогают снять спазмы бронх и действуют успокаивающе. При недостатке кислорода, помогающей считается оксигенотерапия и искусственная вентиляция легких. При аллергических реакциях назначаются Пипольфен, Супрастин и другие препараты.
Для вывода вязкой мокроты проводятся ингаляции и используются аэрозоли. При наблюдении у маленьких детей беспокойства, необходимо постоянное присутствие родителей
Также во время лечения необходимо постоянно проветривать помещение, обратить внимание на питание ребенка, которое должно быть обогащено витаминами
Также необходимо знать, как помочь ребенку во время остановки дыхания в домашних условиях:
- Убрать одежду, которая хоть как-то мешает дыханию.
- Из ротовой полости убирать остатки рвоты, слизи, которая выходит при кашле.
- Не позволять языку закрывать проход гортани.
- Сделать искусственное дыхание.
При лечении у детей коклюша легких и средних форм тяжести прописывают Эритромицин, Азитромицин, Бакампициллин и другие препараты на протяжении 4-7 суток, внутримышечно назначаются Гентамицин и Ампициллин.
 В детском саду и школе заболевший ребенок должен быть изолирован от сверстников примерно на месяц со дня начала заболевания. Детей, которые ранее переболели коклюшем и имеют приобретенный иммунитет, ставят под наблюдение врача.
В детском саду и школе заболевший ребенок должен быть изолирован от сверстников примерно на месяц со дня начала заболевания. Детей, которые ранее переболели коклюшем и имеют приобретенный иммунитет, ставят под наблюдение врача.
Детям, которые не болели и не получали прививку от коклюша до года, желательно колоть Иммуноглобулин 4-6 мл по 3 раза в день.
При кашле обычно необходимы антибиотики и свежий воздух, однако быстрого эффекта ждать не следует, так как приходит он не сразу, приступообразный кашель лечится достаточно долго. Отхаркивающие средства застрахуют от появления осложнений для дыхательной системы. Если игнорировать прием этих средств, то у ребенка может развиться пневмония.



Народные средства
При симптомах коклюша у детей, народная медицина предлагает несколько эффективных и доступных рецептов лечения:
- Берут очищенные семечки подсолнуха 2 ст.л., поджаривают и пропускают их через кофемолку. Добавляют к ним 1 ст.л. мёда и заливают смесь 2 ст. воды. Затем варят смесь 30-40 мин, остужают, процеживают и принимают по 1-2 ст.л. в день перед едой в течение 3 недель.
- Для приготовления лекарственного сиропа берут 50 г чеснока, 20 г сухой травы чебреца (ползучий тимьян). Всё заливают водой (0,6 л) и ставят под крышкой на огонь. После того как в емкости останется 0,3 л отвара, добавляют натуральный мёд (300 г) и перемешивают. Смесь дают ребёнку по 1 ч.л. после еды 3 раза в день.
- Берут 1 картофелину, 1 луковицу и 1 яблоко. Лук и картофель очищают и, вместе с яблоком, кладут в емкость, заливая 1 л воды. Варят до тех пор, пока не останется 0,5 л жидкости. Затем остужают, процеживают и принимают по 1 ч.л. 3 раза в день.
- Берут по 100 г мёда, сливочного масла и 20 г ванилина. Всё перемешивают до однородной массы. Принимают 3 раза в день по 1 ч.л.
- Смешивают сок свежевыжатого хрена и мёд в отношении 1:1. Перемешивают и принимают по 1 ч.л. 2 раза в день.
- При выявлении симптомов коклюша у ребёнка, нужно взять несколько зубчиков чеснока и повесить их, как кулон, на шею. На ночь следует положить на подушку несколько зубков, чтобы лечебные пары попадали внутрь организма.
- Время от времени следует поить ребенка напитком (по 1 ч.л.), приготовленным по следующему рецепту: оливковое масло нужно смешать с прокипячённым мёдом (некипячённый мёд усиливает кашель). Масло и мёд брать в отношении 1:1.
- Берут 4 зубчика чеснока, продавливают через чесночницу и заливают стаканом непастеризованного молока, кипятят. Остужают и дают ребенку пить несколько раз в день.
- Делают мазь из чеснока, пропущенного через чесночницу и сливочного масла (можно заменить свиным жиром или бараньим лоем). Необходимо хорошо смазывать грудь и спину, после чего тепло укутывать, чтобы ночью ребенок пропотел.
- Делают отвар из плодов инжира и молока. Дают детям при коклюше в качестве питательного эликсира в неограниченном количестве.
Характеристика патологии
Коклюш – это детское заболевание, характеризующееся попаданием через слизистую оболочку носоглотки коклюшных палочек, которые провоцируют появление приступообразного кашля. Болезнь редко встречается во взрослом возрасте. Имеет несколько стадий течения. От момента инфицирования до полного выздоровления проходит не менее 2-3 месяцев.
Болезнь опасна тем, что вызывает сильный сухой кашель, нарушающий процесс дыхания. Может развиваться асфиксия, при которой нередки случаи летального исхода. В группу риска попадают дети до 1 года, а также те дети, которые не прививаются вакциной АКДС.
Вакцинация не гарантирует полную защиту от коклюша, так как вырабатываемый иммунитет временный. Однако, те дети, которые соблюдают процесс иммунизации согласно календарю прививок, даже при заражении справляются с инфекционным процессом легко и без особых последствий для здоровья. Непривитые дети рискуют получить массу осложнений и умереть во сне.
Лечение коклюша у детей
Заметив симптомы коклюша у своего ребенка, не следует исследовать интернет-форумы, в поисках ответа на вопрос: «Чем лечить коклюш и как облегчить состояние малыша?».
Прежде всего обращайтесь к врачу, который подберет терапию (в зависимости от формы протекания заболевания и возраста пациента).
Дети в возрасте 1 года помещаются в стационар даже при легкой форме коклюша. Таким образом лечащий врач сможет контролировать состояние ребенка и вовремя пресечь ухудшение состояния его здоровья.
Что необходимо для лечения детского коклюша?
- Доступ кислорода (проветривание, прогулки, если на улице не слишком холодно). Не позволяйте ребенку бегать ли участвовать в подвижных играх, поскольку это может спровоцировать очередной приступ и стать причиной заражения других детей;
- Соблюдение диеты. Следует исключить все продукты-раздражители. Давайте малышу теплое питье и мягкую пищу;
- Медикаментозная терапия, включающая:
- Антибиотики: «Сумамед» и др.;
- Препараты от кашля и для отхождения мокроты: «Лазолван», «Гербион» и т. д.;
- Антигистаминные: «Диазолин» и т. д.;
- Успокоительные: «Пустырник» и проч.
Также, в условиях стационара применяется кислородотерапия.
Advertisement
Так может, не стоит прививаться от коклюша?
Этим объясняется носительство и стертые формы заболевания. Сам человек болеет без тяжелых симптомов обструктивной пневмонии, но распространяемые им возбудители далеко не так безобидны для непривитых окружающих.
Снижение числа вакцинированных до 30% в популяции возвращает нас в мрачные времена довакцинальной эпохи, когда были «пневмонии, осложнявшие коклюш с исходом в пневмосклероз, и хроническое нагноение, и энцефалиты, делавшие ребенка инвалидом, если он выживал. Положение кардинально изменилось с введением вакцинации против коклюша. Заболеваемость коклюшем снизилась в десятки раз, из циркуляции практически исчезли возбудители отдельных сероваров, вызывавших тяжелое заболевание с гиперлейкоцитозом» (это цитата врача старой советской школы).
Дискуссия «прививать или нет», с учетом многочисленных исследований об аллергенности и доказанным фактом, что прививки не вызывают аутизм, постепенно скатывается в плоскость рассуждений о том стоит ли мыть руки после туалета или заниматься сексом без презерватива. И на латекс бывает аллергия, а не от немытых рук — вспышки кишечных инфекций, особенно если вы повар в школьной столовой.
Неотложная помощь при коклюше у детей
Родители должны оказать ребенку помощь до приезда врача, если она потребуется неотложно.
Если у малыша остановилось дыхание, следует выполнить такие действия:
- Раздеть малыша, чтобы одежда не стесняла дыхание.
- Удалить мокроту из ротовой полости.
- Запрокинуть ребенку голову, зафиксировать язык.
- Провести искусственное дыхание («рот в нос» или «рот в рот»).
Если дыхание не восстановилось, подключается аппарат ИВЛ.
При возникновении судорог при коклюше вводится противосудорожный препарат (Седукен).
Если появилось кровотечение из носа, выполняются такие действия:
- Ребенку придается положение полусидя.
- Опускается голова малыша вниз.
- Накладывается холодный компресс (пузырь со льдом) на область носа.
В случае продолжительного приступа кашля необходимо:
- Придать ребенку положение сидя.
- Наклонить его вперед.
В таком положении откашливаться легче и малыш не подавится рвотой, если она произойдет. Не рекомендуется во время кашля давать лекарственные препараты.
Антибиотики при коклюше у детей: какие эффективнее, симптомы и особенности лечения
Коклюш – это инфекционное заболевание респираторного тракта, передающееся воздушно-капельным путем и проявляющееся спазматическим приступообразным кашлем, а также лихорадочной и интоксикационной симптоматикой.
Болеют преимущественно (около половины случаев) дети дошкольного возраста, особенно тяжело протекает воспалительный процесс у детей первых лет жизни.
До изобретения антибактериальных препаратов был одним из наиболее распространённых заболеваний и нередко приводил к летальному исходу.

Применение антибактериальных средств, активных по отношению к Bordetella pertussis, должно начинаться как можно раньше. Это позволит снизить длительность и частоту приступов спазматического кашля, снизить выраженность интоксикационной и лихорадочной симптоматики, а также значительно ускорить выздоровление пациента.
Среди всех современных противомикробных медпрепаратов выделяется несколько групп лекарств, которые используются для антибиотикотерапии коклюша. Приведённая в статье информация о них является ознакомительной, поскольку лечение должно быть назначено врачом с учётом данных лабораторных исследований, возраста пациента и его индивидуальных особенностей.
Профилактика
https://youtube.com/watch?v=a2iLk1Qnzw0
Протекает болезнь тяжело, длится до 10 недель и более, характеризуется приступами мучительного кашля, который не устраняется лекарствами.
Сегодня день коклюш перестал быть редкой инфекцией. В 2018 году, по данным Росстата, дети стали болеть коклюшем в 2,3 раза чаще, чем в предыдущем.
Последние десять лет заболеваемость стабильно растет. И большая часть пациентов – это дети раннего возраста, малыши первых трех лет и дошкольники, то есть те, у кого болезнь протекает тяжелее всего.
Такой рост заболеваемости связан с тем, что детям всё чаще не ставят вакцину АКДС или не проводят полный курс прививок в 1–2-й год жизни.
А уж о том, чтобы дополнительно привить от коклюша детей перед школой, вообще почти никто из родителей не заботится.
Эпизоды кашля длятся от нескольких секунд до 2–3 минут, приводят к удушью и рвоте. Приступы кашля заканчиваются громким, высокотональным «петушиным криком». Это звук, когда ребенок судорожно пытается вдохнуть воздуха между повторяющимися кашлевыми приступами.
Повторные эпизоды мучительного кашля называются «пароксизмами», что дает этому состоянию другое название, называемое «пароксизмальным кашлем». Коклюш сами врачи изредка именуют «100-дневным кашлем», что связано с его продолжительностью, которая составляет около 6–8 недель, а интенсивность приступов постепенно идет на спад.
Каким бы болезненным и опасным он ни был, вовремя диагностированный коклюш поддается лечению и может быть предотвращен с помощью вакцины.
Но чтобы заподозрить коклюш по первым признакам, нужно знать о том, что ребенок контактировал с больным и подтвердить болезнь данными анализов – а это не всегда просто.

Коклюш провоцируют микробы Bordetella pertussis. Они проникают с частичками слизи, слюны и мокроты при чихании или кашле больного ребенка или взрослого в рот, горло и бронхи.
У детей может развиться коклюш, если они находятся в тесном контакте с зараженными – взрослыми или другими малышами. Бактерии разлетаются на метр вокруг больного при кашле или чихании. Заражается до 80 % детей, если у них не было прививки и нет иммунитета к этой болезни.
Хотя риск заражения в детском возрасте высокий, есть некоторые условия, которые существенно усиливают вероятность инфицирования:
- Возраст младше 6 месяцев. Младенцы особенно чувствительны к заражению, особенно если рождены недоношенными. Они пока еще не вырабатывают адекватного количества антител, чтобы защититься от опасных микробов, поэтому их всячески нужно оберегать от инфекций.
- Дети с ослабленным иммунитетом. Малыши с врожденным иммунодефицитом или одной из форм онкологических патологий рискуют больше других заболеть и тяжело переносить коклюш.
- Не иммунизированные дети. Малыши, которые не были вакцинированы против коклюшной инфекции, также очень рискуют. На время вспышек их могут даже временно изолировать от других малышей.
https://youtube.com/watch?v=l83MpPbXIo4
Первый этап ( первая-вторая неделя). Ведущие признаки коклюша у детей не выражены: возможно покашливание с редким чиханием. Если кашель и возникает, он вполне обычный, на приступы коклюшных репризов он пока не похож. Может быть невысокая лихорадка, не достигающая значений более 37,7 °C.
Симптомы коклюша
Инкубационный период (когда возбудитель коклюша уже проник в организм ребенка, но симптомы еще не появились) составляет, по разным данным, от 2 до 20 дней, в среднем – около недели.
По окончании инкубации начинается собственно коклюш, для которого характерно циклическое течение с последовательной сменой трех периодов заболевания:
- Продромальный. Это период, связанный с появлением предвестников коклюша: сухого, постепенно усиливающегося (особенно ночью) кашля, незначительного повышения температуры. При этом ребенок чувствует себя неплохо. Но такое состояние длится 1-2 недели без изменения.
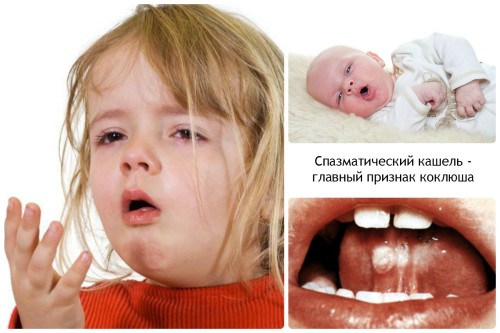
- Спазматический. Постепенно кашель приобретает приступообразный характер – начинается спазматический период – разгар болезни, чреватый развитием осложнений, особенно опасных для детей первого года жизни. Приступы кашля при коклюше весьма своеобразные, ничего подобного не наблюдается ни при каких других болезнях. Ребенок на одном выдохе «заходится» целой серией кашлевых толчков, после которых происходит судорожный, свистящий вдох (реприз), затем на выдохе – опять кашель и т.д. Приступ из серий кашлевых толчков, перемежающийся репризами, может длиться по несколько минут и завершается отхождением вязкой прозрачной или беловатой мокроты, типична рвота в конце приступа. Возможны непроизвольные мочеиспускание или дефекация. Характерен внешний вид ребенка во время кашлевого приступа: он сильно высовывает язык, лицо становится одутловатым, краснеет, а затем становится бордово-синюшным, губы синеют, из глаз текут слезы. Набухают вены на шее, усиливается потоотделение. Нередко из-за перенапряжения возникают кровоизлияния в склеры, кожу лица и верхней половины туловища (мелкие красные точки на коже и лопнувшие сосудики в белках глаз). Продолжительность спазматического периода – от 2 недель до месяца. Если нет осложнений, то вне приступа кашля состояние детей нормальное, температура не повышена. Дети активны, играют, от еды не отказываются. При тяжелых формах коклюша частота приступов может достигать 30 и более за сутки, из-за них нарушается сон, появляется одышка, аппетит снижен, чаще развиваются осложнения. Лицо постоянно отечное, с кровоизлияниями на коже и в склерах.
- Обратное развитие (разрешение). Кашель постепенно ослабевает, приступы появляются еще дней 10, паузы между ними увеличиваются. Затем тяжелые симптомы исчезают. Ребенок еще 2-3 недели немного кашляет, но кашель обычный.
- Период реконвалесценции (выздоровление). Это самый длительный период в клиническом течении коклюша, который продолжается от 2 месяцев до полугода. В это время кашель практически отсутствует, но возможно периодическое возвращение приступов судорожного кашля, вследствие сохранения самого очага возбуждения в кашлевом центре продолговатого мозга.
У грудных детей мучительные приступы длятся не так долго, но после нескольких кашлевых движений может возникнуть остановка дыхания. Кислородное голодание мозга становится причиной заболеваний нервной системы, отставания в развитии. Возможна даже гибель.
Симптомы и профилактика
Коклюш – тяжелое заболевание дыхательных путей, характеризующееся длительным течением. Для маленьких детей до 5 лет эта болезнь особо опасна.
При лечении коклюша эффективно применение антибиотиков. Но результат зависит от того, на какой стадии начать их прием
Поэтому, важно, вовремя диагностировать болезнь и получить правильное лечение
Прогрессирование болезни делится на несколько стадий. На каждой стадии проявляются характерные признаки.
Именно в это время контакт с больным опасен для здоровых людей.
После инкубационного периода следуют 3 стадии:
- катаральная,
- спазматическая,
- разрешающая.
О переходе в спазматическую стадию сигнализируют такие симптомы, как:
- Приступы сильного кашля до рвоты, иногда до потери сознания.
- Свисты на вдохе.
- Набухание вен головы во время приступа, мелкоточечные кровоизлияния на коже лица.
- Мелкие язвочки в области уздечки языка.
- Покраснение лица и появление синевы в области рта при кашле.
- Раздражительность и нарушение сна.
- Потеря аппетита и веса.
Температура тела может не меняться и оставаться в пределах нормы. Последствия спазматической стадии несут угрозу жизни ребенка.
Есть риск возникновения пневмонии, эмфиземы, кровоизлияния в мозг и других опасных последствий. Коклюш лечится долго, в организме он держится от 6 до 12 месяцев. Профилактика коклюша играет важную роль, особенно для маленьких детей до 5 лет.
К основным профилактическим мерам относятся:
- Вакцинация от палочки коклюша.
- Прием антибиотиков.
- Здоровое питание.
- Частые ежедневные прогулки на свежем воздухе.
Вакцинацию проводят всем малышам до года, за исключением случаев с противопоказаниями. Прививка снижает риск заражения на 90%. Но даже если ребенок заболеет, болезнь пройдет в более легкой форме и без осложнений. Вакцина действует около 12 лет.
Антибиотик почти не имеет побочных действий и хорошо подходит для профилактики коклюша у тех, кто еще здоров, но контактировал с больным коклюшем. Своевременный прием эритромицина поможет избежать распространения коклюшной инфекции в организме. Курс лечения назначается врачом.
Против коклюша принимают антибиотики, отхаркивающие средства и соблюдают правильный режим. Лечение должно протекать в определенных условиях:
- Ребенок должен как можно больше дышать прохладным и влажным воздухом температурой от 10° до -5 °.
- Исключаются любые физические нагрузки, кроме ежедневных прогулок на свежем воздухе.
- Больному нельзя сильно смеяться или плакать, чтобы не провоцировать приступы кашля.
- Обязательно соблюдение специальной диеты.
Из пищи исключаются продукты, раздражающие слизистую ротоглотки. В их число входят острые, жирные и соленые блюда, орехи, мед, копчености, шоколад, сухари. В рацион вводятся продукты, богатые витаминами и минералами. Можно дополнительно давать витаминные комплексы. Детей кормят небольшими порциями и часто.
Из лекарственных средств врач может назначить:
- Антибиотики – наиболее эффективны в начальных стадиях коклюша.
- Лекарства, обладающие бронхолитическим действием – расширяют просвет бронхов, снимая их спазм.
- Муколитические препараты – используют для разжижения мокроты.
- Сосудорасширяющие и седативные препараты – необходимы для профилактики кислородного голодания и улучшения кровообращения в мозгу.
- Антигистаминные препараты – используются только в случае особой необходимости, при тяжелом психоэмоциональном состоянии больного.
- Препараты, стимулирующие работу иммунной системы.
Лекарства от кашля могут быть назначены только в целях предупреждения развития пневмонии и других осложнений. На кашель они не повлияют. Любые медикаменты можно давать ребенку только после назначения врача.
Антибиотики применяют при коклюше в первые две недели с начала болезни. Лечиться ими в более поздние периоды развития болезни нет смысла. Используют антибактериальные средства, относящиеся к макролидам:
- катаральная;
- спазматическая;
- разрешающая.
Коклюш: симптомы у детей
Коклюш передается воздушно-капельным путем. Инфекция погибает во внешней среде и не способна заразить через предметы быта. При попадании инфекции (коклюшной палочки) в организм вырабатываются токсины, вызывающие сильное воспаление и раздражающие дыхательные пути. В этом и состоит причина приступов кашля, характерного для данного заболевания.
Первые симптомы коклюша у детей тяжело отличить от другого простудного заболевания:
- повышенная температура тела;
- боли в мышцах тела и в голове;
- слабость;
- отек слизистой оболочки дыхательных путей со слизистым выделением;
- сухой кашель.
Известно три стадии развития коклюша, каждая из которых сопровождается характерными симптомами.
В катаральном периоде у больного наблюдаются следующие признаки:
- вялость;
- чихание;
- снижение аппетита;
- приступы кашля, которые ночью становятся интенсивнее.
Судорожный период коклюша характеризуется развитием таких симптомов:
- приступы спазматического кашля, который сопровождается неприятным свистом и хрипом при вдохе (один за другим следуют кашлевые толчки);
- покраснение глаз, вываливание языка, рвота или позывы к ней во время кашля (коклюшевых толчков);
- обезвоживание;
- потеря веса;
- судороги.
Стадия выздоровления у больного коклюшем наступает на 3−4 неделе от начала болезни. Приступы кашля становятся менее интенсивными.
Выделяют три формы коклюша:
- типичная – классическая схема заболевания с характерными симптомами;
- атипичная – признаки ярко выражены;
- бактерионосительство – ребенок не болеет, но является носителем инфекции.
Последняя форма коклюша проходит бессимптомно.
Эпидемиология и патогенез коклюша
Болезнь передается воздушно-капельным путем при контакте с инфицированными людьми, причем, несмотря на то, что коклюш – «детская» болезнь, носителями заболевания могут являться и взрослые люди.
 Усугубляет ситуацию то, что в скрытой форме никаких признаков нет. Заболевший человек служит носителем инфекции в течение 30 дней от проявления первичных симптомов, потом риск заражения падает.
Усугубляет ситуацию то, что в скрытой форме никаких признаков нет. Заболевший человек служит носителем инфекции в течение 30 дней от проявления первичных симптомов, потом риск заражения падает.
Врожденного иммунитета нет, однако выздоровление дает приобретенный иммунитет. От данного инфекционного заболевания проводят вакцинации, однако эффект у них недолговременный, поэтому возникает необходимость проводить ее повторно, но даже это не дает 100% защиты. Тем не менее после вакцинации болезнь протекает легче и быстрее, не вызывая осложнений.
Иногда приводит к расширению кровеносных сосудов, отчего зев становится красным. Иногда наблюдаются спазмы бронх трахеи, что может стать результатом появления кислородного голодания организма. Такие симптомы коклюша у детей чаще наблюдаются до трех лет.
 Протекание коклюша делится на три периода:
Протекание коклюша делится на три периода:
- Катаральный – появление всех признаков обычного ОРВИ: кашель, насморк, повышение температуры, боль в горле.
- Судорожный – появление спазм мышц во время кашля, недостаток воздуха.
- Выздоровление – признаки ослабевают и пропадают, этот период может длиться 2 месяца.
Симптоматика недуга
Первые симптомы коклюша наблюдаются после инкубационного периода, который может длиться от трех до четырнадцати дней.
- У ребенка поднимается температура, начинается озноб.
- Появляются головные боли, общее недомогание.
- Насморк, нос заложен.
- Сухой приступообразный кашель.
- Учащенный пульс.
Иногда коклюш у грудничка проходит крайне быстро, выздоровление наступает уже через 2-4 суток. При появлении судорог, все сомнения по поводу диагностики заболевания отходят. Коклюш у новорожденных детей проходит с ярко выраженными симптомами. В таком возрасте коклюш более чем опасен, так как есть риск остановки дыхания вплоть до смертельного исхода.
Непосредственно перед судорогами у ребенка появляется страх и чихание. Приступы кашля часто заканчиваются выходом рвотных масс. Приступы такого кашля способны происходить до пятидесяти раз в сутки.
 Дальше приходит ощущение наличия чужеродного предмета в зеве, становится тяжелее дышать, при вдохе слышны свистящие звуки, кашель с отхождением мокроты, иногда с кровяными вкраплениями. Приступы кашля обуславливают отечность лица, появляются также следы кровоизлияния под глазами и в уголках губ.
Дальше приходит ощущение наличия чужеродного предмета в зеве, становится тяжелее дышать, при вдохе слышны свистящие звуки, кашель с отхождением мокроты, иногда с кровяными вкраплениями. Приступы кашля обуславливают отечность лица, появляются также следы кровоизлияния под глазами и в уголках губ.
Такое плохое состояние длится предположительно две недели. Если признаки выражаются ярко, то лечение коклюша у детей проходит на стационарном лечении, при крайне тяжелом состоянии подключается аппарат искусственного дыхания.
Во время приступов кашля лицо у ребенка синеет, венозные сосуды расширяются, в легких прослушиваются хрипы. Когда наступает период выздоровления, кашель становиться реже и слабее, рвотные позывы при кашле прекращаются. В этот период у ребенка восстанавливается сон и аппетит.
Для детей до 12 месяцев характерно более тяжелое течение болезни, инкубационный период длиться 4-5 дней. Первые симптомы (катаральный период) определяются затруднением дыхания, появляется кашель и чихание, температура тела нормальная, самочувствие немного ухудшается.
 Зачастую наблюдается расстройство газообмена. Приступообразный кашель зачастую сопровождается рвотой. При коклюше у ребенка грудничкового возраста кашель идет в виде приступов чихания, которые приводят к кровотечению из носа.
Зачастую наблюдается расстройство газообмена. Приступообразный кашель зачастую сопровождается рвотой. При коклюше у ребенка грудничкового возраста кашель идет в виде приступов чихания, которые приводят к кровотечению из носа.
До годовалого возраста недуг протекает долго, длительность только спазматического периода длится около трех месяцев. Зачастую протекает в совокупности с ОРВИ, с последующим переходом в пневмонию.