Лептоспироз (leptospirosis)
Содержание:
Патогенез и патологическая анатомия
Патогенетические особенности и патоморфологические изменения при лептоспирозах изучены в основном в отношении болезни Васильева-Вейля. Водная лихорадка патологоанатомически изучена мало вследствие низкой летальности. Патоморфологическая картина этой болезни принципиально не отличается от изменений при болезни Васильева-Вейля. Лептоспиры попадают в организм человека посредством слизистых оболочек рта, глаз, носа, а также через повреждённую кожу. Оральный способ инфицирования наиболее частый. Инкубационный период обычно варьирует в пределах 7-10 дней.
Лептоспиры через 5-30 минут появляются в крови, причем регионарные лимфатические узлы не представляют значительного защитного барьера на пути их продвижения. Выраженная инвазионная способность лептоспир связана с их активной подвижностью.
В инфекционном процессе, вызванном лептоспирами, можно различить две фазы, отделённые друг от друга непродолжительной ремиссией: лептоспиремии и токсемии. Первая фаза соответствует примерно недельному сроку от начала заболевания. В течение этого периода происходит размножение и циркуляция возбудителя в крови. К концу его лептоспиры концентрируются в печени. Эта фаза болезни характеризуется симптомами общей реакции организма на продукты распада лептоспир.
Главным фактором в патогенезе иктеро-геморрагического лептоспироза является поражение мембран кровеносных капилляров, сопровождающееся резким повышением их проницаемости. Этот процесс развивается с первых дней заболевания, одновременно с возникновением лихорадки. Общая капилляропатия обусловливает не только проникновение в ткани возбудителя, но может оказаться причиной активизации в организме другой патогенной и условно патогенной флоры.
Фаза токсемии совпадает примерно с началом 2-й недели заболевания. В это время лептоспиры концентрируются в почках и начинают выводиться с мочой. Они могут быть обнаружены также в спинномозговой жидкости. На первый план выступают поражения почек и миокарда как результат действия токсических продуктов лептоспир и как следствие неспецифической интоксикации, связанной с предшествовавшими в реактивной фазе изменениями в организме больных.
Выведение лептоспир в основном происходит через почки.
При иктеро-геморрагическом лептоспирозе смерть может наступить в течение первого (реактивного) периода, что связано, как правило, с недостаточностью печени. Летальный исход наблюдается чаще в период токсемии. В этих случаях непосредственной причиной гибели больных оказывается гиперазотемия, уремия, поражение эпителия почек и миокарда.
На вскрытии находят обычно желтуху, проявления геморрагического диатеза и дистрофические изменения паренхиматозных органов.
Поражение печени при иктеро-геморрагическом лептоспирозе не достигает той степени, которая наблюдается при эпидемическом гепатите (болезни Боткина), при которой токсическая дистрофия печени представляет конечную стадию патогенетически единого процесса, вызываемого фильтрующимся вирусом. Исходы в токсическую дистрофию печени и в цирроз печени нехарактерны для лептоспирозной желтухи.
Поражение почек характеризуется серозным отёком и резкой дистрофией почечного эпителия. Они наблюдаются чаще, чем желтуха, и поэтому возникают в результате непосредственного действия лептоспир и их токсических веществ. Наряду с этим некоторые тяжёлые проявления иктеро-геморрагического лептоспироза могут быть обусловлены действием внепочечных факторов: гипотонии, снижения клубочковой фильтрации и др.
При гистологическом исследовании лептоспиры в наибольшем количестве обнаруживаются в печени, почках и надпочечниках. Они могут быть найдены также в слизистой оболочке мочевыводящих путей и нередко в слизистой оболочке кишечника и бронхов. Прямых соотношений между количеством лептоспир в органах и степенью деструктивных изменений в последних не отмечается.
Диагностика лептоспироза
Лептоспироз у собак диагностируется . Данное исследование должно быть интерпретировано с учётом данных о клинических признаках и вакцинации животного. Низкие титры могут быть у бессимптомных вакцинированных собак. А высокие — у невакцинированных собак с клиническими признаками лептоспироза. У заболевших животных наблюдается рост титров антител в течение 2–4 недель.
Полимеразная цепная реакция (ПЦР) не является надежным методом для диагностики лептоспироза. Возможны ложноположительные и ложноотрицательные результаты. Видоспецифичные тесты проводится не во всех лабораториях. Большинство ПЦР не обеспечивают идентификацию серогруппы лептоспир.
Дифференциальные диагнозы для собак с острой почечной недостаточностью могут включать в себя:
- Бактериальный пиелонефрит
- Нефрит
- Отравления этиленгликолем или изюмом
- НПВС
При с почечной и печёночной недостаточности это может быть острый панкреонекроз и сепсис. У щенков необходимо дифференцировать от парвовируса и чумы.
Миалгиии / артралгии могут быть неправильно диагностированы как:
- Дегенеративное заболевание суставов
- Иммуноопосредованной полиартрит
- Болезнь Лайма
Полиурия / полидипсия при отсутствии азотемии часто неправильно диагностируются как центральный несахарный диабет или психогенная полидипсия.
Рвота и понос могут быть неправильно диагностированы как:
- Инфекционный энтерит
- Неспецифический острый гастроэнтерит
- Панкреатит
Собаки с миалгиями/артралгиями, вялостью или лихорадкой неопределенного происхождения могут иметь нормальные результаты лабораторных исследований. Но уже спустя 1–2 суток развивается тяжёлая почечная недостаточность с холестазом или без него.
В общем клиническом анализе крови отмечается лейкоцитоз от лёгкой до умеренной степени и часто тромбоцитопения. Нерегенеративная анемия встречается в 30% случаев и может привести к ошибочному диагнозу хронической почечной недостаточности.
Азотемия является наиболее частой находкой. Трентак же часто повышается щелочная фосфотаза, АЛТ. Гипербилирубинемия наблюдается менее чем в трети случаев.
По анализу мочи можно выявить изостенурию, гематурию, пиурию, значительную протеинурию и цилиндрурию.
Рентгенография брюшной полости покажет гепатомегалию, спленомегалию и реномегалию.
УЗИ брюшной полости может показать реномегалию, повышение эхогенности коркового слоя почек или расширение почечной лоханки. Однако, ультразвуковое исследование не выявляет изменений в 50–75% случаев.
Что такое лептоспироз у людей
Лептоспиры разделяют на два больших класса: паразитические и сапрофитные. Заболевание у человека вызывают паразитические лептоспиры (L.Interrogans). Лептоспиры являются тонкими, спиралевидными и подвижными микроорганизмами и относятся к строгим грамотрицательным аэробам. Оптимальными условиями для их размножения и роста в лабораторных условиях являются питательные среды на сыворотке крови и температурный режим от 27 до 30 градусов. Однако, даже при таких условиях размножаются лептоспиры крайне медленно.
Все лептоспиры крайне чувствительны к высоким температурам. Они мгновенно погибают при кипячении, однако могут на протяжении нескольких месяцев сохранять высокую патогенность при замораживании.
Также возбудитель разрушается желчью, желудочным соком и кислой мочой человека. Слабощелочная моча животных может сохранять возбудителя несколько суток.
При попадании в открытые водоемы, возбудители лептоспироза сохраняют патогенность и жизнеспособность в течение месяца. При попадании в сырую, влажную почву (болота) – более девяти месяцев. В продуктах питания лептоспиры могут сохраняться несколько суток. Высушивание и облучение ультрафиолетом уничтожают лептоспир за несколько часов.
Возбудитель также быстро погибает при кипячении, солении и мариновании продуктов. Отмечается также его высокая чувствительность к дезинфицирующим средствам, препаратам пенициллина, хлорамфеникола и тетрациклина.
Как можно заболеть лептоспирозом?
Лептоспироз относится к одному из самых распространенных природно-очаговых заболеваний. Источником инфекции являются только животные. С эпидемической точки зрения, больной человек считается «тупиком» инфекции и не представляет опасности для окружающих.
Основные переносчики и источники инфекции — это крысы, полевки, хомяки, ежи, землеройки, собаки, свиньи, овцы и крупный рогатый скот. У пушных зверей (лисиц, песцов, нутрий) лептоспироз встречается редко.
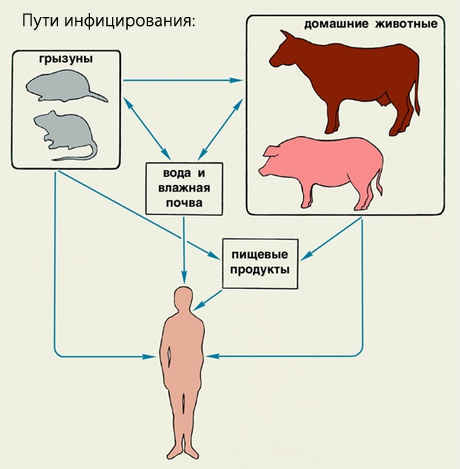 Путь заражения лептоспирозом
Путь заражения лептоспирозом
Грызуны болеют лептоспирозом бессимптомно, активно выделяя возбудителя с мочой. Сельскохозяйственные животные могут болеть остро, но также переносить инфекцию и бессимптомно.
Отмечается выраженная летнее-осенняя сезонность заболевания. Восприимчивость к лептоспирозу высокая. Мужчины болеют чаще, чем женщины.
После выздоровления остается стойкий иммунитет, однако он является строго сероваро-специфическим, то есть, он работает против того типа лептоспир, которые вызвали заболевание.
Инкубационный период лептоспироза у человека составляет от двух до тридцати дней (в среднем, первые признаки лептоспироза проявляются через одну-две недели).
Передача лептоспироза человеку осуществляется преимущественно водным, реже контактным или пищевым путем. Заражение происходит во время купания в водоемах, зараженных лептоспирами, питья инфицированной воды, при употреблении немытых продуктов, контактах с больными животными. Максимальная частота встречаемости заболевания отмечается у шахтеров (контакт с сырой почвой) и сельскохозяйственных работников. В последнее время отмечается значительное увеличение частоты встречаемости заболевания в крупных городах (Москва).
Благодаря высокой подвижности возбудителя, он может попадать организм человека через слизистые оболочки ротовой полости, носоглотки, пищевода, конъюнктивы глаз и т.д. Кроме пищевого механизма передачи, возможно заглатывание или попадание воды в глаза во время купания. Также, возможно проникновение лептоспир через открытые раны, царапины и т.д.
Воспаление в месте первичного проникновения лептоспир не развивается. Распространение по организму происходит гематогенным путем (с током крови). Первая фаза лептоспироза, во время которой возбудитель проникает в ткани печени, селезенки, почек, легких, центральной нервной системы и т.д. соответствует времени инкубационного периода.
Классификация лептоспироза
По типу клинического течения выделяют желтушные и безжелтушные формы.
В связи с ведущим синдромом, лептоспироз бывает ренальным, гепаторенальным, менингеальным или геморрагическим.
Тяжесть болезни может быть:
- легкой (сопровождается только лихорадкой и не приводит к поражению внутренних органов);
- среднетяжелой (тяжелая лихорадка и умеренное поражение внутренних органов);
- тяжелой (заболевание сопровождается развитием желтухи, тромбогеморрагическим синдромом, менингитом, острой почечной недостаточностью).
Также, инфекция может протекать неосложненно, либо приводить к развитию ИТШ (инфекционно-токсический шок), острой гепато-ренальной недостаточности, острого повреждения почек и т.д.
Причины и факторы риска
https://youtube.com/watch?v=MgmZRAxg4Pk
• алиментарный – через мясо и другие продукты от заражённых животных, через растительную пищу инфицированную продуктами отходов больных животных; • контактный (при непосредственном контакте с больным животным) и контактно-бытовой (при контактировании с заражёнными предметами обихода); • аэрогенный – при вдыхании обсемененного воздуха; • трансмиссивный – при укусе заражёнными клещами или блохами.
Лептоспироз вызван штаммом бактерий, называемых лептоспира (leptospira), которые встречаются у некоторых животных, в том числе:
- мышей;
- крыс;
- свиней;
- крупного рогатого скота;
- лошадей;
- собак;
- овц;
- летучих мышей;
- енотов.
Заразиться бактериями лептоспиры, можно если будете пить загрязненную воду, или если загрязненная вода или почва попадут в глаза, рот, нос или порезы на коже. Реже инфекция может передаваться людям, вступающие в тесный физический контакт с кровью зараженного животного.
Случаи лептоспироза у людей редки, но могут возникать случайные вспышки, особенно при событиях, которые включают тесный контакт с инфицированными источниками воды, например, купание в пресноводной воде. Человек также может заразиться после стихийного бедствия, такого как наводнение.
Передача инфекции от человека к человеку редка, но считается, что она происходит во время полового акта или когда зараженная мать передает инфекцию своему ребенку во время кормления грудью.
Лептоспиры включают в себя 19 серогрупп и 200 сероваров. Наиболее же часто заболевание лептоспироз вызывает именно патологическая бактерия — Leptospira interrogans.
Лептоспиры погибают при воздействии на них ультрафиолетовых лучей и высоких температур. В заболоченной почве этот вид бактерий сохраняется до 10 месяцев, в сухой – до 2х часов, в воде – до 1 месяца, на пищевых продуктах – до 2х дней. Погибают за 20 минут при обработке 1% хлороводородной кислотой или 0,5% раствором фенола. При наличии влаги, спокойно переживают заморозку, зимний период.
Носители лептоспиры – грызуны (мыши, крысы, сурки), землеройки, ежики, пушные зверьки, собаки, свиньи, овцы, козы, лошади, крупный рогатый скот. Причем, у грызунов обычно присутствует лептоспироз в хронической форме, выделяемый во внешнюю среду с мочой, благодаря чему обычно и происходит загрязнение лептоспирами воды, болотистой местности и т.д.
Как передается лептоспироз? Через поврежденную кожу, через попадание внутрь организма инфицированной воды (например, заглатывание воды при плаванье) или пищи (молоко, мясо). Можно также заразиться при контакте с загрязненной почвой.
- купание в водоемах с загрязненной бактериями водой, особенно, если вода попадает в ротовую полость;
- работа, связанная с сельскохозяйственными животными;
- ослабленный иммунитет после перенесенного лептоспироза;
- несоблюдение основных правил гигиены.
Микроорганизмы проникают в организм через раны, порезы и слизистые. Через время они попадают в кровь и распространяются по всему организму. Наиболее часто оседают в печени, почках, селезенке и легких, провоцируя образование воспалительных процессов.
Впервые как самостоятельное заболевание лептоспироз был подробно описан немецким ученым Вейлем еще в 1886 году.
Среди российских ученых над изучением лептоспироза работал Н. П. Васильев, и в 1888 году он описал эту болезнь под названием «инфекционная желтуха».
С этого момента было проведено множество исследований, направленных на изучение причин развития заболевания, однако даже сейчас врачам не удается избежать летальности при тяжелых формах заболевания.
Методы лечения
Человек, подвергшийся данному заболеванию, подлежит срочной госпитализации. Ему назначается постельный режим. Лечение заболевания в домашних условиях не проводится, так как высок риск осложнений и развития более опасных заболеваний. Больному также назначается диета.
Основной медикаментозный препарат при лечении лептоспироза – антибиотики, из рода пенициллина или тетрациклина. Они подавляют синтез белка у возбудителей многих болезней, за счёт чего бактерии погибают. Для лечения данной болезни чаще всего используют бензилпенициллин, который вводят внутримышечно или ампициллина внутривенно. При тяжёлых формах заболевания применяют доксициклин.
Совместно с устранением возбудителя лептоспироза, врачи проводят терапию, устраняющую симптомы заболевания:
- Препараты, которые улучшают свёртываемость крови.
- Анальгетики для облегчения болей.
- Сорбенты.
- Диуретики.
- Витамины для поднятия иммунитета и общего тонуса организма.
После выписки из больницы, за больным осуществляется наблюдение в течение 6 месяцев для исключения осложнений и повтора заболевания.
Диагностика болезни Лептоспироз
При распознавании лептоспироза необходимо учитывать эпидемиологические предпосылки (профессия, сезонность, контакт с грызунами и др.) и характерную симптоматику. Дифференциальный диагноз следует проводить в зависимости от клинической формы и выраженности (преобладания) органных поражений. Тяжелые желтушные формы лептоспироза приходится дифференцировать с вирусными гепатитами и желтушными формами других инфекционных болезней (псевдотуберкулез, инфекционный мононуклеоз, сальмонеллез, малярия, сепсис), реже с токсическими гепатитами. При наличии выраженного тромбогеморрагического синдрома — с геморрагическими лихорадками, сепсисом, риккетсиозами. При почечной недостаточности — с геморрагической лихорадкой с почечным синдромом. Легкие формы лептоспироза дифференцируют от гриппа и других ОРЗ. При появлении менингеального синдрома нужно дифференцировать как от серозных менингитов (паротитный, энтеровирусный, туберкулезный, орнитозный, лимфоцитарный хориоменингит), так и от гнойных (менингококковый, пневмококковый, стрептококковый и др.).
Для лабораторного подтверждения диагноза имеют значение данные обычных лабораторных исследований (нейтрофильный лейкоцитоз, повышение СОЭ, изменения мочи, повышение количества билирубина, остаточного азота и др.). Наиболее информативными являются специфические методы. Диагноз подтверждают обнаружением возбудителя или нарастания титра специфических антител. Лептоспиры в первые дни болезни иногда можно обнаружить в крови с помощью прямой микроскопии в темном поле, с 7-8 дня можно микроскопировать осадок мочи, а при появлении менингеальных симптомов и цереброспинальную жидкость. Однако этот метод чаще дает отрицательные результаты (особенно, если больной уже получал антибиотики); этот метод нередко дает и ошибочные результаты, поэтому не нашел широкого применения. Лучшие результаты дает посев крови, мочи, ликвора. В качестве среды можно использовать 5 мл воды с добавлением 0,5 мл сыворотки крови кролика. При отсутствии среды в кровь, взятую для исследования, следует добавить антикоагулянт (лучше натрия оксалат) и тогда лептоспиры сохраняются около 10 дней. Можно использовать заражение животных (хомяков, морских свинок). Наибольшее распространение получили серологические методы (РСК, реакция микроагглютинации). Для исследования берут парные сыворотки (первая до 5-7-го дня болезни, вторая — через 7-10 дней). Положительными считаются титры 1:10-1:20 и выше. Более достоверным является нарастание титров антител в 4 раза и выше. При интенсивной антибиотикотерапии положительные результаты серологических реакций иногда появляются поздно (через 30 и более дней от начала заболевания), а иногда не появляются вовсе. Можно обнаружить лептоспиры в биоптатах икроножных мышц (окраска методом серебрения). У погибших лептоспиры могут быть найдены в почках и в печени.
Диагностика лептоспироза у человека
При осмотре обращает на себя внешний вид больного:
- желтушная кожа;
- желтушность склер (возможны кровоизлияния в конъюнктиву);
- одутловатость и покраснение лица, шеи и верхней половину туловища;
- увеличение лимфоузлов (поднижнечелюстные, шейные);
- полиморфная кореподобная или краснухоподобная (крайне редко скарлатиноподобная) сыпь, располагающаяся на конечностях и туловище;
- герпетическая сыпь на носу и губах;
- кровоизлияния в мягкое небо, гиперемия миндалин и задней стенки глотки.
Высокоспецифичным признаком являются жалобы на боли в пояснице и икроножных мышцах, а также развитие тромбогеморрагических синдромов (кровотечения из носа, десен, кровоизлияния после уколов).
При пальпации выявляются увеличенные, болезненные печень и селезенка, а также резкая болезненность в икроножных мышцах.
Отмечаются брадиаритмия, артериальная гипотензия, приглушенность сердечных тонов, появление различных шумов. Возможны признаки диффузного поражения сердечной мышцы на электрокардиограмме.
При развитии пневмонии пациенты жалуются на боли в груди, одышку, кашель. Отмечается притупление легочного звука при перкуссии.
Развитие воспаления мозговых оболочек сопровождается появлением менингеальных знаков и специфических изменений в ЦСЖ (ликвор).
В анализах мочи отмечают протеинурию, цилиндрурию, гематурию, может обнаруживаться почечный эпителий. Отмечается снижение или отсутствие диуреза.
В крови увеличен билирубин, АЛТ и АСТ, калий, мочевина и креатинин. В общем анализе крови характерно высокое СОЭ, развитие нейтрофильного лейкоцитоза, анэозинофилия, тромбоцитопения, анемия.
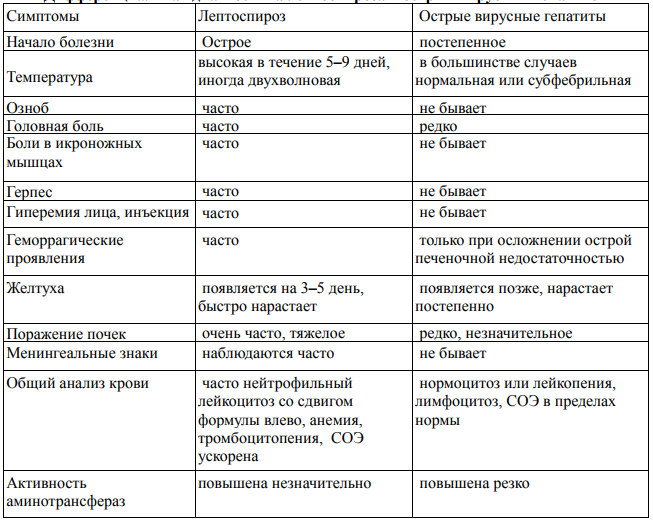 Дифференциальная диагностика лептоспироза и гепатита
Дифференциальная диагностика лептоспироза и гепатита
Специфическая диагностика провидится бактериоскопически, бактериологически, биологически и серологически.
В первые несколько дней заболевания возможно обнаружение возбудителя при проведении темнопольной микроскопии крови, а в дальнейшем – мочи и спинномозговой жидкости.
Диагностика при помощи посевов является более достоверным, однако лептоспиры растут крайне медленно, поэтому данный метод не подходит для быстрой диагностики.
Золотым стандартом диагностики лептоспироза считается именно серологическое исследование. С этой целью выполняется РМА (реакция микроагглютинации), так как она отличается максимальной специфичностью и высокой чувствительностью. Помимо подтверждения диагноза, данный метод позволяет уточнить серогруппу возбудителя.
Серологический анализ на лептоспироз у человека информативен с седьмого (редко с четвертого) дня болезни, с появлением в крови больного антител к возбудителю.
Также, высоко информативен иммуноферментный анализ (ИФА) или ПЦР. Анализ ПЦР информативен даже на фоне антибактериальной терапии и может применяться с первых суток заболевания.
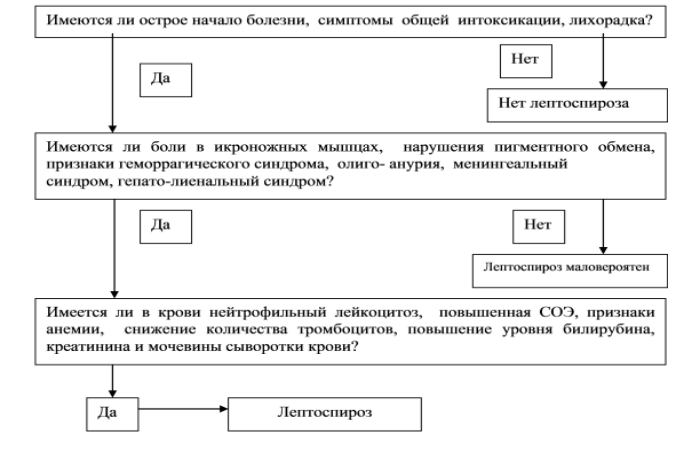 Алгоритм диагностики лептоспироза
Алгоритм диагностики лептоспироза
Прогноз и осложнения
К наиболее частому осложнению относят острую почечную недостаточность. В ряде случаев проявляется ДВС-синдром, кровотечения в ЖКТ, глазные заболевания – увеит, иридоциклит, нарушение мозгового кровообращения, воспаление сердечной мышцы.
В качестве профилактических мероприятий рекомендуется мыть руки перед едой, кушать только хорошо прожаренное мясо, отказаться от употребления сырой воды, проводить антигельминтную терапию для домашних питомцев, уничтожать вредителей в доме (крыс, мышей).
Острое повреждение почек бывает наиболее частым осложнением лептоспироза
Также важной причиной смертности в развивающихся странах является вовлечение легких с последующим профузным кровотечением (тяжелый геморрагический легочной синдром)
Печёночная дисфункция обычно не серьезная и легко обратима. Различные формы тромбоцитопении также диагностируются при лептоспирозе. Основные последствия лептоспироза у человека:
- самопроизвольный аборт у беременных;
- острое повреждение почек;
- тромбоцитопения;
- печеночная недостаточность;
- ДВС синдром;
- желудочно-кишечные кровотечения;
- легочные кровотечения;
- рабдомиолиз;
- глазные нарушения, такие как хронический или рецидивирующий увеит, иридоциклит, хориоретинит;
- респираторный дистресс-синдром взрослых;
- гипотензия; сосудистый коллапс может быть внезапным и летальным при отсутствии быстрого поддерживающего лечения;
- острое нарушение мозгового кровообращения, субарахноидальное кровоизлияние, мозговой артериит;
- болезнь Кавасаки;
- узловатая эритема;
- миокардит;
- редко сердечная недостаточность, но с неспецифическими изменениям на ЭКГ.
Обычно лептоспироз имеет благоприятный прогноз, летальные случаи связаны в основном с недостаточной или несвоевременно оказанной медицинской помощью и ослабленным состоянием организма. В настоящее время смертность от лептоспироза не превышает 1-2%. Повышение этого показателя до 15-20% возможно в периоды массовых эпидемий.
Профилактика лептоспироза подразумевает в первую очередь контроль над заболеваемостью сельскохозяйственных животных, а также ограничение размножения грызунов (дератизация городских объектов, сельских хозяйств). Санитарно-гигиенические мероприятия включают контроль состояния водных источников (как мест забора воды для нужд населения, так и общественных пляжей), сельскохозяйственных угодий.
Развитие ИТШ, ДВС-синдрома, кровоизлияний и внтуриполостных кровотечений, менингиты, энцефалиты, полиневриты, возникновение вторичных бактериальных осложнений и т.д.
https://youtube.com/watch?v=IsyTLQQUpWA
Кроме того, в острой фазе может наблюдаться отек мозга, пневмония и миокардит, паралич или парез, а также, опасные осложнения глаз – иридоциклит, ирит, увеит, которые возникают спустя месяц с момента попадания возбудителя в организм.
Организм получает большую дозу токсинов. Ещё нарушается работа печени, почек и нервной системы. Тяжёлые формы заболевания могут вызывать у больных желтуху, геморрагический синдром, менингит и почечную недостаточность. Поэтому, чтобы не стать объектом размножения лептоспир, надо знать природу болезни.
Легкий лептоспироз очень хорошо поддается лечению антибиотиками, и большинство людей полностью выздоровеют в течение недели.
Большинству людей с тяжелым лептоспирозом потребуется госпитализация, чтобы можно было поддерживать функции их организма, пока основную инфекцию лечат инъекциями антибиотиков.
Лечебная терапия
Лечение лептоспироза состоит из этиотропной, патогенетической и симптоматической терапии (назначение антибиотиков, предупреждение осложнений и облегчение состояния соответственно). Терапия антибиотиками может проводиться с назначением пенициллина (при отсутствии аллергической реакции), препаратов группы тетрациклинов, гамма-глобулина, содержащегося в гипериммунной воловьей сыворотке.
Лептоспироз у человека в легкой форме может лечиться амбулаторно без необходимости госпитализации в стационар. Как правило, проводится 5-6-дневный курс антибиотиков (тетрациклин или пенициллин). При развитии побочных реакций в виде рвоты, тошноты или диареи может применяться эритромицин. При жалобах пациента на мышечные и головные боли, повышенную температуру дополнительно могут назначаться ибупрофен или парацетамол. Во избежание рецидива болезни нельзя прерывать курс лечения.
Лечение тяжелой формы обязательно проводится в стационаре под присмотром врачей. Антибиотики вводят внутривенно, добавляя капельницы с поддерживающими пациента питательными веществами. Необходимость в патогенетической терапии возникает при развитии почечной недостаточности, отеке мозга, острой сердечно-сосудистой недостаточности или ДВС-синдрома. Для облегчения состояния пациента проводят гемодиализ и инфузионную терапию с введением соответствующих препаратов (диуретиков при нарушении функции почек, аскорбиновой кислоты и сердечных гликозидов при нарушении работы сердца, мозговых метаболитов при отеке мозга, дезинтоксикационных препаратов и ингибиторов протеаз в случае ДВС-синдрома).
Срок лечения зависит от состояния организма, степени поражения внутренних органов и реакции на терапию.
Реабилитационный период
После успешного лечения лептоспироза пациенты должны быть поставлены на диспансерный учет на срок порядка полугода. В течение этого периода проводятся реабилитационные мероприятия, состоящие из консультаций окулиста, невропатолога, терапевта или педиатра (если пациент – ребенок). Спустя полгода пациент должен каждый месяц появляться на приеме у терапевта, который, при необходимости, назначит обследование у профильного специалиста. На протяжении первых двух месяцев реабилитации регулярно проводятся клинические и лабораторные обследования.
Если по окончании реабилитационного срока анализ на лептоспироз не дает положительных результатов, пациента снимают с учета. В противном случае наблюдение с соответствующими реабилитационными мероприятиями длится в течение 2 лет.