Скарлатина у детей
Содержание:
- Осложнения скарлатины
- Может ли протекать скарлатина без высыпаний? Признаки нетипичной болезни
- Какие проявления скарлатины особенно опасны для взрослого?
- Признаки скарлатины
- Диета при скарлатине
- Лечение кори у взрослых
- Скарлатина Карантин и инкубационный период
- Лечение скарлатины на дому и в больнице
- К какому врачу обратиться при скарлатине, диагностика
- Диагностика скарлатины у детей
- • Скарлатина: симптомы заботевания
- Пути заражения
Осложнения скарлатины
Появление осложнений связано с быстрым распространением инфекции, воспалением различных органов. Кроме того, последствия болезни могут появиться из-за воздействия эритротоксина, поражающего почки, нервную систему, разрушающего эритроциты крови.
Ранние осложнения возникают уже в острой стадии заболевания. К ним относятся:
- гнойное воспаление среднего уха (отит);
- воспаление околоносовых пазух (синусит);
- увеличение и воспаление лимфатических узлов (лимфаденит);
- пневмония;
- воспаление почек (нефрит);
- воспалительное поражение миокарда – сердечной мышцы (миокардит);
- флегмонозная ангина – гнойное воспаление тканей, расположенных вокруг миндалин.
Поздние осложнения появляются не сразу, а приблизительно через 3-5 недель. Причина этого – поражение токсинами иммунной системы, появление аллергической реакции на белки, содержащиеся в стрептококковых бактериях. Эти вещества по составу аналогичны белкам тканей человеческого сердца и суставов. Вследствие накопления подобных веществ в организме возникает, например, ревматизм (воспаление соединительной ткани различных органов). В первую очередь поражаются сердце, сосуды и суставы. Осложнение возникает как при длительном протекании скарлатины, так и при повторном попадании стрептококков в организм недавно переболевших детей.
Примечание: Именно поэтому рекомендуется подержать малыша дома еще хотя бы 2 недели после выздоровления, чтобы не произошел случайный контакт с бактерионосителями.
Может ли протекать скарлатина без высыпаний? Признаки нетипичной болезни
Скарлатина у взрослых или у детей в особенно серьезных случаях может протекать с небольшим количеством высыпаний либо вовсе без них. Септическая, токсическая формы предполагают наличие небольших точечных проявлений на кожных складках, лице или шее, а стертая — и вовсе протекает смазано: высыпания быстро исчезают или практически незаметны. Сыпь может быть бледной и локализоваться в одном-двух местах, шелушение в таких случаях запаздывает.
Скарлатина без высыпаний определяется по общему состоянию миндалин и зева, лимфатические узлы дают в течение нескольких первых суток лишь небольшие изменения в лимфоузлах. Характерным остается лишь налет, а затем окрас языка и умеренная боль в глотке. Такая форма заболевания диагностируется не сразу, больной не всегда вовремя обращается к врачу. Поэтому при подобном течении скарлатины чаще встречаются осложнения: до 20% случаев дают дополнительные патологические состояния. После перенесенной скарлатины могут обостряться синусит или отит, наиболее сложными последствиями остаются стрептококковый сепсис и аденофлегмоны.

Особый вид скарлатины — экстрафарингеальный. Стрептококки проникают в организм через повреждения эпителия и слизистых оболочек. Для данного типа характерно наличие стандартных высыпаний, но полное отсутствие признаков ангины. Такие дети не опасны для окружающих.
Редкие нетипичные формы заболевания встречаются у категорий со слабой иммунной системой. Фактически скарлатина у детей — это особый вид ангины, сопровождающийся осложнениями в виде аллергической сыпи и воспаления лимфоузлов.
Симптоматика болезни на разных этапах, локализация сыпи
Первые признаки скарлатины у ребенка похожи на развитие ангины:
- Повышается температура.
- Усиливается боль в горле.
- Ребенок чувствует общую слабость, у него появляется мышечный дискомфорт, поступают жалобы на головную боль, начинается лихорадка.
- Допустимы: тошнота, тахикардия, боль в животе.
Поэтому в этот период взрослые считают, что последует банальная ангина и не подозревают, что начинается скарлатина.
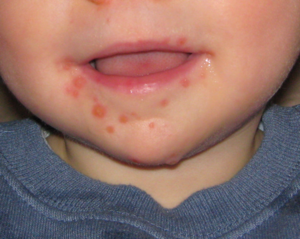
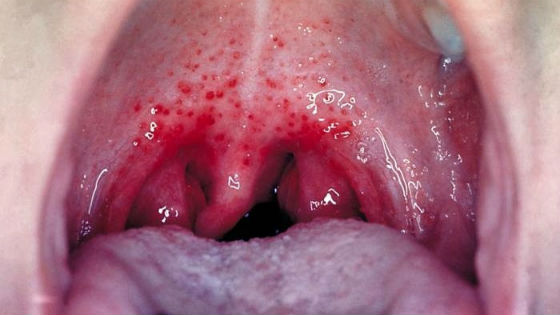
Но затем следует уплотнение, увеличение и выраженная болезненность подчелюстных лимфоузлов. И к концу первых суток заболевания или на второй день появляется мелкая сыпь — точечная, разбросанная по всей поверхности тела. Скарлатина у детей сопровождается покраснением слизистой зева, появлением множественных плоских пятнистых кровоизлияний — петехий.
Признаки скарлатины на каждом этапе заболевания существенно различаются. Первая сыпь появляется в области шеи и на верхней трети груди. Щеки становятся розовыми, а губы — припухшими. Носогубной треугольник на фоне общего красноватого оттенка кожи на лице выглядит особенно бледным — сыпи на нем нет.
Затем высыпания распространяются по всему кожному покрову. Особенно интенсивны они на локтевых сгибах, под коленкой, в других складках кожи. Также характерна локализация сыпи по бокам грудной клетки, по светлой линии живота. Наощупь кожа кажется шероховатой. Если провести пальцем по розовым пятнам, то на несколько секунд появится белесая линия, при растягивании кожного покрова сыпь «пропадает», но через мгновение появляется вновь. Обычно сыпь держится 3—5 дней, затем бледнеет и исчезает. Кожа начинает шелушиться, на кистях рук и поверхности стоп она отслаивается особенно интенсивно в течение нескольких недель.
Признаки скарлатины у детей всегда выражены ярче, чем у взрослых. А сыпь покрывает большую часть туловища и конечностей. Точки очень мелкие и охватывают обширные области кожи, поэтому издалека и на фото могут показаться обычными красноватыми пятнами. Поскольку недуг сопровождается существенным раздражением эпидермиса, то возможен выраженный зуд. Чтобы убрать дискомфорт врачи назначают антигистаминные препараты.
Какие проявления скарлатины особенно опасны для взрослого?
У взрослого скарлатина хоть и имеет такие же клинические проявления, но течение заболевания и его последствия отличаются. У молодых и зрелых, не обременённых хроническими заболеваниями, инфекция хоть и протекает тяжелее, чем в детском возрасте, но неопасна.
У страдающих заболеваниями сердечно-сосудистой системы или изменениями сосудов при сахарном диабете или просто у очень пожилых многочисленные токсические продукты жизнедеятельности стрептококка могут привести к токсико-септическому шоку.
На фоне выраженной и стремительно прогрессирующей интоксикации с высокой температурой на вторые или третьи сутки параллельно с кровоизлияниями в коже и некротической ангиной развивается сердечно-сосудистая недостаточность. Нарушается сердечная деятельность с падением артериального давления и изменением сознания вплоть до комы с последующим скорым летальным исходом.
Только квалифицированные инфекционисты с широкими современными техническими возможностями способны провести быстрое дифференциально-диагностическое обследование и выявить причину патологического состояния, всё это характерно для клиники «Медицина 24/7».
Скарлатиной можно заразиться даже не встретившись с больным, вполне достаточно контакта с родственником пациента. В редких случаях инфекцией можно переболеть не один раз, потому как современное лечение антибиотиками не только уменьшает симптомы скарлатины, но и препятствует формированию стойкого пожизненного иммунитета.
Признаки скарлатины
У большинства детей начальная стадия болезни является довольно короткой. Её продолжительность не превышает суток. Острое начало – характерная особенность этого заболевания. Сначала появляется повышенная температура тела, а потом заразившийся скарлатиной ребёнок жалуется на болезненные ощущения в горле. При развитии заболевания типичной формы у детей признаки скарлатины представлены следующим:
- симптомами общей интоксикации. Болезнь сопровождается возникновением головных болей, лихорадкой, появлением общего недомогания, а также возбужденного состояния. Также при интоксикации появляется рвота и ломота в мышцах, суставах, а помимо этого, тахикардия;
- мелкоточечной сыпью, которая возникает у ребёнка в 1-3 день течения недуга;
- ангиной, которая может протекать в более тяжелой форме, чем при обычных ангинах;
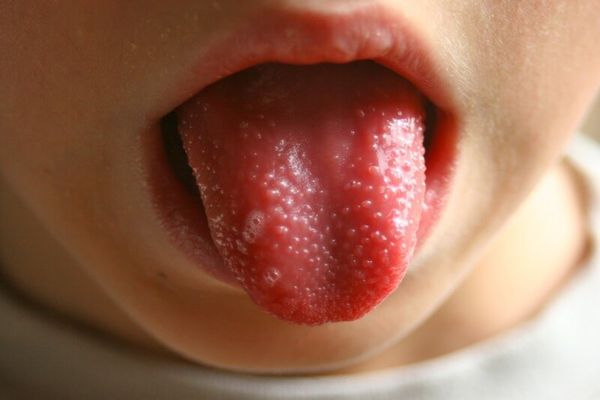
- изменением цвета языка, который называют «малиновым». Сначала при скарлатине язык покрывается белым налетом, а при дальнейшем течении болезни на 2-4 день приобретает ярко-красный цвет. При его осмотре можно обнаружить выраженную зернистость, что обусловлено увеличением в размерах сосочков.
- Шелушением кожи, которое возникает уже через неделю после появления первых проявлений недуга. Этот процесс приходит на смену сыпи. Кожа начинает шелушиться крупными частями на стопах и ладонях. Также шелушение происходит на туловище и ушах. В области шеи больной может отмечать мелкое шелушение, которое специалисты называют отрубевидным.
Как выглядит сыпь?
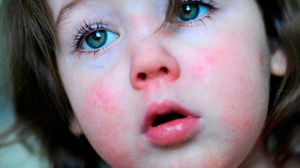 При скарлатине сыпь представлена многочисленными точками. Они имеют красный или ярко-розовый оттенок. Локализация сыпи представлена в области лица, паховой области, а также сгибательных поверхностей конечностей. При развитии этого заболевания она также может появляться на боковых участках тела.
При скарлатине сыпь представлена многочисленными точками. Они имеют красный или ярко-розовый оттенок. Локализация сыпи представлена в области лица, паховой области, а также сгибательных поверхностей конечностей. При развитии этого заболевания она также может появляться на боковых участках тела.
Сгущение сыпи происходит под коленями, а также в области локтевых сгибов и подмышками. В результате возникают тёмно-красные полосы. На носогубном треугольнике при скарлатине сыпь отсутствует. При этом кожа на этом участке выглядит более бледной.
Если на сыпь, появившуюся при скарлатине, нажать шпателем, то окраска становится более четкой. Однако при сильном нажатии ладонью высыпания исчезают, а кожа приобретает желтоватый оттенок. У ребёнка, который столкнулся со скарлатиной, кожа на ощупь похожа на наждачную бумагу.
Через три дня после возникновения на кожном покрове больного ребенка сыпи она начинает исчезать, после чего остается шелушение. На руках шелушение носит более выраженный характер. Больной может снимать с кончиков пальцев куски кожи крупными участками. После такой сыпи пигментации на кожном покрове не остается.
Как проявляется ангина?
Стрептококк, который попал на слизистые оболочки носоглотки, оседает на миндалинах, а после этого в процессе своей жизнедеятельности выделяет токсин, который провоцирует появление при протекающей скарлатине ангину. При возникновении сопутствующего заболевания горло у ребенка меняет свой оттенок и становится ярко-красным, а миндалины покрываются гнойным налетом.
Сколько держится температура?
На начальной фазе возникшей скарлатины частым симптомом является лихорадка. Она проявляется повышением температуры тела, которая поднимается до 38 градусов. Из-за повышенного подъема температуры у некоторых больных детей отмечаются фебрильные судороги. С 3-5 дня с момента возникновения болезни происходит снижение температуры тела.
Диета при скарлатине
Еда должна помогать малышу перебороть скарлатину, укреплять организм, повышать его сопротивляемость. Она должна легко перевариваться, и легко глотаться несмотря на боль в горле. Есть специальная диета № 13, именно ее чаще советуют медики. Кушать следует часто – 4-5 раз, но меньшими порциями.
Запрещены такие продукты:
- Свежеиспеченный хлеб или сдоба (замените подсушенными сухарями из белого хлеба).
- Жирные бульоны, супы, мясо, птица, рыба.
- Любые копчености, соленая колбаса и консервы.
- Цельное молоко и сливки, жирная сметана и твердый сыр.
- Огурцы, бобовые, капуста белокочанная, редис, редька, лук и чеснок.
- Макаронные изделия, пшено, перловая и ячневая каши.
- Шоколад, пирожные и даже какао.
Можно употреблять нежирные супы, мясо и рыбу, творог и кисломолочные продукты, гречневую, рисовую, манную каши, но только протертые. Картошку, морковь, свеклу, спелые помидоры, мягкие фрукты и ягоды, компоты из фруктов, разведенные соки. Сахар, мед, варенье, джем и мармелад. Если почки здоровы, необходимо пить от двух до двух с половиной литров жидкости, чтобы быстрее вывести токсины.
Лечение кори у взрослых
Сразу оговоримся — специфического лечения, которое боролось бы именно с вирусом кори, просто не существует в природе. Потому лечение кори у взрослых является симптоматическим — оно предполагает предупреждение развития осложнений, облегчение состояния больного — то есть врач ориентируется на симптомы, с ними и борется.
Обычно лечение кори проводят в домашних условиях. Доктор будет вас периодически посещать в этот период и следить за течением болезни. Он выпишет вам необходимые лекарства, порекомендует хорошо питаться и пить много жидкости, а также принимать витамины А и С.
Лечение в инфекционном отделении больницы требуется в таких случаях:
- когда появились серьезные осложнения;
- тяжелое течение болезни, сильное отравление организма (интоксикация);
- невозможно изолировать больного от других членов коллектива (в интернате или в армии).
В домашних условиях при наличии у больного температуры тела более 38.5 градусов назначаются жаропонижающие препараты:
- парацетамол;
- ибупрофен;
- ибуклин.
Назначаются противовирусные препараты:
- циклоферон;
- кагоцел;
- ингавирин.
При насморке назначаются сосудосуживающие средства:
- ринонорм;
- вибрацил;
- тизин.
Для снятия воспаления в носоглотке применяют:
- мирамистин;
- ингалипт;
- полоскания ромашкой, шалфеем, календулой.
Антибактериальная терапия назначается только при развитии бактериальных осложнений (например, при пневмониях, отитах).
Специалисты советуют не рисковать, следить за своим здоровьем, вырабатывать иммунитет, вовремя делать прививки, а уж если заболели – незамедлительно обращаться к специалисту за помощью и ни в коем случае не заниматься самолечением.
Скарлатина Карантин и инкубационный период
Инкубационный период при скарлатине длится 2-7 дней. Поэтому в соответствии с СП 3.1.2.1203-03 в детском саду на группу накладывается карантин на 7 дней с последнего дня посещения коллектива последним заболевшим скарлатиной ребенком. В течение этого времени в группу не принимаются дети, которые не были в контакте с заболевшими. Проводятся ежедневные осмотры зева, кожи, термометрия. В 1-2 классах школы, в случае заболевания скарлатиной, карантин не накладывается. Но, в классе проводятся ежедневные осмотры. Скарлатина Карантин
Заразна ли скарлатина ? От кого можно заразиться?
Вероятность заражения скарлатиной при контакте с больным значительно меньше, чем, например, вероятность заболеть ветряной оспой. У достаточно большого количества людей бета-гемолитический стрептококк группы А живет в организме (в том числе на миндалинах), не вызывая болезни. Среди взрослых, таких людей 10-50%, среди детей еще больше. Если в группе детского сада регистрируется случай ветряной оспы, часто карантин продолжается очень долго, пока не переболеют все дети в группе. При скарлатине, обычно, все ограничивается единичными случаями заболевания.
Больной скарлатиной заразен в первые 5-7 дней болезни. Особенно в первые дни. До начала приема антибиотиков и первые 2-3 дня от начала их приема. После курса антибиотиков (7-10 дней), больной скарлатиной не заразен. И опасности для окружающих не представляет.
Заразиться можно не только от больного скарлатиной. Заболеть скарлатиной можно после контакта с больным ангиной, фарингитом, отитом, пневмонией, стрептодермией, рожистым воспалением. Эти заболевания вызывает тот же возбудитель, что и скарлатину.
Клинические проявления зависят от многих факторов, скарлатиной ребенок заболевает если данная разновидность стрептококка вырабатывает эритротоксин. А у ребенка отсутствует иммунитет к этому токсину. Если антитоксический иммунитет есть, человек при контакте даже с больным скарлатиной может заболеть ангиной или фарингитом или не заболеть совсем.
Заразиться можно также от больных легкими и бессимптомными формами скарлатины, от больных хроническим тонзиллитом или от бактерионосителей. Но вероятность такого заражения значительно меньше.
Чаще всего, скарлатиной болеют дети от двух до семи лет, до 1 года у ребенка сохраняются антитела, полученные от матери, в том числе с грудным молоком. До 2х лет у детей меньше контактов с другими детьми и взрослыми. Дети старше 10 лет болеют скарлатиной реже. Взрослые молодые люди до 30 лет болеют очень редко. Но такие случаи бывают, у людей старше 30 лет скарлатина практически не встречается.
Повышение температуры
Как правило, температура высокая до начала приема антибиотиков, но при легкой форме, температура может быть невысокой или не повыситься совсем.
Болит горло
Обычно отмечаются сильные боли в горле. Кроме этого, можно увидеть сильное покраснение горла (пылающий зев). Как правило, на миндалинах бывают гнойные налеты. (При легкой форме — обычное покраснение горлышка).
 Сыпь
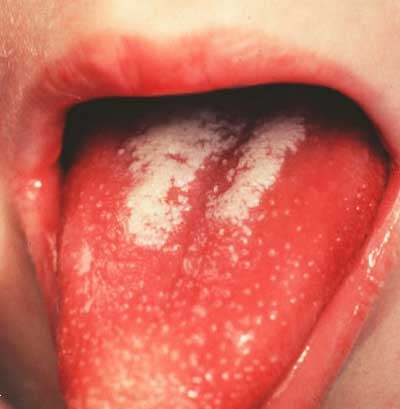
Сыпь
Сыпь — один из основных симптомов, на основании которого выставляется предварительный диагноз скарлатина. Она появляется уже на первые — вторые сутки болезни, сначала на лице, потом на теле. Мелкоточечная сыпь на гиперемированном (красном) фоне. Особенно характерно выглядит лицо: красные щеки и лоб и бледный носогубный треугольник. Сыпь держится 3-5 дней, затем потихоньку сходит. Кожа у ребенка сухая и шершавая. При легких формах сыпь может быть незаметной на глаз, а сухая и шершавая кожа определяться на ощупь.
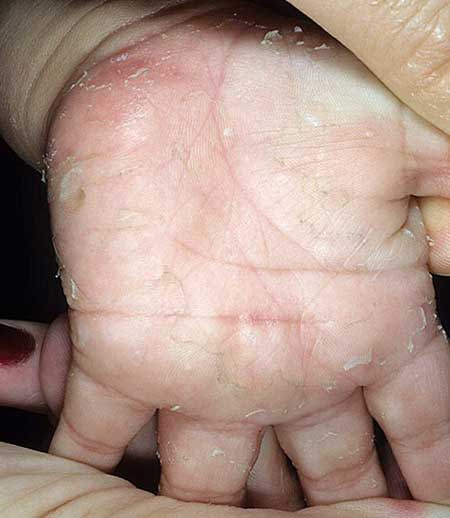 Язык
Язык
В первые дни болезни язык обложен белым налетом, затем он очищается по краям, становятся видны сосочки на языке. Язык при скарлатине называется «малиновым.» «Малиновый» язык можно увидеть и при легкой форме болезни.
Шелушение кожи
Шелушение кожи — главный симптом скарлатины. Именно при появлении шелушения кожи (при наличии других симптомов) выставляется окончательный диагноз. Шелушение начинается на седьмой десятый день болезни. На теле шелушение мелкое (отрубевидное). А на подушечках пальцев и ладонях — пластинчатое, хорошо заметное.
Лечение скарлатины на дому и в больнице
В домашних условиях успешно можно лечить легкие и среднетяжелые формы скарлатины. Госпитализируют обычно детей с тяжелыми проявлениями скарлатины и в случаях, когда нет необходимых условий для изоляции и лечения больного. Больных размещают в боксе или небольшие, на 2-4 человека, палаты, стараясь заполнять их одновременно.

Контакты между вновь поступившими и выздоравливающими запрещены. Выписывают из больницы обычно спустя 7-10 день с момента начала болезни по усмотрению врача и в зависимости от состояния пациента.
Основные принципы лечения учитывают ряд важных нюансов.
- Больного обязательно нужно изолировать, чтобы болезнь не распространялась дальше.
Если вы лечите ребенка дома, создайте все условия, чтобы не заразить здоровых детей. Этого можно достичь, изолировав болеющего ребенка в отдельной комнате и соблюдая гигиенические мероприятия (проведение дезинфекции, использование индивидуальной посуды и предметов обихода).
В той комнате, где изолирован больной, нужно ежедневно, применяя дезинфицирующие средства, делать влажную уборку. Если в вашем доме есть еще дети, помимо больного, они не должны контактировать. Лучше отправить здорового ребенка на время к бабушке или к другим родственникам.
- Во время всего острого периода (подъема температуры и интоксикации) обязательно соблюдайте постельный режим. Лучше, если ребенок будет находиться в постели, пока не нормализуется температура и не закончится весь период высыпаний.
- Питаться больной должен полноценно. Готовая пища должна содержать достаточное по потребности растущего организма количество витаминов. Еда должна быть измельченной и теплой, но не горячей, особенно в начале болезни, когда сильно болит горло. Не забывайте о питье. Пить лучше теплые травяные чаи, компоты и морсы. Это позволит быстрее вывести из организма стрептококковые токсины.
- Назначение антибиотиков. Антибиотики играют ведущую роль в лечении скарлатины. Если нет противопоказаний, назначаются препараты группы пенициллина (Аугментин, Амоксиклав, Флемоксин). Если пациент не переносит пенициллин, назначают другие группы антибиотиков. В домашних условиях их принимают во внутрь, в условиях стационара делают внутримышечные или внутривенные инъекции. Курс лечения составляет 7-10 дней.
- Инфузионная терапия (глюкоза, физраствор, реополиглюкин) назначается при сильной интоксикации на 1-2 дня и проводится только в том случае, если ребенок находится в стационаре.
- Противоаллергические препараты (Супрастин, Тавегил).
- Местное лечение ангины. Полоскание или орошение горла теплыми растворами антисептиков (Фурацилин, Мирамистин) или отварами лекарственных трав (ромашка, календула).
- Физиотерапевтические процедуры (УФО, УВЧ, сухое тепло) на область миндалин и лимфоузлы проводятся только в том случае, если их назначил врач.
К какому врачу обратиться при скарлатине, диагностика
Заметив признаки инфекции, нужно обращаться к педиатру или инфекционисту.
В большинстве случаев диагностировать скарлатину несложно, так как заболевание имеет ярко выраженные признаки. В постановке диагноза врачу помогает осмотр пациента, сбор анамнеза, поэтому нужно рассказать доктору обо всех симптомах.
Кроме этого, он может назначить ряд анализов:
- исследование крови, позволяющее обнаружить изменения, характерные для бактериальной инфекции, такие как ускорение СОЭ, увеличения числа лейкоцитов;
- бакпосев мокроты и мазков, которые были взяты из носа и ротоглотки, но сейчас его назначают редко, так как в состав микрофлоры часто входят стрептококки;
- реакция коагглютинация, позволяющая обнаружить возбудитель скарлатины;
- анализ урины, УЗИ почек, пробы по Нечипоренко и Зимницкого, которые позволяет обнаружить признаки повреждения мочевыделительной системы;
- ЭКГ, которое позволяет оценить функцию сердца.
Диагностика скарлатины у детей
Имеющиеся у ребенка, страдающего скарлатиной, клинические проявления необходимо дифференцировать с проявлениями других инфекционных патологий, поражающих преимущественно детскую категорию населения, например, корью, краснухой, псевдотуберкулезом, а также лекарственным дерматитом. В ситуации, когда у ребенка появляются атипичные признаки скарлатины, например, наличие фибринозного налета на миндалинах, необходимо исключать дифтерию.
Принципиальными отличиями экзантемы при кори является сопутствующий выраженный катаральный симптомокомплекс, наличие энантемы и стадийность появления элементов сыпи, что нехарактерно для скарлатины у детей. Для краснухи, в отличие от скарлатины нехарактерно появление у пациента интоксикационного синдрома, а элементы сыпи всегда расположены на неизмененном фоне с преимущественной локализацией на разгибательных поверхностях.
Медикаментозная аллергическая сыпь у ребенка, в отличие от скарлатины располагается преимущественно на передней брюшной стенке и бедрах, а также характеризуется полиморфностью (одновременно появляются петехии, папулы и уртикарные элементы). Кроме того, при аллергической экзантеме отсутствуют иные характерные для скарлатины клинические признаки в виде ангины, лимфаденита, интоксикационного симптомокомплекса.
Псевдотуберкулез, в отличие от скарлатины у детей, сопровождается появлением признаков кишечной дисфункции, выраженным абдоминальным болевым синдромом и артралгией. Кроме того, псевдотуберкулезная экзантема имеет патогномоничную локализацию в дистальных отделах верхних и нижних конечностях, что не характерно для скарлатины у детей.
Среди неспецифических лабораторных признаков скарлатины у детей следует отметить появление нейтрофильного лейкоцитоза с лейкоцитарным сдвигов влево, повышенного СОЭ, что является отображением выраженности интоксикационного синдрома.
В условиях стандартной лаборатории можно осуществить посев биологического материала пациента на специальную среду (кровяной агар), и достоверными признаками скарлатины в этой ситуации будет появление обильного роста бета-гемолитического стрептококка. В качестве такого биологического материала можно использовать смывы из зева.
В качестве экспресс-метода, который применяется в диагностически затруднительных ситуациях, следует использовать РКА, принцип которого заключается в определении антигена возбудителя.
• Скарлатина: симптомы заботевания
Инкубационный период скарлатины может длиться от 1 до 10 суток. Типичные симптомы скарлатины – это острое начало заболевания, подчас уже в самые первые часы болезни повышение температуры тела происходит до высоких цифр, до 40 градусов. Сопутствующие признаки скарлатины – это недомогание, головная боль, слабость, тахикардия, иногда боли в животе. В случае высокой лихорадки в первые дни болезни больные чрезмерно возбуждены, подвижны и эйфоричны, либо же, напротив, неимоверно вялы, сонливы и апатичны. Вследствие выраженной интоксикации организма часто бывает рвота. Однако следует подчеркнуть, что современное течение скарлатины, может отличаться отсутствием высокой температура тела.
• Скарлатина: симптомы воспаления гортани.
Очень быстро возникает боль в горле при глотании. Ярко выраженные признаки скарлатины, не позволяющие спутать ее с ангиной и другими схожими по признакам заболеваниями, – это яркая разлитая гиперемия миндалин, дужек, мягкого нёба, язычка и задней стенки глотки, так называющийся, «пылающий зев», который невозможно не заметить при осмотре больных. Гиперемия значительно интенсивнее при скарлатине у детей и у взрослых, чем в случаях обычной катаральной ангины, при этом она резко ограничена там, где слизистые оболочки переходят на твёрдое нёбо.
Также возможно формирование фолликулярно-лакунарной ангины: на увеличенных, сильно разрыхлённых и гиперемированных миндалинах образуются слизисто-гнойные, подчас фибринозные налёты или даже некротические, в виде отдельных и распространённых очагов. Вместе с этим развивается регионарный лимфаденит, при пальпации переднешейные лимфатические узлы плотные и болезненные.
Диагностика скарлатины не составляет никаких трудностей уже к 4-5-м суткам болезни. Поскольку язык, обложенный сначала серовато-белым налётом, к этому времени очищается, становясь ярко-красным, скорее даже малиновым, с гипертрофированными сосочками. То есть самый яркий симптом скарлатины – это «малиновый язык». В случаях тяжёлого течения скарлатины, такая «малиновая» окраска отмечается и на губах больного. К этому же периоду времени начинают регрессировать признаки ангины, хотя и исчезновение некротических налётов происходит гораздо медленнее.
Проявляется скарлатина и на сердечно-сосудистой системе, сопровождаясь тахикардией на фоне умеренно повышенного артериального давления.
• Симптомы скарлатины: скарлатинозная экзантема.
Скарлатинозная экзантема, как ее называют медики, или попросту сыпь, появляется на 1-2-й день болезни. Сыпь – это очень важный диагностический признак скарлатины. Сначала возникают мелкоточечные элементы на коже лица, шеи, а также верхней части туловища, после сыпь стремительно распространяется на все поверхности сгибов конечностей, на внутреннюю поверхность бёдер, на боковые стороны живота и груди. В большинстве случаев отчётливо виден белый дермографизм.
Характерный именно скарлатине признак – это сгущение сыпи в местах естественных сгибов на складках кожи в виде тёмных красных полос, к примеру, в локтевых сгибах, подмышечных ямках, паховых складках (симптом Пастиа). Местами мелкоточечные обильные элементы могут сливаться полностью, создавая картину сплошной эритемы.
Сыпь на лице располагается, как правило, на щеках, и в гораздо меньшей степени – на висках и лбу. Вместе с этим, носогубный треугольник абсолютно свободен от сыпи и отличается бледностью (симптом Филатова).
Характерный признаки скарлатины также и «симптом ладони» – при надавливании ладонью на кожу, сыпь временно исчезает в этом месте.
В результате повышенной ломкости сосудов возможны мелкие точечные кровоизлияния на коже в местах суставных сгибов, и трения или сдавливания кожи одеждой. Для скарлатины симптомы резинки и жгута (Кончаловского-Румпеля-Лееде), также характерны. В некоторых случаях типичная скарлатинозная сыпь может пополниться мелкими везикулами и макуло-папулёзными элементами.
Кроме прочего, сыпь может появиться поздно, только на 3-4-е сутки болезни, либо вообще не появиться.
Как правило, к 3-5-м суткам самочувствие больного значительно улучшается, постепенно начинает снижаться температура тела. Сыпь бледнеет, постепенно исчезая и сменяясь к концу первой недели, началу 2-й, мелкочешуйчатым шелушением кожи (шелушение на подошвах и ладонях крупнопластинчатое).
Интенсивность сыпи и сроки её исчезновения разнятся. Иногда, в случаях лёгкого течения болезни, скудная сыпь исчезает буквально спустя несколько часов после своего появления. Что же касается выраженности кожного шелушения и его длительность, то оно напрямую зависит от обилия предшествовавшей сыпи.
Пути заражения
Вот мы и подошли к самому главному вопросу: как передается скарлатина у детей и у взрослых. Несмотря на то что это заболевание считается детским, болеют им и взрослые, но, конечно, не с такой частотой как дети. Кстати, часто можно услышать такой вопрос: передается ли скарлатина от детей взрослым? Конечно, например, если у родителей заболевшего ребенка нет иммунитета, то и они могут быстро заразиться этим недугом.
Так как передается скарлатина от детей взрослым или от взрослого ребенку? Существует несколько путей передачи инфекции:
- Самый простой и распространенный – воздушно-капельный. Если вы находитесь в непосредственной близости с заразным человеком, то при разговоре, кашле, чихе или поцелуях, микробы вместе со слизью могут попасть и в вашу носоглотку.
- Контактный путь, то есть прикосновения. Тут существует сразу несколько вариантов. Например, человек страдает стрептодермией, и на поверхности его кожи находятся возбудителя инфекции. Они могут попасть на поврежденный участок кожи или слизистую здорового человека, и тогда произойдет инфицирование. Или же, к примеру, больной скарлатиной руками потрогал свой рот или нос, а потом при рукопожатии передал свои микробы здоровому человеку.
- Бытовой путь заражения. Тут тоже все банально: больной человек чихнул и бактерии просто разлетаются в разные стороны, оседают на предметах, среди которых могут быть и вещи общего пользования (посуда, полотенца, одежда и прочее).
- И последнее. Заразиться инфекцией можно и при грудном вскармливании, то есть недуг передается от мамы ребенку. Хотя этот вариант очень-очень редкий, так как у грудных детей существует особенный иммунитет к заболеваниям.