Характеристика возбудителя бешенства. лабораторная диагностика, иммунитет и специфическая профилактика
Содержание:
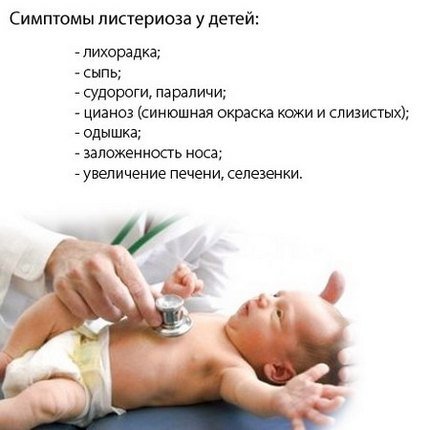
Клиническая картина
Инкубационный период
Пациент с симптомами бешенства, 1959 год
Инкубационный период составляет от 10 дней до 3—4 (но чаще 1—3) месяцев, в некоторых случаях — до одного года. У иммунизированных людей в среднем он длится 77 дней, у не иммунизированных — 54 дня. Описаны единичные случаи крайне продолжительного инкубационного периода. Так, инкубационный период составил 4 и 6 лет после иммиграции в США у двух выходцев из Лаоса и Филиппин; выделенные у этих больных штаммы вируса отсутствовали у животных в США, но присутствовали в регионах происхождения иммигрантов. В некоторых случаях длительного инкубационного периода бешенство развивалось под влиянием какого-либо внешнего фактора: падения с дерева через 5 лет после заражения, удара электрическим током через 444 дня.
Вероятность развития бешенства зависит от различных факторов: вида укусившего животного, количества попавшего в организм вируса, состояния иммунной системы и других. Имеет значение также место укуса — наиболее опасными в плане заражения являются голова, кисти рук, гениталии (места, наиболее богатые нервными окончаниями).
Симптомы болезни
В типичном случае болезнь имеет три периода:
-
Продромальный (ранний период)
- Длится 1—3 дня. Сопровождается повышением температуры до 37,2—37,3 °C, угнетённым состоянием, плохим сном, бессонницей, беспокойством больного. Ощущается боль в месте укуса.
-
Стадия разгара (агрессия)
- Длится 1—4 дня. Выражается в резко повышенной чувствительности к малейшим раздражениям органов чувств: яркий свет, различные звуки, шум вызывают судороги мышц конечностей. Появляются водобоязнь, аэрофобия, галлюцинации, бред, чувство страха. Больные становятся агрессивными, буйными, повышается слюноотделение.
-
Период параличей(мнимого благополучия)
- Наступает паралич глазных мышц, нижних конечностей, а также скуловых мышц (отвисшая челюсть).
- Начинает проявляться извращенный аппетит (несъедобное, опасное в желудке)
- Состояние как личности уже не существует.
- Паралич дыхательных мышц вызывает смерть (удушье).
Общая продолжительность болезни — 5—8 дней, изредка — 10—12 дней. Зависимости продолжительности заболевания от источника заражения, места укуса и длительности инкубационного периода обнаружить не удалось.
В ряде случаев болезнь протекает атипично, с отсутствием или нечёткой выраженностью ряда симптомов (например, без возбуждения, гидро- и аэрофобии, начинаясь сразу с развития параличей). Диагностика таких форм бешенства затруднена, окончательно диагноз иногда удаётся поставить лишь после посмертного исследования. Не исключено, что ряд случаев атипичного бешенства вообще не диагностируется как бешенство. Продолжительность болезни при паралитическом бешенстве, как правило, дольше.
Как проявляется бешенство у человека
Период инкубации бешенства у человека длится от одного до трех месяцев. В редких случаях от семи дней до одного года. Это зависит от места, куда проник вирус специфического энцефалита и вирусной нагрузки.
Основные симптомы бешенства у человека: повышенная температура, боль, пощипывание, жжение в области пораженного участка. В процессе развития поражается центральная нервная система организма, головной и спинной мозг начинает отмирать.
Процесс развития бешенства специалисты разделяют на три периода, каждый из которых характеризуется своими симптомами:
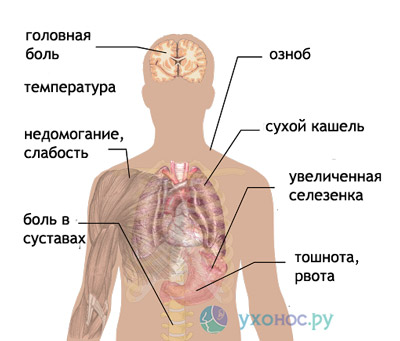
- Длится от суток до трех дней. Болезненность раны, зуд, припухлость. На лицо виден процесс начала воспалительного процесса. Температура тела 37,3 градуса. Держится длительное время. Проявляется тошнота и рвота, следствием которых является слабость и головная боль. Депрессивное состояние обуславливается страхом, тревогой на смену которым приходит апатия или раздражительность. Сон становится тревожным.
- Длительность от двух до трех дней. Развивается гидрофобия — боязнь выпить стакан воды из-за возможного возникновения судорог. Трудно напиться воды. Дышать тяжелее. Проявляются судороги на лице при воздействии света, ветра или резкого звука, сопровождающиеся страхом. Увеличивается слюноотделение, глаза «вылезают из орбит». Вследствие психических нарушений в организме резко изменяется реакция на внешние раздражители.
- Продолжительность 24 часа. Двигательная функция угасает. К симптомам прибавляется резкое повышение температуры до 42 градусов. Происходит паралич сердца, человек погибает.
Буйное бешенство — это одна из двух существующих форм заболевания. Основным признаком у человека является гиперактивность. Он ведет себя агрессивно по отношению к окружающим, начинает бояться воды, сквозняка, больших и шумных компаний. Летальный исход в данном случае случается быстро, в течение нескольких дней.
Паралитическим бешенством страдают около 30% пациентов. Симптомы бешенства у человека проявляются менее выражено и результатом неправильного лечения является несвоевременная диагностика заболевания. Процесс развития бешенства данной формы медленный, особых признаков практически нет, поэтому до момента проявления гидрофобии и аэрофобии (боязни воды и полетов), правильный диагноз установить сложно.
Что такое вирус бешенства
Возбудитель вируса бешенства – это вирус, принадлежащий к семейству Рабдовирусов, имеющий в своём составе одноцепочечную молекулу рибонуклеиновой кислоты, или, так называемый, РНК-содержащий вирус. Форма его чаще напоминает цилиндрическую или форму пули, поверхность представлена защитной оболочкой. Длина вируса составляет примерно 180 нанометров, а в диаметре он около 75 нанометров. При изучении было установлено, что с одного конца его форма коническая, а с другого чаще несколько вогнутая. В составе вируса имеются липопротеины, представляющие собою сложные белки гликопротеины. Также поверхность вируса покрывают многочисленные шипы, которых нет только на плоском или вогнутом конце. Под оболочкой вируса располагается слой белка, имеющий название мембраны или матрицы. Ядро вируса представлено рибонуклеопротеином, расположенным спирально, в составе которого имеется одноцепочечная рибонуклеиновая кислота или молекула РНК и белки, относящиеся к видам N, L и NS. Также вирус бешенства имеет в своём составе 2 антигена, специфичных для данного вида возбудителя, растворимый и поверхностный.
В результате проникновения в организм человека вирус, вызывающий бешенство, способен образовывать в поражаемых нервных клетках специфические только для данной болезни включения, которые были названы в честь учёных, которые их обнаружили – тельца Бабеша-Негри. Эти тельца имеют достаточно разнообразную форму, но чаще всё же бываю овальными, многоугольными либо сферическими. Их размеры колеблются примерно от 4 до 20 микрометров, также они подвержены воздействию кислых красителей и при исследовании приобретают специфичный красный цвет с рубиновым оттенком. Располагаются эти тельца в цитоплазме нервных клеток, образующих головной мозг. Их можно обнаружить путём проведения посмертного патолого-анатомического исследования в мазках, а также срезах, полученных из ткани головного мозга, из подчелюстных слюнных желез.
Благодаря Реакции Иммунофлюоресценции можно обнаружить антигены вируса бешенства в клетках человеческого организма. Как правило, для этого проводят биологические пробы на мышах. В случае проведения диагностических манипуляций с выделением вируса у живого человека исследуют биоптаты кожи, с применением Реакции Иммунофлуоресценции, отпечатки роговицы, также возможно выделение вируса из цереброспинальной жидкости, слёзной жидкости, из слюны. Также можно с помощью Реакции Связывания Комплемента и Иммуноферментного анализа определять антитела в организме человека к вирусу бешенства при возникновении заражения.
Вирус бешенства как источник заболевания регистрируется практически на всех материках земного шара, исключением является Новая Зеландия, Австралия, а также Антарктида. Общее количество поражаемых им видов животных колеблется в пределах 30.
Почему стоит обратиться в клинику «Мама Папа Я»?
Сеть семейных клиник «Мама Папа Я», филиалы которой расположены в разных районах Москвы, оказывает услуги по профилактике бешенства путем вакцинации. Чтобы поставить прививку, необходимо записаться на прием к терапевту или педиатру, а затем здесь же сделать инъекцию. Преимущества нашей клиники:
подробная консультация специалиста перед вакцинацией;
- возможность посетить аллерголога при соответствующих заболеваниях;
- разнообразная лабораторная диагностика;
- доступные цены и отсутствие очередей.
Для получения подробной информации запишитесь на прием к специалисту по телефону или на нашем сайте.
Россия
В 2005 году значительное увеличение количества очагов бешенства было зарегистрировано в Липецкой области — более ста подтверждённых очагов бешенства среди животных, что в десятки раз больше, чем в 2004 году. Сложная обстановка с распространением природного очага бешенства была отмечена также в Московской, Брянской и Тульской областях..
В декабре 2008 года главный санитарный врач России Геннадий Онищенко, выступая по телевидению, заявил, что «за последние три года в России от бешенства скончались 28 человек, а в 2008 году было выявлено 5 500 случаев заражения диких и домашних животных. Бешенство человека было выявлено в семи регионах Российской Федерации, в том числе в Московской, Челябинской областях, в Татарстане, Башкортостане и Чеченской республике». Вместе с тем, ряд регионов России остаётся благополучными, например, в Ленинградской области последний случай заражения животного бешенством выявлен в 1988 году.
В июле 2009 года Россельхознадзор прогнозировал активное распространение вируса бешенства в России. Главный ветеринарный врач России Николай Власов назвал в качестве основных причин падение розничного спроса на лисий мех и сокращение объёма пахотных земель, так как оба фактора увеличивают популяцию лисиц.
В 2009 году главный санитарный врач Московской области Ольга Гавриленко констатировала рост заболеваемости бешенством в Подмосковье, отметив, что причина этого — увеличившееся число больных бешенством диких животных, в частности бродячих собак и кошек.
Исходя из проведенного федеральным учреждением «Центральная научно-методическая ветеринарная лаборатория» анализа данных, поступивших из информационной системы «Сирано», в декабре 2019 года в России зафиксировано 132 случая бешенства. Наибольшее количество случаев выявлено в Московской, Челябинской, Калужской, Смоленской, Новосибирской, Воронежской, Рязанской, Саратовской и Тамбовской областях. Бешенство отмечалось у лис — 47 случаев, собак — 32 случая, кошек — 23 случая, енотовидных собак — 19 случаев, мышей — 4 случая, мелкого рогатого скота — 3 случая, крупного рогатого скота — 1 случай, белок — 1 случай, волков — 1 случай, летучих мышей — 1 случай
Основными животными-источниками заражения являются:
- из диких животных — волки, лисицы, шакалы, енотовидные собаки, барсуки, скунсы, летучие мыши и грызуны;
- из домашних животных — собаки и кошки.
Наиболее велика вероятность заражения от лис и бездомных собак обитающих за городом в весенне-летний период[неавторитетный источник?].
Больная бешенством собака на поздней стадии заболевания
Различают три степени восприимчивости к бешенству животных:
- высокая (кошки, крупный рогатый скот);
- средняя (собаки, овцы, козы, лошади, приматы);
- низкая (птицы).
Специфика поведения кошек усугубляет крайне агрессивное поведение большей части больных бешенством кошек. У части кошек бешенство протекает в тихой (паралитической) форме, когда больное животное забирается в дальние (подвал, под диван) места и остаётся там до смерти, однако при попытке его достать всё равно нападает на человека.
Временной цикл болезни
Сколько живет вирус бешенства и как происходит развитие заболевания? Первые симптомы начинаются проявляться уже через неделю после заражения. Как правило, в этом случае человека или животное уже не спасти. Активная стадия болезни отличается краткосрочностью, она длится всего 5-7 дней, затем наступает полный паралич и смерть. На каждую из трех стадий отводится не более 2-3 суток, симптомы каждой фазы явно выражены и легко определяются даже простым человеком.
Течение бешенства у животных также отличается значительной скоростью
Обратите внимание, что изменение поведения и внешнего облика у зверей происходит уже на финальной стадии, заразными они становятся намного раньше. Так, за пять дней до первых проявлений в слюне животных уже циркулируют возбудители, которые могут спровоцировать занесение инфекции
Лечение болезни Бешенство
Неотложная помощь
При появлении признаков недомогания у человека, укушенного животным, необходимо немедленно обратиться за медицинской помощью.
Эффективных методов лечения не существует. Проводится симптоматическая терапия для уменьшения страданий больного. Больного помещают в затемненную, изолированную от шума, теплую палату. Вводят в больших дозах морфин, пантопон, аминазин, димедрол, хлоралгидрат в клизмах. Введение курареподобных препаратов, перевод больного на искусственную вентиляцию легких могут продлить его жизнь. Применение антирабического иммуноглобулина при наличии клинических симптомов болезни неэффективно.
Лечение с помощью искусственной комы «протокол Милуоки»
В 2005 году появились сообщения о том, что 15-летняя девушка из США Джина Гис смогла выжить после заражения вирусом бешенства без вакцинации, когда лечение было начато уже после появления клинических симптомов. При лечении Гис была введена в искусственную кому, и затем ей были введены препараты, стимулирующие иммунную активность организма. Метод базировался на предположении, что вирус бешенства не вызывает необратимых поражений центральной нервной системы, а вызывает лишь временное расстройство ее функций, и, таким образом, если временно «отключить» большую часть функций мозга, то организм постепенно сможет выработать достаточное количество антител, чтобы победить вирус. После недели нахождения в коме и последующего лечения Гис через несколько месяцев была выписана из больницы без признаков поражения вирусом бешенства.
Тем не менее, все последующие попытки использовать тот же метод на других пациентах не привели к успеху. Среди медиков до сих пор не прекращаются дискуссии о том, почему выздоровела Джина Гис. Некоторые указывают на то, что она могла быть заражена сильно ослабленной формой вируса или имела необычайно сильный иммунный ответ.
Третьим в мире подтверждённым случаем, когда человеку удалось выздороветь от бешенства без использования вакцины, является факт излечения 15-летнего подростка, госпитализированного с симптомами бешенства в Бразилии. Подросток, имя которого пока не раскрывается, заразился бешенством в результате укуса летучей мыши в бразильском штате Пернамбуко. По неизвестным причинам мальчику не проводилась вакцинация, позволяющая избежать развития заболевания. В октябре у ребенка появились симптомы поражения нервной системы, характерные для бешенства, и он был госпитализирован в Университетскую больницу Освальдо Круза (Oswaldo Cruz University Hospital) в Ресифе, столице штата Пернамбуко. Для лечения мальчика врачи использовали комбинацию противовирусных препаратов, седативных средств и инъекционных анестетиков. По словам лечащих врачей, спустя месяц после начала лечения в крови мальчика вирус отсутствовал. В настоящее время ребёнок идёт на поправку.
Прогноз всегда неблагоприятный. Имеются описания единичных случаев выздоровления пациентов, получивших полный курс иммунизации антирабической вакциной и заболевших после его окончания.
Патогенез[править]
Вирус размножается в нервных клетках организма, образуя тельца Бабеша-Негри, вирус переносится через аксоны нейронов приблизительно со скоростью 3 мм в час. Достигая спинного и головного мозга, вызывает менингоэнцефалит. Гибель животных и человека наступает вследствие асфиксии и остановки сердца.
Историяправить
Бешенство собак описано Демокритом в V веке до н.э., а Корнелий Цельс в I веке нашей эры, описав аналогичное заболевание у человека, назвал его гидрофобией, или водобоязнью. Он уже указал на то, что человек заражается от собак во время укуса, и рекомендовал прижигать раны для уничтожения яда на их поверхности.
В июле 1885 года Луи Пастер успешно разработал вакцину против бешенства. В настоящее время её обычно используют в сочетании с антирабической сывороткой или антирабическим иммуноглобулином. Инъекция делается вглубь раны и в мягкие ткани вокруг неё. Эффективность вакцины напрямую связана со временем обращения после укуса. Чем раньше человек обратится за помощью, тем выше вероятность на положительный исход. Срочная вакцинация после заражения вирусом обычно позволяет предотвратить развитие симптомов и вылечить человека.
Отсутствие профилактики почти неизбежно приводит к смертельному исходу. Случаи выздоровления человека после появления симптомов бешенства крайне редки. К 2011 году были известны лишь восемь случаев выздоровления людей от бешенства, только три из которых подтверждены лабораторно. Однако симптомы бешенства могут и не появиться у укушенного, если количество попавших в организм вирусов мало́ или зараженный невосприимчив к заболеванию.
Таким образом, бешенство является одним из наиболее опасных инфекционных заболеваний (наряду с ВИЧ, столбняком и некоторыми другими болезнями).
Эпидемиологияправить
В природе многие виды животных поддерживают сохранение и распространение вируса бешенства.
Во многих районах США и Канады бешенство распространено среди скунсов, енотов, лисиц и шакалов. Многие виды летучих мышей заражены вирусным заболеванием в Австралии, Африке, Центральной и Юго-Восточной Азии, Европе и многих частях Америки. В Шри-Ланке бешенство является эндемическим заболеванием среди куниц.
Различают природный тип бешенства, очаги которого формируются дикими животными (волк, лисица, енотовидная собака, шакал, песец, скунс, мангуст, летучие мыши), и городской тип бешенства (собаки, кошки, сельскохозяйственные животные). Домашние животные заражаются бешенством после контакта с больными дикими животными.
В Индии одним из основных переносчиков бешенства являются летучие мыши (3/4 случаев заражения людей от общей статистики заболеваемости бешенством).
Случаи заболевания мелких грызунов бешенством и передачи вируса от них человеку практически неизвестны. Однако существует гипотеза, что естественным резервуаром вируса являются грызуны, которые способны длительно носить инфекцию, не погибая в течение нескольких дней после заражения.
Возможны случаи, когда возбудитель бешенства передаётся через укус от человека человеку. Хотя вероятность такого заражения чрезвычайно мала, этих случаев в прошлом боялись больше всего.
Проблематика по континентам и странамправить
Бешенство встречается на всех континентах, кроме Антарктиды. Бешенство не регистрируется в островных государствах: в Японии, в Новой Зеландии, на Кипре, на Мальте. Это заболевание до сих пор не регистрировалось также в Норвегии, Швеции, Финляндии, Испании и Португалии.
Эпидемия болезни, которая предположительно является разновидностью бешенства, грозит полным исчезновением южноамериканскому народу варао в начале XXI века.[нет в источнике]
По данным ВОЗ, от бешенства ежегодно умирают 55000 человек, наиболее уязвимыми остаются страны Азии и Африки.
В последние годы участились случаи заболевания бешенством человека во Вьетнаме, Филиппинах, Лаосе, Индонезии, Китае. При этом в развитых и некоторых других странах заболеваемость человека существенно (на несколько порядков) ниже, поскольку там организована своевременная антирабическая помощь.
Возникновение болезни Бешенство
Возбудитель бешенства — вирус Neuroiyctes rabid, относится к группе миксовирусов рода Lyssavirus семейства Rhabdovtridae. Имеет форму винтовочной пули, размеры от 90-170 до 110-200 нм, содержит однонитевую РНК.
Вирус устойчив к фенолу, замораживанию, антибиотикам. Разрушается кислотами, щелочами, нагреванием (при 56°С инактивируется в течение 15 мин, при кипячении — за 2 мин. Чувствителен к ультрафиолетовым и прямым солнечным лучам, к этанолу к высушиванию. Быстро инактивируется сулемой (1:1000), лизолом (1-2%), карболовой кислотой (3-5%), хлорамином (2-3%).
Вирус патогенен для большинства теплокровных животных и птиц. Различают уличный (циркулирующий в природе) и фиксированный вирус бешенства, поддерживаемый в лабораториях. Фиксированный вирус не выделяется со слюной и не может быть передан во время укуса. Размножается в различных тканевых культурах (первично трипсинизированных и перевиваемых, в культурах диплоидных клеток человека или фибробластов эмбриона хомячка), а после адаптации — на куриных и утиных эмбрионах, что используют при получении антирабических вакцин. Механизм вирусной персистенции в клеточных культурах связывается с образованием и накоплением Ди-частиц. Проникновение вируса в клетки происходит путем адсорбционного эндоцитоза — вирионы выявляются в виде включений, окруженных мембраной, адсорбированных на микротрубочках и в составе лизосом.
Источниками инфекции для 60% заболевших бешенством служат собаки, для 24% — лисицы, для 10% — кошки, для 3% — волки и для 3% — другие животные. Животное становится заразным за 3-10 дней до появления признаков болезни и остается заразным в течение всего периода заболевания. Бешенство встречается почти во всех странах мира, за исключением островных государств (Великобритания, Япония, Кипр, Австралия и др.}, а также ряда государств на севере (Норвегия, Швеция) и юге Европы (Испания, Португалия).
Заражение человека происходит при укусе или ослюнении больным бешенством животным. Вирус бешенства передается со слюной. Особенно опасны укусы в голову и кисти рук.
Заболевания людей в основном связаны с поздним обращением укушенных за медицинской помощью, с нарушением режима во время прививок или незавершенностью их курса. Большинство заболевших после контакта с больным животным не обращались в медицинские учреждения. Среди заболевших четверть случаев составляют дети в возрасте 4-14 лет. Заболевшие, как правило, имели контакт с больными животными в сельской местности в весенне-летние месяцы.
Профилактика
В нашей стране проводится специфическая и неспецифическая профилактика бешенства.
Неспецифическая профилактика предусматривает такие меры:
- отлов и изоляция бродячих животных;
- выявление бешеных животных ветеринарной службой с последующим их усыплением;
- истребление хищных животных вблизи населенных пунктов;
- карантинные мероприятия и лабораторная диагностика в очаге инфекции;
- санитарно-просветительная работа среди населения.
Специфическая профилактика проводится путем проведения курса комбинированного введения антирабической вакцины и антирабического иммуноглобулина после укуса или ослюнения животным. После укуса следует провести обработку раны и обратиться к врачу-хирургу.
Обработка раны проводится следующим образом:
- обильно промыть рану кипяченой мыльной водой или перекисью водорода;
- обработать рану йодом или 70° спиртом;
- зашивание раны, а также иссечение ее краев, противопоказано;
- вокруг раны и в саму рану вводится антирабический иммуноглобулин;
- через 24 ч. вводится антирабическая сыворотка.
Первые два пункта обработки следует провести дома, еще до посещения врача; остальное проводит врач-хирург.
Учитывая губительное воздействие на вирус высокой температуры, в полевых условиях можно воспользоваться старинным методом обработки ран после укуса животного: прижигание раны от укуса каленым железом.
Для уничтожения вируса можно в рану положить кристалл марганцовокислого калия или карболовой кислоты.
В случае покусания домашним животным врач уточняет, при каких обстоятельствах получен укус, был ли он спровоцирован поведением пациента, привито ли от бешенства и где сейчас находится животное. Если укусившее животное здорово (имеется справка о проведенной прививке), то вакцинация не проводится.
Если же животное после нанесения укуса пропало, или в случае покусания пациента диким животным проводится вакцинация антирабической вакциной и антирабическим иммуноглобулином.
Схема вакцинации подбирается пациенту (особенно ребенку) врачом индивидуально: в зависимости от глубины и локализации укуса, давности укуса, от того, какое животное нанесло укус и имеется ли возможность наблюдать за ним.
Если после 10-дневного наблюдения за домашним животным, нанесшим человеку укус, оно осталось здоровым, то введение вакцины отменяют после 3 уже полученных инъекций (если имели место ослюнение или неглубокий одиночный укус).

Но если укус был нанесен в опасные места (перечислены выше), а также при отсутствии возможности наблюдать или обследовать животное, вводить вакцину продолжают до конца назначенной схемы.
Немедленно рекомендуется начать комбинированное лечение (вводить антирабический иммуноглобулин и антирабическую вакцину) при:
- ослюнении слизистых;
- укусах (любой глубины и количества) в перечисленные выше опасные места;
- глубоких одиночных или множественных укусах, нанесенных домашними животными;
- любых повреждениях или ослюнениях дикими животными или грызунами.
Антирабическая вакцина вводится внутримышечно в область плеча, а детям до 5 лет – в область верхней трети переднебоковой поверхности бедра. В ягодицы вводить вакцину нельзя. Вакцина оказывает профилактический эффект даже в случае множественных тяжелых укусов.
Лицам из группы профессионального риска заражения проводится первичная профилактика антирабической вакциной. Рекомендуется профилактическое введение вакцины и детям раннего возраста, учитывая то, что они могут и не рассказать о состоявшемся контакте с животным.
Предварительную профилактику можно провести и детям при планировании каникул в сельской местности или в оздоровительном летнем лагере.
Вакцина вводится по 1 мл внутримышечно 3-кратно: спустя 7 и 28 дней после первого введения. Лицам из группы риска заражения ревакцинация проводится каждые 3 года. Взрослым и детям после вакцинации надо исключить перегревание, избегать переутомления. При проведении вакцинации и в течение полугода после нее надо категорически исключить употребление любых видов и доз алкогольных напитков. В противном случае могут возникнуть осложнения со стороны ЦНС.
Заражение
В сентябре 1931 года с острова Тринидад (Вест-Индия), правительственный бактериолог, нашёл тельца Негри в мозге летучей мыши с необычными повадками. В 1932 году Паван впервые обнаружил, что заражённые летучие мыши-вампиры могут заражать бешенством людей и других животных.
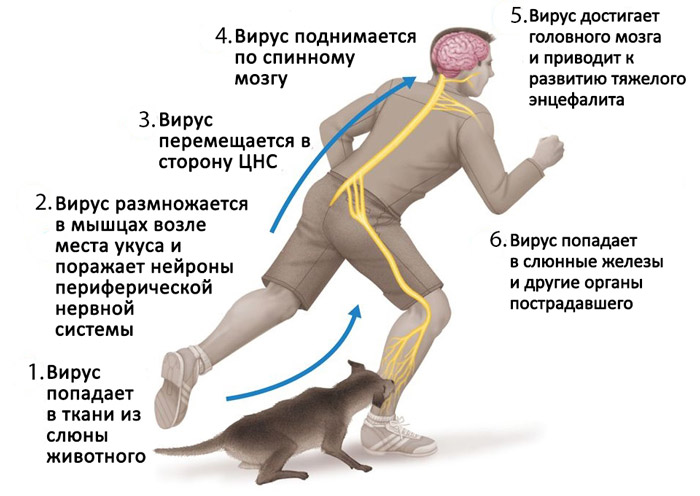
Из раны вирус бешенства проходит быстро вдоль нервных путей в периферической нервной системе. Аксонный транспорт вируса бешенства в центральную нервную систему является ключевым шагом патогенеза при естественном заражении. Точный молекулярный механизм этого транспорта неизвестен, хотя связывание белка P с вирусом бешенства в динеин лёгкой цепи протеинов было доказано. P-белок также действует как антагонист интерферона, снижая таким образом иммунную реакцию организма хозяина.
Со стороны ЦНС вирус дополнительно распространяется на другие органы. Слюнные железы, расположенные в тканях полости рта и щёк, получают высокие концентрации вируса, тем самым позволяя ему далее распространяться в результате процесса слюноотделения. Летальный исход может произойти в период от двух дней до пяти лет с момента первичной инфекции. Это, однако, в значительной степени зависит от вида животного, действующего в качестве резервуара. Большинство инфицированных млекопитающих умирают в течение нескольких недель, в то время как представители некоторых видов, таких как африканский жёлтый мангуст (Cynictis penicillata), могут переживать инфекцию бессимптомно в течение многих лет.