Профилактика внутрибольничных инфекций презентация к уроку на тему
Содержание:
Руководства
- Top CDC Recommendations to Prevent Healthcare‐Associated Infections
- CDC/NHSN 2014: Surveillance Definitions for Specific Types of Infections
- WHO 2011: Core components for infection prevention and control programmes Assessment tools for IPC programmes
- CDC 2003: Guidelines for Environmental Infection Control in Health-Care Facilities
- WHO 2002: Prevention of hospital-acquired infections: A PRACTICAL GUIDE, 2nd edition
Артикулы
1. World Health Organization 2011: Report on the Burden of Endemic Health Care-Associated Infection Worldwide
2. CDC, Public Health Reports 2007: Estimating Health Care-Associated Infections and Deaths in U.S. Hospitals, 2002
3. CDC/NHSN 2014: Surveillance Definitions for Specific Types of Infections
4. CDC: Antibiotic Resistance in the United States 2013
Этот сайт не является источником медицинских рекомендаций.
Профилактика внутрибольничных инфекций
Основные меры профилактики внутрибольничных инфекций сводятся к соблюдению санитарно-гигиенических и противоэпидемических требований. В первую очередь, это касается режима дезинфекции помещений и предметов ухода, применения современных высокоэффективных антисептиков, проведения качественной предстерилизационной обработки и стерилизации инструментария, безукоснительного следования правилам асептики и антисептики.
Медицинский персонал должен соблюдать меры индивидуальной защиты при проведении инвазивных процедур: работать в резиновых перчатках, защитных очках и маске; осторожно обращаться с медицинским инструментарием. Большое значение в профилактике внутрибольничных инфекций имеет вакцинация медработников от гепатита В, краснухи, гриппа, дифтерии, столбняка и других инфекций
Все сотрудники ЛПУ подлежат регулярному плановому диспансерному обследованию, направленному на выявление носительства патогенов. Предупредить возникновение и распространение внутрибольничных инфекций позволит сокращение сроков госпитализации пациентов, рациональная антибиотикотерапия, обоснованность проведения инвазивных диагностических и лечебных процедур, эпидемиологический контроль в ЛПУ.
Пути распространения
Как передается внутрибольничная инфекция? Пути распространения её следующие:
— воздушно-капельный, или аэрозольный;
— контактно-бытовой;
— пищевой;
— через кровь.
Внутрибольничная инфекция в ЛПУ может также передаваться через:
- Объекты, которые непосредственно связаны с влагой (рукомойники, инфузионные жидкости, питьевые резервуары, резервуары, содержащие антисептики, дезинфеканты и антибиотики, вода в цветочных вазонах и подставках для горшков, увлажнители кондиционеров).
- Контаминированные инструменты, различную медаппаратуру, постельное белье, мебель в палате (кровать), предметы и материалы ухода за больными (перевязочный материал и прочее), униформу персонала, руки и волосы больных и медперсонала.
Кроме того, риск заражения возрастает, если присутствует постоянный источник ВБИ (например, нераспознанная инфекция у пациента, находящегося на длительном лечении).
Этиология
Всего насчитывается более 200 агентов, которые могут быть причиной ВБИ. До появления антибиотиков основными из них были стрептококки и анаэробные палочки. Однако после начала клинического применения антибиотиков возбудителями основных ВБИ стали ранее непатогенные (или условно-патогенные) микроорганизмы: St. aureus, St. epidermidis, St. saprophiticus, Escherichia coli, Enterococcus faecalis, Enterococcus durans, Klebsiella sp., Proteus mirabilis, Providencia spp, Acinetobacter, Citrobacter, Serratia marcescens.
Так же установлено, что внутрибольничное инфицирование может быть связано с распространением ротавирусной, цитомегаловирусной инфекции, кампилобактера, вирусов гепатита B, С и D, а также ВИЧ-инфекции.
В результате циркуляции микроорганизмов в отделении происходит их естественный отбор и мутация с образованием наиболее устойчивого госпитального штамма, являющегося непосредственной причиной ВБИ.
Госпитальный штамм — это микроорганизм, изменившийся в результате циркуляции в отделении по своим генетическим свойствам, в результате мутаций или переноса генов (плазмид) обретший некоторые несвойственные «дикому» штамму характерные черты, позволяющие ему выживать в условиях стационара.
Основные черты приспособления — это устойчивость к одному или нескольким антибиотикам широкого спектра действия, устойчивость в условиях внешней среды, снижение чувствительности к антисептикам.. Госпитальные штаммы очень разнообразны, в каждой больнице или отделении возможно появление своего характерного штамма со свойственным только ему набором биологических свойств.
Внутрибольничная инфекция: определение

Разного рода заболевания микробного происхождения, ставшие результатом посещения лечебного учреждения с целью получения медицинской помощи, обследования либо выполнения определенных обязанностей (работа), носят единое название — «внутрибольничная инфекция».
Определение Всемирной организации здравоохранения (ВОЗ) подчеркивает, что инфекция считается нозокомиальной (внутрибольничной), если первое ее проявление имело место не менее чем через двое суток после нахождения в медицинском учреждении. В случае наличия симптомов в момент поступления пациента и исключения вероятности инкубационного периода инфекция не считается госпитальной.
С чем связан рост случаев ВБИ?
Внутрибольничная инфекция в последние годы набирает все больше оборотов: количество зарегистрированных случаев в Российской Федерации выросло до шестидесяти тысяч в год. Причины такого роста госпитальных инфекций могут быть как объективными (которые не зависят от руководства и медицинских работников лечебных учреждений), так и субъективными. Вкратце остановимся на каждом из вариантов.
Объективные причины внутрибольничной инфекции:
- существует ряд медицинских учреждений, которые не отвечают современным требованиям;
- создаются большие больничные комплексы со своеобразной экологией;
- бактериологические лаборатории плохо оборудованы и оснащены;
- наблюдается нехватка врачей-бактериологов;
- отсутствуют эффективные методы лечения стафилококкового носителя, а также условия для госпитализации;
- учащаются контакты больных и персонала;
- рост частоты обращений за медицинской помощью;
- повышение числа людей с низким иммунитетом.
Субъективные причины инфекции:
- отсутствует единый эпидемиологический подход к изучению госпитальных инфекций;
- недостаточный уровень проводимых профилактических мер, а также подготовки докторов и среднего медицинского персонала;
- отсутствуют способы качественной стерилизации определенных видов оборудования, недостаточный контроль за проводимыми процедурами;
- увеличения количества недиагностируемых носителей среди медицинских работников;
- нет полного и достоверного учета внутрибольничных инфекций.
Группа риска
Несмотря на уровень и квалификацию медицинского учреждения, работающего там персонала и качество проводимых профилактических мероприятий, стать источником или целью внутрибольничной инфекции может почти каждый. Но существуют определенные слои населения, организм которых наиболее склонен к заражению.
К таким людям относятся:
— пациенты зрелого возраста;
— дети до десяти лет (чаще всего недоношенные и с ослабленным иммунитетом);
— пациенты, у которых снижена иммунобиологическая защита в результате болезней, связанных с патологиями крови, онкологией, аутоиммунными, аллергическими, эндокринными заболеваниями, а также после продолжительных операций;
— пациенты, у которых изменен психофизиологический статус из-за экологического неблагополучия территории места жительства и работы.
Помимо человеческого фактора, существует ряд опасных диагностических и лечебных процедур, проведение которых может спровоцировать рост случаев внутрибольничной инфекции. Как правило, это связано с неправильной эксплуатацией оборудования и инструментов, а также пренебрежением в отношении качества выполнения профилактических мероприятий.
|
Процедуры, входящие в группу риска |
|
|---|---|
|
Диагностические |
Лечебные |
|
Забор крови |
Операции |
|
Зондирование |
Различные инъекции |
|
Венесекция |
Пересадка тканей и органов |
|
Пункция |
Интубация |
|
Эндоскопия |
Ингаляции |
|
Мануальные гинекологические исследования |
Катетеризация мочевыводящих путей и сосудов |
|
Мануальные ректальные исследования |
Гемодиализ |
Классификация
-
В зависимости от путей и факторов передачи ВБИ классифицируют:
- Воздушно-капельные (аэрозольные)
- Вводно-алиментарные
- Контактно-бытовые
- Контактно-инструментальные
- Постинъекционные
- Постоперационные
- Послеродовые
- Посттрансфузионные
- Постэндоскопические
- Посттрансплантационные
- Постдиализные
- Постгемосорбционные
- Посттравматические инфекции
- Другие формы.
-
От характера и длительности течения:
- Острые
- Подострые
- Хронические.
-
По степени тяжести:
- Тяжелые
- Средне-тяжелые
- Легкие формы клинического течения.
-
В зависимости от степени распространения инфекции:
- Генерализованные инфекции: бактериемия (виремия, микемия), септицемия, септикопиемия, токсико-септическая инфекция (бактериальный шок и др.).
- Локализованные инфекции
- Инфекции кожи и подкожной клетчатки (ожоговых, операционных, травматический ран, Постинъекционные абсцессы, омфалит,рожа, пиодермия, абсцесс и флегмона подкожной клетчатки, парапроктит, мастит, дерматомикозы и др.);
- Респираторные инфекции (бронхит, пневмония, легочный абсцесс и гангрена, плеврит, эмпиема и др.);
- Инфекции глаза (конъюнктивит, кератит, блефарит и др.);
- ЛОР-инфекции (отиты, синуситы, ринит, мастоидит, ангина, ларингит, фарингит, эпиглоттит и др.);
- Стоматологические инфекции (стоматит, абсцесс, др.);
- Инфекции пищеварительной системы (гастроэнтероколит, энтерит, колит, холецистит, гепатиты, перитонит, абсцессы брюшины и др.);
- Урологические инфекции (бактериурия, пиелонефрит, цистит, уретрит, др.);
- Инфекции половой системы (сальпингоофорит, эндометрит, др.);
- Инфекции костей и суставов (остеомиелит, инфекция сустава или суставной сумки, инфекция межпозвоночных дисков);
- Инфекции ЦНС (менингит, абсцесс мозга, вентрикулит и др.);
- Инфекции сердечно-сосудистой системы (инфекции артерий и вен, эндокардит, миокардит, перикардит, постоперационный медиастинит).
Профилактика и ведение / лечение
Профилактика и ведение
Меры профилактики ИСМП следует принимать как на уровне пациента, так и на уровне всего медицинского учреждения.
-
Контроль окружающей среды
- Регулярный мониторинг воздуха, воды и поверхностей
- Строгий контроль очистки и дезинфекции оборудования и сред
- При необходимости изоляция пациента (или когорты)
-
Инфекционный контроль
- Тщательный мониторинг пациентов и популяций из группы риска
- Гигиена рук и надлежащие общие гигиенические мероприятия
- Соблюдение гигиенических условий при проведении медицинских процедур
- Надлежащее использование антимикробных препаратов
- Использование катетеров только по показаниям
-
Надзор
- Купирование вспышек
- Автоматическое оповещение об инфекциях, устойчивых к антимикробным препаратам
- Передача и управление информацией
- Скоординированная отчетность высокого уровня
- Эпидемиологический надзор и отслеживание
-
Лечение
- Лечение соответствующими антимикробными препаратами
- По возможности удаление временных медицинских устройств (например, катетеров)
- Терапевтический мониторинг для скорейшего прекращения антимикробной терапии
Определение
Инфекции, связанные с оказанием медицинской помощи (ИСМП), вызывают бактерии, вирусы и грибы. Заражение большинством этих заболеваний может происходить в любом месте, однако в медицинских учреждениях они становятся более серьезной проблемой. Большинство ИСМП вызывают бактерии, уже присутствующие в организме пациента до инфекции и могут быть причиной перекрестной передача между пациентами или между пациентами и медицинскими работниками. Среда медицинского учреждения также может быть источником инфекции с распространением микроорганизмов через воздух, воду или поверхности. Пациенты в медицинских учреждениях более восприимчивы, чем население в целом, из-за основного заболевания, уязвимости (например, недоношенные дети, пожилые пациенты и пациенты с ослабленным иммунитетом) и воздействия инвазивных медицинских процедур.
ИСМП – глобальная проблема
Во многих странах с высоким уровнем доходов национальные и региональные органы здравоохранения наряду с отдельными медицинскими учреждениями осуществляют меры по профилактике, контролю, наблюдению и отчетности. Несмотря на значительное снижение в последние годы заболеваемость ИСМП остается высокой, особенно в группах риска. Так, приблизительно у 25-30% пациентов ОИТ в странах с высоким уровнем доходов развивается не менее одного эпизода ИСМП1,2. В странах с низким и среднем уровнем доходов проблемы осложняются из-за слабо развитой инфраструктуры и недостаточного уровня гигиены и санитарии. По оценке ВОЗ, инфекции, приобретенные в ОИТ, встречаются как минимум в 2-3 раза чаще, чем в странах с высоким уровнем доходов, а инфекции, связанные с устройствами, могут встречаться до 13 раз чаще, чем в США1.
ИСМП включают все типы инфекций, в том числе инфекции мочевыводящих путей (чаще в странах с высоким уровнем доходов1,2), инфекции в месте проведения операции (чаще в странах с низким уровнем доходов1), инфекции дыхательных путей, желудочно-кишечного тракта и кровотока. Появление микроорганизмов, устойчивых к антимикробным препаратам, способствует распространению и увеличению тяжести ИСМП. Медицинское учреждение, в котором возникает вспышка ИСМП, сталкивается с серьезными проблемами лечения пациента, бременем расходов и возможным отрицательным влиянием на имидж и репутацию.
Какие инфекции относят к ИСМП?
Инфекция называется инфекцией, связанной с оказанием медицинской помощи (ИСМП), если она отсутствует у пациента при поступлении и возникает в течение 48 часов или более после поступления в медицинское учреждение. У хирургических пациентов инфекция считается ИСМП в течение трех месяцев после хирургического вмешательства или одного года в случае операции на костях или суставах3.
Профилактика ИСМП (ВБИ) в ЛПУ, медицинских организациях
ВАЖНО: КОРОНАВИРУС ИЗ КИТАЯ. КАК НЕ ЗАРАЗИТЬСЯ
ЧТО ВАЖНО ЗНАТЬ
Инфекции, передающиеся при оказании медицинской помощи — ИСМП (ранее применялся более узкий термин ВБИ — внутрибольничная инфекция) – группа заболеваний бактериальной этиологии, которые развиваются на фоне обращения пациента или его госпитализации в лечебное учреждение. При этом симптоматика болезни может не проявляться как во время пребывания пациента в стационаре, так и после выписки. В Российской Федерации ежегодно отмечается 25 000 – 30000 случаев развития инфекций, связанных с оказанием мед. помощи. В среднем до 10% пациентов, находящихся в стационарах, подвержены заражению.
Основной проблемой ИСМП является формирование в госпитальной среде высокорезистентных штаммов возбудителей – «суперинфекции». Так как данные штаммы устойчивы к большинству антибиотических и антисептических средств, это весьма осложняет проведение эффективной терапии и профилактики. Зачастую, ситуации, связанные с ИСМП, обусловлены нарушением или несоблюдением медицинским персоналом санитарно-гигиенических правил и норм. К числу факторов влияющих на развитие ВБИ, также можно отнести: нерациональное и бесконтрольное применение антибиотических средств а также использование медицинской техники, требующей специфической обработки.
По частоте развития ИСМП находятся в следующем порядке
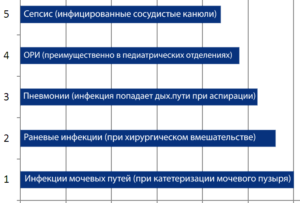
Наиболее многочисленная группа — инфекции мочевых путей составляет 40% от всех ВБИ
| ИНКУБАЦИОННЫЙ ПЕРИОД ИСМП | |
| Тип инфекции | Период |
| Хирургические инфекции | до 1 месяца после операции |
| Хирургические инфекции | до 1 года при имплантации |
| Кишечные инфекции | От 2 до 8 дней |
| Другие типы | Максимально возможный период |
Развитие ИСМП чаще встречается у пациентов с ослабленными защитными функциями организма, на фоне авитаминоза, нарушения обмена веществ, нарушения иммунной системы. Наиболее восприимчивы младенцы (особенно на фоне искусственного вскармливания), люди преклонного возраста, пациенты, имеющие тяжелые хронические заболевания и т.д.
Пути передачи ИСМП (ВБИ)

Для предупреждения вероятности распространения ИСМП в медицинских учреждениях, необходимо соблюдение санитарных правил и норм. А также проведение соответствующего надзора со стороны контролирующих органов.
Для профилактики ВИЧ, гепатитов В и С и прочих инфекций все медицинские средства, применяющиеся для манипуляций, связанных с нарушением целостности кожи или же средства, которые контактируют со слизистой, необходимо поэтапно:
- продезинфицировать
- произвести предстерилизационную очистку
- простерилизовать
- обеспечить надлежащее хранение, не допуская вторичное попадание инфекции
Применение медицинских средств и принадлежностей одноразового использования (прошедших промышленную стерилизацию) существенно снижает риск развития ИСМП.
ВАЖНО: КОРОНАВИРУС ИЗ КИТАЯ. КАК НЕ ЗАРАЗИТЬСЯ
ЧТО ВАЖНО ЗНАТЬ
Все медицинские принадлежности и оборудование требуется содержать в чистоте. Во всех помещениях 2 раза в сутки (или чаще) необходимо осуществлять влажную уборку с использованием диз-средств. Обработке подлежат полы, подоконники, мебель, двери и пр.
В операционных, родзалах, перевязочных и других пом. с особым режимом стерильности – полагается один раз в неделю осуществлять генеральную уборку. С целью недопущения распространения инфекций, воздух в данных помещениях следует дезинфицировать с помощью УФ-облучения.
Мероприятия, направленные на профилактику ИСМП (ВБИ) в ЛПУ

Работники медицинского учреждения должны соблюдать установленные санитарные правила и нормы. Следить за личной гигиеной, особенно гигиеной рук: мытье с мылом, за тем — нанесение дезинфектанта. Процедуры проводить только с использованием защитных средств. Регулярно применять наружные антисептические средства для дезинфекции рук и т.д.
Выполнение медицинскими работниками основных требований по санрежиму является основой профилактики ИСМП.
ПРОФИЛАКТИКА ОСТРЫХ КИШЕЧНЫХ ИНФЕКЦИЙ
Надзор за ВБИ

Инфекционный контроль внутрибольничных инфекций — это эпидемиологический надзор на уровне страны, города, района и в условиях отдельных лечебных учреждений. То есть процесс постоянного наблюдения и выполнение на основе эпидемиологической диагностики действий, направленных на повышение качества медицинской помощи, а также обеспечение сохранности здоровья пациентов и персонала.
Для полной реализации программы контроля внутрибольничных инфекций необходимо должным образом разработать:
— структуру управления и распределения функциональных обязанностей по контролю, в состав которой должны входить представители администрации лечебного учреждения, ведущие специалисты, среднее звено медицинского персонала;
— систему полной регистрации и учета внутрибольничных инфекций, которая ориентирована на своевременное выявление и учет всех гнойно-септических патологий;
— микробиологическое обеспечение инфекционного контроля на базе бактериологических лабораторий, в которых можно проводить высококачественные исследования;
— систему организации профилактических и противоэпидемических действий;
— действующую гибкую систему обучения медицинских работников задачам контроля за инфекциями;
— систему охраны здоровья персонала.