Рентген признаки соответствующие кардиогенному отеку легких
Содержание:
- Клинические проявления и диагностика
- Механизм развития
- Классификация
- Диагностика причин отека легкого
- Бывает ли повторный отек легких?
- Лучевая диагностика при неотложных состояниях легких. Отек, инфаркт легких. Гидроторакс, пневмоторакс
- Причины отека легких
- Лечение
- Протокол описания рентгенограммы
- Виды отека легких
- Прогноз и профилактика
Клинические проявления и диагностика
В клинике существует деление каскада описанных патологических явлений на этапы, основываясь на имеющихся симптомах:
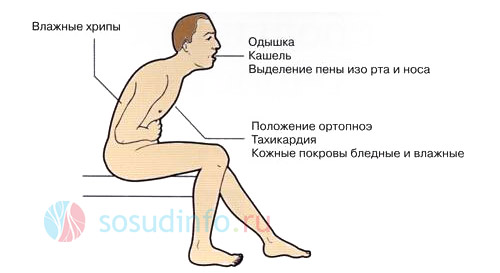
- Диспноэ – этап, который преимущественно характеризуется субъективным ощущением недостатка воздуха (одышкой).
- Ортопноэ – одышка прогрессирует, заставляя больного принять вынужденное положение, благодаря которому человек чувствует себя лучше – ноги спущены вниз, верхняя часть туловища приподнята (полу сидячее положение).
- Этап «развернутой клиники» — к вышеуказанным симптомам присоединяются дистанционные хрипы (когда хрипы слышны без фонендоскопа на расстоянии).
- Этап тяжелых клинических проявлений – к клинике отека легких включаются выделение пены изо рта и носа, «клокочущее» дыхание (данные проявления иногда называют симптом «кипящего самовара»), цианоз (синюшность) кожных покровов, прохладный липкий на ощупь пот.
Клинически отек легких при острой сердечной недостаточности, достаточно условно, делят на 2 разновидности:
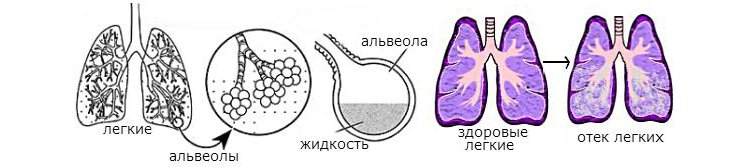
- Интерстициальный отек легких – «субкомпенсированный» отек легких, патогенез которого останавливается до поступления жидкости в просвет альвеол. Данная форма отека легких обычно носит название «сердечной астмы», продолжительность которой измеряется минутами или часами, но не более, затем наступает улучшение, нередко без оказания специфической помощи.
- Альвеолярный отек легких – наблюдается в случаях, когда альвеолы наполняются жидкостью и формируется вышеописанный «порочный круг». Крайне опасное для жизни состояние, требующее оказания экстренной медицинской помощи, поскольку является наиболее часто встречающимся осложнением болезней сердца, приводящим к летальному исходу.
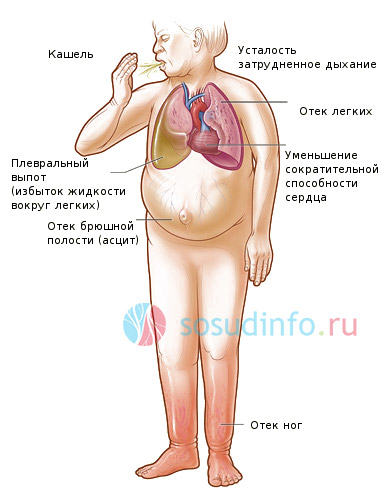
К клиническим симптомам кардиогенного отека легких относятся:
проявления сердечной недостаточности с отеком легких
- Одышка, носящая смешанный характер, усиливающаяся в положении лежа и при двигательной активности, по формулировкам больных воздухом «не надышаться»;
- Тахипноэ – увеличение частоты дыхательных движений;
- Ортопноэ – вынужденная поза тела, облегчающая чувство одышки;
- Боль в области сердца, обусловлена общей гипоксией и ишемией миокарда;
- Хрипы в легких изначально сухие, свистящие, затем хрипы сменяются на влажные, мелкопузырчатые, а после чего и крупнопузырчатые;
- Дистанционные хрипы – слышны на расстоянии при дыхании на вдохе и выдохе «невооруженным» ухом, настолько сильные, что напоминают звук кипящей воды;
- Выделение мелкопузырчатой пены белого цвета из наружных отверстий рта и носа, иногда пена бывает розовой, поскольку в просвет дыхательных путей могут проникать эритроциты;
- Кашель в начале сухой, надсадный, с прогрессированием заболевания становиться продуктивным, с большим количеством пенистой мокроты;
- Тахикардия – увеличение частоты сердечных сокращений;
- Пульс нитевидный, малого наполнения, частый;
- Акроцианоз – синюшность кожных покровов кистей, стоп, носа;
- Холодный липкий пот;
- Бледность кожи туловища;
- Набухание вен головы и шеи;
- Эмоциональное возбуждение – панический страх смерти, который при неоказании медицинской помощи и прогрессировании заболевания сменяется апатией и сонливостью.
При диагностике отека легких, а также в выборе тактики лечения немалое значение придают данным лабораторно-инструментальных методов исследований:
- Электрокардиография (ЭКГ) – позволяет установить перегрузку левых отделов сердца, острый коронарный синдром, аритмию, гипертрофию миокарда, миокардиодистрофию и прочее;
-
отек легких на рентгеновском снимке
Рентгенография – позволяет подтвердить наличие отека легких и гипертрофию миокарда: расширение сердечной тени, линии Керли (Б), симптом «крыльев бабочки», однако нужно учитывать, что в 20% случаев на рентгенограмме отек легких не находит своего отражения;
- Пульсоксиметрия – отмечается снижение насыщения гемоглобина крови кислородом (менее 90%);
- Измерение артериального давления – его показатели во многом определяет тактику оказания медицинской помощи.
Оценивать проявления отека легких необходимо не каждое в отдельности, а обязательно в совокупности, с учетом анамнеза, что позволит избежать диагностических ошибок.
Механизм развития
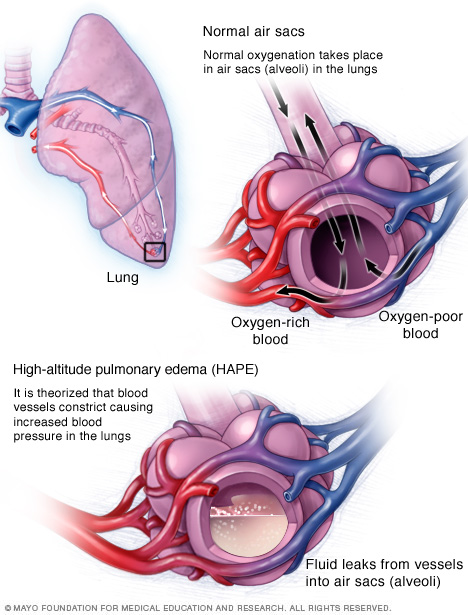
Патогенез отека легких основан на закономерностях обмена жидких сред в легких, которые описываются законом Франка-Старлинга, суть данного закона, если не вникать в сложные для понимания формулы, сводится к тонкому балансу между пятью основными показателями:
- Гидростатическое давление жидкости внутри капилляров легких;
- Гидростатическое давление жидкости в ткани самого легкого (интерстиции);
- Концентрация растворенных солей и белков в крови (коллоидно-осмотическое давление);
- Концентрация растворенных солей и белков в жидкости интерстиция (коллоидно-осмотическое давление);
- Проницаемость мембраны между капиллярами и альвеолами.
Каждый из перечисленных показателей изменяется при определенных патологических состояниях, знание которых даст ключ к пониманию патогенеза данного грозного состояния, а, следовательно, и обоснует методики лечения и профилактики.
При следующих состояниях происходит поднятие давления крови в сосудистом русле легких, что приводит к появлению маркеров отека легких:
- Острая левожелудочковая недостаточность (левый желудочек сердца не справляется с нагрузкой);
- Стеноз митрального клапана (аномалия сердца, сопровождающийся сужением просвета между левым предсердием и желудочком);
- Артериальная гипертензия (особенно гипертонический криз);
- Внутривенное вливание чрезмерного количества жидкости;
- Аритмия;
- Поражения головного мозга (травма, нарушение мозгового кровообращения) приводят рефлекторным путем к повышению тонуса легочных сосудов и «нейрогенному» отеку легких;
- Эмболия сосудов легких тромбами, воздухом, каплями жира;
- Сужение трахеи и бронхов – бронхиальная астма, инородные тела;
- Препятствие оттоку лимфы от легких – опухоли, пневмоторакс (воздух в плевральной полости).
Изменение коллоидно-осмотического давления по причине колебания концентраций растворенных в крови солей и белков также может приводить к отеку легких и наблюдается в случае кровопотери, выраженного истощения, введения большого количества жидкости, снижения уровня белков в крови (почечная, печеночная недостаточность).
Патологический рост проницаемости барьера между капиллярами и альвеолами происходит при следующих состояниях:
- Обширная травма;
- Шок (с клиническими проявлениями);
- Тяжелые инфекции;
- Вдыхание веществ, обладающих раздражающим на дыхательные пути действием (едкий дым, хлор, пары кислот);
- Острый панкреатит.
Практически всегда в качестве основного пускового агента выступает лишь один из перечисленных элементов, однако патогенетически общий вид отека легких формируется вследствие их совместного взаимосвязанного действия.
Данное состояние приводит к каскаду последовательно сменяющихся взаимозависимых патологических процессов:
- Повышение гидростатического давления в легочных венах, а затем и артериях;
- Повышение фильтрации жидкости из сосудов легких непосредственно в ткань;
- Развитие интерстициального отека легких (жидкость в ткани легкого);
- Декомпенсация лимфооттока из легких;
- Развитие альвеолярного отека (жидкость в просветах альвеол);
- Дезорганизация газообмена между воздушной средой и кровью (острая дыхательная недостаточность);
- Состояние гипоксии провоцирует выброс гормонов стресса, катехоламинов, которые еще больше повышают артериальное давление и проницаемость сосудов, что увеличивает нагрузку на левый желудочек сердца, замыкая тем самым порочный круг.
Классификация
В зависимости от этиологического фактора выделяют несколько видов отека легких сердечный (кардиогенный), некардиогенный и смешанный. В свою очередь, некардиогенный ОЛ подразделяется на следующие виды:
- пульмонологический (респираторный дистрес-синдром);
- аллергический;
- нефрогенный;
- неврогенный;
- токсический.
Отек легких как осложнение возникает при нарушении регуляции количества жидкости, поступающей и покидающей легкие. Проще говоря, при этом осложнении лимфатические сосуды не успевают удалять избыток фильтрующейся из капилляров крови. И по причине повышенного давления и низкого уровня белка происходит переход жидкости из легочных капилляров в альвеолы легких.
- Гидростатический отек – возникает по причине заболеваний, при которых повышается внутрисосудистое гидростатическое давления и происходит выход жидкости из сосуда в интерстициальное пространство, а затем в альвеолу. Основной причиной такого отека являются сердечно-сосудистые заболевания.
- Мембранозный отек – возникает под воздействием токсинов, при этом нарушаются стенки капилляра или альвеолы и жидкость выходит во внесосудистое пространство.
| Интерстициальный | Альвеолярный | |
| Симптомы отека легких | Одышка, кашель, мокроты нет | Кашель, пенистая мокрота, выслушиваются хрипы (сухие, а потом влажные) |
| Преодолеваемый жидкостью барьер | Гистогематический (на пути кровь-ткань) | Гистоальвеолярный (на пути ткань-альвеола) |
| Характеристика | Жидкость переходит в межтканевое пространство из сосуда, отекает только паренхима легких | Плазма крови, преодолевая стенку альвеолы, пропотевает в ее полость |
| без оказания мед. помощи при прогрессировании | Переходит в альвеолярный | Удушье, смерть |
Еще одна классификация – по степеням тяжести проявлений.
- 1 степень предотечная – наблюдается диспноэ (небольшая одышка, характеризующаяся расстройством частоты и ритма дыхания), возможен бронхоспазм.
- 2 степень средняя – появляются умеренные хрипы, слышные на небольшом расстоянии, ортопноэ (одышка, заставляющая принять вынужденное положение – больной сидит, свесив ноги).
- 3 степень тяжелая – характеризуется выраженным ортопноэ (человек все время может находиться только в одном положении), клокочущими, слышными на расстоянии хрипами.
- 4 степень классический отек легких – тяжелое ортопноэ, сильная слабость и обильная потливость, грубые хрипы, слышные на большем расстоянии.
Диагностика причин отека легкого
почечная недостаточность
- Перкуссия грудной клетки: притупление грудной клетки над лёгкими. Этот метод является не специфическим, подтверждает, что в лёгких присутствует патологический процесс, способствующий уплотнению легочной ткани;
- Аускультация лёгких: выслушивается жёсткое дыхание, наличие влажных, крупнопузырчатых хрипов в базальных отделах лёгких;
- Измерение пульса: при отёке лёгких пульс частый, нитевидный, слабого наполнения;
- Измерение артериального давления: чаще всего давление повышается, выше 140 мм/рт.ст.;
Лабораторные методы диагностики
определения концентрации газов в артериальной крови: парциальное давление углекислого газа 35мм/рт.ст.; и парциальное давление кислорода 60 мм/рт.ст.;
Биохимический анализ крови: применяется для дифференциации причин вызвавших отёк лёгких (инфаркт миокарда или гипопротеинемия). Если отёк лёгких, вызван инфарктом миокарда, то повышается в крови уровень тропонинов 1нг/мл и МВ фракции креатинфосфокиназы 10% от её общего количества.
Коагулограмма (свёртывающая способность крови) изменяется при отёке лёгких, вызванного, тромбоэмболией легочной артерии. Увеличение фибриногена 4 г/л, увеличение протромбина 140%.
Инструментальные методы диагностики
- Пульсоксиметрия (определяет концентрацию связывания кислорода с гемоглобином), выявляет низкую концентрацию кислорода, ниже 90%;
- Измерение центрального венозного давления (давление кровотока в крупных сосудах) при помощи флеботонометра Вальдмана, подключённому к пунктированной подключичной вене. При отёке лёгких повышается центральное венозное давление 12мм/рт.ст.;
- Рентгенография грудной клетки определяет признаки, подтверждающие наличие жидкости в паренхиме лёгких. Выявляется гомогенное затемнение легочных полей в центральных их отделах, с двух сторон или с одной стороны, в зависимости от причины. Если причина связанна, например, с сердечной недостаточностью, то отёк будет отмечаться с двух сторон, если причиной стала, например односторонняя пневмония, то отёк соответственно будет односторонним;
- Электрокардиография (ЭКГ) позволяет определить, изменения со стороны сердца, в случае если отёк лёгких, связан с сердечной патологией. На ЭКГ могут регистрироваться: признаки инфаркта миокарда или ишемии, аритмии, признаки гипертрофии стенок, левых отделов сердца;
- Эхокардиография (Эхо КГ, УЗИ сердца) применяется, если при ЭКГ обнаружены вышеперечисленные изменения, для определения точной сердечной патологии, которая вызвала отёк лёгких. На Эхо КГ могут отмечаться следующие изменения: сниженная фракция выброса сердца, утолщение стенок камер сердца, наличие патологии клапанов и другие;
- Катетеризация легочной артерии является сложной процедурой и не обязательна для всех пациентов. Используется часто в кардиоанестезиологии, выполнятся в операционной, пациентам, с сердечной патологией, которая осложнилась отёком лёгких, в случае если нет достоверных доказательств о влиянии сердечного выброса на давление в легочной артерии.
Бывает ли повторный отек легких?
повторное возникновение заболеваниямельчайшие сосуды, которые вместе с альвеолами участвую в процессе газообменабронхиолысобственно отек легкихвызванного патологией сердечно-сосудистой системынормализация гидростатического давления в сосудах легких, уменьшение пенообразования в легких и повышение насыщения кислорода в кровиДля профилактики повторного отека легких рекомендуют придерживаться следующих правил:
Полная и адекватная терапия. Необходимо не просто оказать своевременную и полную медицинскую помощь на предгоспитальном и госпитальном этапе, но также провести комплекс мероприятий, направленных на компенсацию патологического состояния, которое привело к возникновению отека легких. При кардиогенном отеке легких проводят лечение ишемической болезни сердца, аритмии, гипертонии (повышение артериального давления), кардиомиопатии (структурные и функциональные изменения сердечной мышцы) или различных пороков сердца (недостаточность митрального клапана, стеноз аортального клапана). Лечение некардиогенного отека основывается на обнаружении и адекватном лечении заболевания не связанного с патологией сердечно-сосудистой системы. Такой причиной может становиться цирроз печени, острое отравление токсическими веществами или медикаментами, аллергическая реакция, травма грудной клетки и др. Ограничение физической деятельности. Повышенная физическая нагрузка создает благоприятные условия для возникновения и усиления одышки. Именно поэтому люди, у которых имеются предрасполагающие заболевания к возникновению отека легких (заболевания сердечно-сосудистой системы, печени или почек), должны отказаться от умеренной и повышенной физической деятельности. Соблюдение диеты. Правильное и сбалансированное питание с исключением большого количества соли, жиров и потребляемой жидкости является необходимым профилактическим мероприятием. Соблюдение диеты уменьшает нагрузку на сердечно-сосудистую систему, почки и печень. Периодическое наблюдение у врача
Не менее важно, при уже имеющихся патологиях сердечно-сосудистой системы, дыхательной системы, печени или почек несколько раз в год наблюдаться у врача. Именно врач может выявить на ранних стадиях прогрессирующие состояния, которые могут привести к отеку легких и своевременно назначить необходимое лечение
Лучевая диагностика при неотложных состояниях легких. Отек, инфаркт легких. Гидроторакс, пневмоторакс
травмам
К неотложным состояниям, вызванным патологией легких, относятся:
- отек легких;
- инфаркт легкого;
- пневмоторакс;
- гидроторакс;
- гемоторакс;
- ателектаз легкого;
- шоковое легкое.
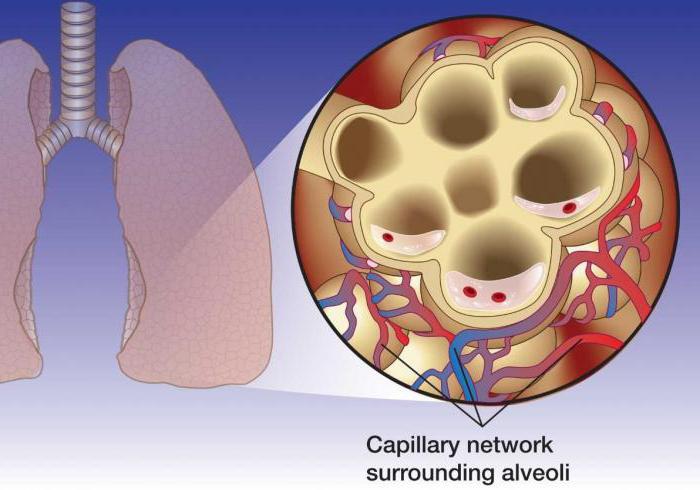
Альвеолярный, интерстициальный отек легких на рентгене грудной клетки
сердцаРазличают два вида отека легких:
- Интерстициальный отек. Характеризуется скоплением жидкости, выходящей из сосудистого русла, в межклеточном пространстве. Интерстициальный отек происходит при повышении давления в легочных венах больше 25 мм рт. ст. Больные жалуются на невозможность сделать глубокий вдох, ухудшение состояния в горизонтальном положении.
- Альвеолярный отек. При альвеолярном отеке жидкость из межклеточного пространства попадает в альвеолы. При этом дыхание становится клокочущим, выделяется обильная пенистая мокрота.
Венозный застой крови в легких. Легочная гипертензия. Рентгенодиагностика
сердечную патологиюВыделяют следующие причины легочной гипертензии:
- врожденная легочная гипертензия (первичная);
- пороки клапанов сердца;
- недостаточность левого желудочка сердца;
- хронические заболевания легких;
- туберкулез;
- саркоидоз;
- действие некоторых лекарственных средств.
электрокардиографии (ЭКГ)
Пневмоторакс на рентгеновском снимке
Пневмоторакс бывает следующих видов:
- Открытый пневмоторакс. Такой вид пневмоторакса происходит при ранениях грудной клетки, из-за чего атмосферное давление в плевральной полости сравнивается с внешней средой. Спавшееся легкое полностью выключается из дыхания.
- Закрытый пневмоторакс. Характеризуется попаданием ограниченного количества газа в плевральную полость. С течением времени он может рассосаться и легкое вернется в нормальное состояние.
- Клапанный пневмоторакс. Самый тяжелый вид пневмоторакса, который отличается тем, что воздух проникает в плевральную полость в одностороннем направлении и его количество постепенно увеличивается.
Пневмоторакс характеризуется следующими рентгенологическими признаками:
- обнаружение тонкой плотной (светлого оттенка) линии, соответствующему внутреннему листку плевры;
- смещение средостения в противоположную сторону от места поражения;
- незначительное увеличение количества плеврального выпота, которое характеризуется горизонтальным уровнем в нижнем отделе легочного поля;
- обширное или локальное просветление легочного поля.
Ателектаз легкого. Рентгенологическая картина
новорожденногоВыделяют следующие причины наступления ателектаза:
- обтурационный ателектаз – наступает из-за полного закрытия просвета бронха;
- функциональный ателектаз – нарушение расправления легких на вдохе;
- компрессионный ателектаз – наиболее частый вариант, вызван повышенным давлением на легкое извне газом или жидкостью;
- смешанный ателектаз – сочетает различные причины из вышеперечисленных.
Рентгенологически выделяют следующие признаки ателектаза:
- уменьшение объема грудной клетки;
- смещение диафрагмы кверху;
- средостение и трахея смещаются в сторону поражения;
- равномерное затемнение всего легочного поля при тотальном ателектазе;
- очаговый ателектаз имеет схожую с диском форму и наблюдается, как правило, в нижних отделах легкого.
повторных обострений
Шоковое легкое. Диагностика с помощью рентгена
травмах, тяжелых операциях, массивных кровотеченияхспадениеРентгенологически выделяют 5 стадий развития шокового легкого:
- I стадия. Равномерное усиление легочного рисунка. Он деформируется с образованием ячеек и петель.
- II стадия. Деформация легочного рисунка нарастает, однако на его фоне появляются небольшие очаговые тени (до 3 миллиметров). Легочное поле сохраняет прозрачность.
- III стадия. Прозрачность легочного поля снижается, начиная от нижних отделов. В средней и верхней части легкого очаговые тени сливаются и составляют в диаметре от 4 до 8 миллиметров. Легочной рисунок хуже визуализируется.
- IV стадия. Состояние больных в данной стадии очень тяжелое. Все легочное поле затемнено, на их фоне хорошо визуализируется просвет бронхов. Легочной рисунок не виден.
- V стадия. В данной стадии острые явления стихают. В качестве остаточных явлений ткань легкого замещается соединительной тканью практически на всей площади легкого, а рисунок легкого составляют тяжи соединительной ткани (наблюдается диффузный пневмосклероз).
Причины отека легких
Вызвать ОЛ у новорожденных могут:
- недоношенность;
- гипоксия;
- патология развития бронхов и легких.
Механическая асфиксия, аспирация желудочного содержимого утопление практически всегда сопровождаются развитием ОЛ.
Отек легких может быть спровоцирован и ятрогенными причинами:
- плевральная пункция с быстрой эвакуацией большого объема скопившейся жидкости;
- неконтролируемая внутривенная инфузия;
- длительная ИВЛ (искусственная вентиляция легких) в режиме гипервентиляции.
К причинам отека легких относят:
-
Сепсис. Обычно является проникновением в кровоток экзогенных или эндогенных токсинов;
-
Пневмония;
-
Передозировка некоторых (НПВС, цитостатики) лекарственных средств;
-
Радиационное поражение легких;
-
Передозировка наркотических веществ;
-
Инфаркт миокарда, порок сердца, ишемия, гипертония, любые заболевания сердца в стадии декомпенсации;
-
Застои в правом круге кровообращения, возникающие при бронхиальной астме, эмфиземе и других легочных заболеваний;
-
Резкое или хроническое снижение белка в крови. Гипоальбуминемия возникает при циррозе печени, нефротический синдром и другие патологии почек;
-
Инфузии в больших объемах без форсированного диуреза;
-
Отравление токсическими газами;
-
Яды;
-
Аспирация желудка;
-
Шок при серьезных травмах;
-
Энтеропатии;
-
Нахождение на большой высоте;
-
Острый геморрагический панкреатит.
Схема развития кардиогенного отека легких
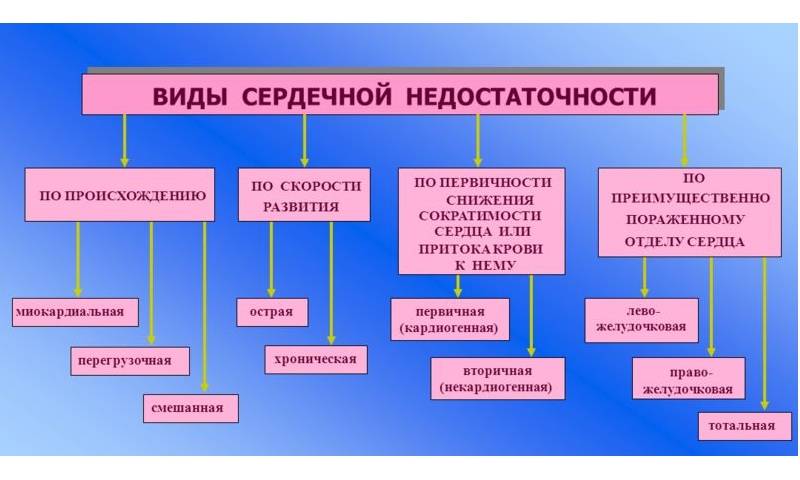
Причиной ОСН (острой сердечной недостаточности) может быть:
- патология как предсердия — митральный стеноз
- так и желудочка — инфаркт миокарда, миокардит, гипертоническая болезнь, кардиосклероз, пороки сердца, в результате чего снижаются сократительные функции сердечных мышц.
У детей случаи кардиогенного отека легких бывают крайне редки. Основной причиной у них являются другие: отравления вредными веществами (к примеру, парами скипидара или керосина), шок, воспалительные реакции, утопление.
Не кардиогенный
- Ятрогенный (следствие действий мед. персонала) – развивается при большой скорости парентерального введения значительного количества кровезаменителей или физ. раствора.
Схема развития ятрогенного отека легких
- Как осложнение определенных заболеваний и состояний, в результате которых снижается количество белков в крови:
- продолжительная лихорадка
- голодание
- беременность — эклампсия беременных (см. гестоз при беременности).
- заболевания печени и почек — при циррозе печени и почечной недостаточности высок риск развития отека.
- высокая физическая нагрузка
- Как результат поражения легких инфекционного характера
- Аллергический, токсический — пищевая аллергия и прочие аллергические реакции, радиационное поражение легких, вдыхание кокаина (реже передозировка метадона или героина), высокие дозы и продолжительный прием аспирина вызывают интоксикацию аспирином (особенно в пожилом возрасте). Механизм развития этих видов отеков легких такой же, как и при инфекционном воспалении — токсические агенты и медиаторы аллергических реакций повреждают систему сурфактанта.
Механизм развития отека легких инфекционного характера
- Возникший в результате других причин:
- аспирационный — попадание в легкие инородных масс
- травматический — травмы грудной клетки
- шоковый — во всех трех случаях патология связана с повреждением мембраны
- раковый — нарушается лимфатическая система легких, то есть затрудняется отток жидкости
- нейрогенный — здесь причины отека легких кроются в центральных механизмах, при внутричерепном кровоизлиянии, при тяжелых судорогах или из-за операции на мозге возможно скопление жидкости в легких.
- При резком восхождении на большие высоты (3км) может произойти высотный отек легких.
- ОРДС — острый респираторный дистресс-синдром возникает при травме, тяжелом инфекционном заболевании, вдыхании токсинов, при легочных инфекциях, при этом нарушается целостность альвеол, и повышается риск пропотевания в них жидкости из сосудов.
- При резком процессе расширения легких, к примеру при пневмотораксе, при экссудативном плеврите — при этом отек возникает как правило на одной стороне легкого — односторонний.
- К редким причинам можно отнести легочную эмболию, когда сгусток крови попадает в сосуды легкого и закупоривает их.
Лечение
Препараты (действующие вещества), применяющиеся при лечении
| Амиодарон (Amiodarone) |
| Атропин (Atropine) |
| Ацетилсалициловая кислота (Acetylsalicylic acid) |
| Бисопролол (Bisoprolol) |
| Валсартан (Valsartan) |
| Гепарин натрия (Heparin sodium) |
| Дигоксин (Digoxin) |
| Добутамин (Dobutamine) |
| Допамин (Dopamine) |
| Изосорбида динитрат (Isosorbide dinitrate) |
| Кандесартан (Candesartan) |
| Каптоприл (Captopril) |
| Карведилол (Carvedilol) |
| Кислород (Oxygen) |
| Клопидогрел (Clopidogrel) |
| Левосимендан (Levosimendan) |
| Лизиноприл (Lisinopril) |
| Лозартан (Losartan) |
| Метопролол (Metoprolol) |
| Метопролол (Metoprolol) |
| Милринон (Milrinone) |
| Морфин (Morphine) |
| Натрия хлорид (Sodium chloride) |
| Небиволол (Nebivolol) |
| Нитроглицерин (Nitroglycerine) |
| Норэпинефрин (Norepinephrine) |
| Рамиприл (Ramipril) |
| Спиронолактон (Spironolactone) |
| Тикагрелор (Ticagrelor) |
| Трандолаприл (Trandolapril) |
| Фондапаринукс натрия (Fondaparinux sodium) |
| Фуросемид (Furosemide) |
| Эналаприл (Enalapril) |
| Эноксапарин натрия (Enoxaparin sodium) |
| Эпинефрин (Epinephrine) |
| Эплеренон (Eplerenone) |
Протокол описания рентгенограммы
Расшифровать рентген лёгких и увидеть грубую патологию может любой терапевт, но подробное заключение предоставляет врач-рентгенолог, опираясь на специальный протокол.
Для удобства в протоколе выделен специальный алгоритм анализа, включающий следующие пункты:
точное название исследования (врач указывает анатомическую область снимка, проекции: прямая, боковая); оценивается симметричность лёгочных полей; выявляется наличие патологических теней (очаговых, инфильтративных, диффузных) или просветлений в области лёгочной ткани;
усиление лёгочного рисунка: нарушение свидетельствует о патологии сосудов лёгких; состояние корней лёгких — наблюдается нарушение структурности лимфатических узлов, исследование патологии крупных бронхов, лимфатической системы (лимфатических узлов); описание тени органов средостения (важно для диагностики заболеваний сердца): дуги желудочков сердца, аорты, лёгочной артерии; состояние диафрагмы и лёгочно-диафрагмальных углов (синусов): оценивается симметричность стояния диафрагмы, угол синуса, его заполненность (наличие выпота при плеврите)
Виды отека легких
Кардиогенный отек вызван нарушением кровообращения. Сердечная астма – первый признак, проявляющийся в учащении дыхания, одышкой в состоянии покоя, удушьем и возникновением чувства нехватки воздуха. Приступы возникают в ночное время. Больной моментально просыпается и старается выбрать положение, в котором легче дышать. Обычно пациент садится и руками опирается на край кровати. Такая поза называется ортопноэ и характерна она для каждого пациента при вышеописанных симптомах. Кожные покровы бледнеют, губы синеют – так проявляется гипоксия.
При нарастании клиники отека легких дыхание становится шумным, иногда выделяется большое количество пенистой мокроты, окрашенной в розоватый цвет. В альвеолы начинает проникать кровь. Симптомы уходят при своевременном лечении в среднем через три дня. Смертельный исход от этого вида отека встречается наиболее часто.
Некардиогенный имеет несколько форм. Причиной отека может стать повреждение альвеолокапиллярной мембраны токсинами, химическими средствами, аллергенами. Лечение более длительное, в среднем около четырнадцати дней. По частоте возникновения кардиогенный отек встречается довольно часто. Самая распространенная причина смерти от отека легких при болезни сердца – это инфаркт.
Прогноз и профилактика
При своевременном начале лечения прогноз благоприятный, кардиогенный ОЛ удается купировать в 95% случаев. Отдаленные перспективы зависят от заболевания, ставшего причиной отека. При отсутствии медицинской помощи больной с высокой степенью вероятности погибает от острого нарушения кровообращения, шока, ишемии головного мозга и сердца. Специфические профилактические мероприятия отсутствуют. Следует своевременно осуществлять диагностику сосудистых и сердечных заболеваний, использовать все существующие возможности их лечения, соблюдать лечебно-охранительный режим, рекомендованный врачом.
| Литература1. Кардиогенный отек легких/ Радзевич А.Э., Евдокимова А.Г.// В мире лекарств. – 1998 – №1.2. Клиническая фармакология и фармакотерапия в реальной врачебной практике: учебник/ Петров В. И. – 2011.3. Отек легких: клинические формы/ Чучалин А.Г.// Практическая пульмонология. – 2005.4. Эффективность СРАР-терапии у пациентов с кардиогенным отеком легких: Автореферат диссертации/ Горбунова М.В. – 2007. | Код МКБ-10I50.1 |