Стрептококк пневмония в носу у ребенка
Содержание:
Похожие и рекомендуемые вопросы
Streptococcus pneumoniae в мокроте из носа У моего 10-ти летнего сына последние несколько…
Streptococcus pneumoniae 10*3 в носу В сентябре лежали дважды в стационаре с гнойным…
Стрептококк пневмонии Уважаемый доктор!
Ребенку один год и 4 месяца, сдавали мазок…
Посевы лор-органов на микрофлору Прокомментируйте. Пожалуйста, анализы сына и нужно…
Выявлены Streptococcus pneumoniae 10 в 5 степени в носу у ребенка По направлению дерматолога…
Ребенку 1,2мес не дышит нос Ребенку 1,2мес. Не дышит нос, 19декабря начался насморк,…
Аденоидит. Расшифровка результатов анализов на бакпосев из носоглотки. Enterobacter cloacae Ребенку 2.8 лет. С 1,8 ходит в сад. За год было несколько вирусных инфекций (около 4х). В этом году зимой был затяжной насморк, который закончился аденоидитом (назначили изофру, ринофлуимуцил, флюдитек). Наблюдаемся в гос поликлинике, анализы из носоглотки никакие не сдавали. Весной был отит, по словам врача- залили уши (внешне), насморка не было, никаких других симптомов тоже. Пролечились антибиотиками. В Мае этого года вновь начался насморк, лечили стандартными способами, закапывали аквамарис, отсасывали аспиратором назальным, далее- если была заложенность, виброцил. Насморк длился около двух недель, плюс был небольшой кашель, затем выделения из носа прекратились. Но через пару дней подскочила температура до 39, терапевт симптомов вирусной инфекции не обнаружил, обратились к лору. Диагноз- аденоидит. Аденоиды 1-2 степени. Лечение — ринофлуимуцил, флюдитек, левомеколь в нос (по 1 горошине в каждую ноздрю). Плюс сдали анализы из носоглотки в частной клинике. Результат — Streptococcus pneumoniae выявлен 10*5.
Риноцитограмма: Нейтрофилы 15 (референсные значения 65-70), эпителий плоский 77 (референсные значения 0-10).
после основного лечения прокапали в нос полибактериофаг (по словам врача для лечения Streptococcus pneumoniae).
Пересдали анализы через 2 недели.
Результат:
Enterobacter cloacae выявлен 10*5
Staphylococcus epidermidis выявлен 10*6
Streptococcus pneumoniae- отсутствует.
По второму результату- врач сказал никакого лечения не требуется, вариант нормы, по первому- рекомендовано обратиться к гастроэнтерологу.
Плюс в течение месяца пройти лечение назонексом (1 впрыскивание в каждую ноздрю). продолжительность-1 месяц. Насколько понимаю, для лечения аденоидов (чтобы больше не выросли).
начали лечение назонексом, 5 дней, начался опять насморк, густые сопли желтого цвета. Лор назначил лечение- флюдитек, ринофлуимуцил, изофра.
Как интерпретировать результаты анализов? Участковый лор никаких рекомендаций не дал.
нужно ли лечение:
Enterobacter cloacae
Staphylococcus epidermidis?
Связаны ли столь частые болезни с аденоидами?
Почему после лечения аденоидита (второго) буквально через две недели опять вернулся насморк, получается, мы недолечили?
ваше отношение к бактериофагам?
Заранее спасибо
Streptococcus anhaemolyticus 10 в 5 Давно лечимся, как приехали с больницы после роддома….
Остаточная хрипота внутри носа Ребёнок 10 мес заболел постыл. Лечили насморк и горло….
Заложен нос у ребёнка Я не знаю консультируете ли Вы по поводу детей, но все таки…
Бета гемолитический стрептококк группа А Полгода назад сын пошел в детский сад и у…
Густые, зеленые сопли 6 месяцев, непрекращающиеся, появился храп, В 6 месяцев пробивали…
Заложенность носа у 5 месячного ребенка Ребенку 5 месяцев, Последние 2,5 месяца дважды…
Три недели не вылечивается насморк и кашель Нам 10 месяцев и уже 3 недели не вылечивается…
Отиты, один за другим без перерыва Ребенок 1.8 лет в конце февраля 2016 пошел в садик….
Затяжной насморк, температура 39 Нашей дочке 2 года и 8 месяцев. В конце июля переболели…
Затяжной насморк у ребенка лечение Уважаемый доктор! Уже не знаю куда обращаться,…
Частый насморк Моему ребенку 3 года он часто болеет гнойными ангинами. Пол года назад…
Сопли после протаргола У меня такой вопрос, ребёнок переболел насморком, температурой,…
Страшный насморк у грудничка Здравствуйте, помогите нам, мы не знаем уже куда обратиться….
Симптоматика

Заболевание имеет острое начало. Симптомы стрептококковой пневмонии такие:
- повышение температуры до больших отметок;
- озноб;
- одышка;
- кашель и отхаркивание крови;
- отсутствие трудоспособности и постоянная утомленность;
- боль в боку.
Интоксикация тоже прогрессирует стремительно. При тяжелом поражении развивается недостаточность дыхания. К числу тяжелых осложнений относится аритмия, приступы удушья, частичная потеря памяти.
Если пневмония сопровождается экссудативным плевритом, то развивается боль в боку, а органы средостения оказываются смещенными в сторону. Иногда такой процесс вызывает формирование хронического абсцесса в легком. К другим негативным последствиям относится гломерулонефрит, сепсис, перикардит с нагноениями.
Врач должен организовать дифференциальную диагностику с другими формами воспаления легких. Обычно стрептококк пневмонию могут перепутать с поражением другой бактерией – стафилококком. Но в последнем случае мокрота при кашле имеет ржавый оттенок – это основное визуальное отличие заболеваний. Кроме того, стрептококк может вызывать эмпиему плевры.
У детей
В детских учреждениях часто отмечаются массовые эпидемии острой ангины или пневмонии, спровоцированных именно стрептококком. Он передается от зараженного ребенка к здоровому
Очень важно вовремя распознать стрептококк, когда стрептококк пневмония в горле у ребенка или в носу, затем провести эффективное лечение
При активном размножении бактерий усиливаются симптомы интоксикации в детском организме:
- острые боли в горле;
- повышение температуры;
- лихорадка;
- воспаление миндалин с серым налетом на их слизистой;
- увеличение подчелюстных лимфатических узлов.
К симптомам непосредственно поражения легких детей:
- кашель;
- сильный озноб;
- боль в грудной клетке;
- постоянная вялость и утомленность;
- стрептококки в анализах мочи и крови.
Одна из важных характерных особенностей стрептококкового воспаления в легких – непостоянные хрипы во время аускультации.
В носоглоточной полости
Как правило, стрептококки обитают в верхней части путей дыхания, носоглотке. Для обострения воспаления характерна сезонность – патология в основном обостряется весной и осенью, потому что бактерии любят влажный и теплый воздух.
Воспаление в легких становится осложнением после попадания стрептококка в горло или нос, но встречаются случаи, когда патогены проникают в легкие напрямую, не влияя на другие системы и органы.
Стрептококк пневмония в носу и горле провоцирует такие симптомы:
- выделения из носа желтого или зеленого оттенка;
- температура;
- раздраженность, вялость;
- боль во время глотания;
- воспаление гортани;
- увеличение лимфоузлов в области шеи;
- отсутствие аппетита;
- миндалины покрываются гноем;
- затруднение дыхания
Этиология
Streptococcus pneumoniae впервые был выделен Пастером в 1881 году. Френкель и Вайхзельбаум спустя три года доказали роль этого микроорганизма в этиологии бактериального воспаления легких.
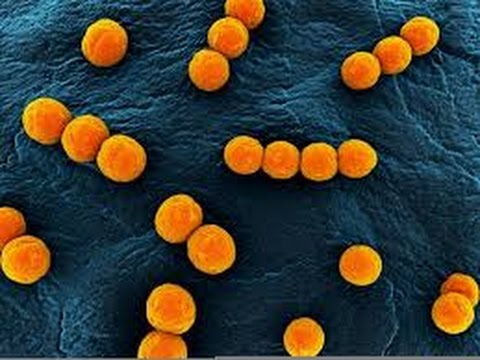
Streptococcus pneumoniae под микроскопом
Морфология. Streptococcus pneumoniae — бактерии сферической или продолговатой формы, образующие пары. Эти диплококки неподвижны и аспорогенны. Клеточная стенка пневмококка имеет в своем составе пептидогликан, углеводы, тейхоевые кислоты, липопротеины, поверхностные белки. Мощная полисахаридная капсула защищает бактерии от фагоцитоза.
Тинкториальные свойства. Streptococcus pneumoniae окрашиваются по Грамму в синий цвет. В мазке из биоматериала имеют ланцетовидную форму и попарное расположение. Колонии, полученные в лабораторных условиях искусственным путем, состоят из округлых бактерий, расположенных короткими цепочками.
Физиологические свойства. Streptococcus pneumoniae свободно растут и развиваются как в присутствии кислорода, так и в бескислородных условиях. Они размножаются путем митотического деления и наследуют генетический набор хромосом от родительской клетки. Бактерии не устойчивы в окружающей среде и быстро погибают при нагревании до 60 градусов, воздействии дезинфицирующих и антибактериальных средств, а также желчи и оптохина. Эти вещества широко применяются для идентификации бактерий. Микробы сохраняют жизнеспособность при замораживании и высыхании. Чем дольше они находятся во внешней среде, тем менее выраженными становятся их болезнетворные свойства.
Культуральные свойства. Streptococcus pneumoniae требователен к питательным средам. Для выращивания бактерий в лабораторных условиях требуется высокая концентрация углекислоты. Растут они исключительно на специальных средах, содержащих компоненты крови. Эти вещества Streptococcus pneumoniae используют в качестве источника энергии. Инкубируют посевы в термостате при 37 °С, хотя бактерии способны расти и в более широком диапазоне температур. На кровяном агаре спустя сутки образуются полупрозрачные сероватые очень мелкие колонии с зеленящим гемолизом по периферии. В бульонеStreptococcus pneumoniae растут в виде диффузной мути и осадка на дне пробирки.
Биохимия. Streptococcus pneumoniae являются каталазо- и оксидазоотрицательными. Они ферментируют лактозу, аргинин, раффинозу и трегалозу.
Антигены. Streptococcus pneumoniae имеют соматический и капсульный антигены.
К факторам патогенности относится капсула, М-белок клеточной стенки, эндотоксин, ферменты. Они обеспечивают адгезию на эпителии слизистой оболочки, инвазию в эпителиоциты, подавление фагоцитоза, развитие воспаления.
Симптомы и клиническая картина
Болезнь начинается остро с поднятия температуры тела, сильного озноба, миалгии, артралгии, одышкаи, кашля, кровохаркания, потери работоспособности, сильной усталости, боли в боку. Стремительно развивается интоксикация организма.
В тяжелых случаях у пациента появляются симптомы дыхательной или сердечно-сосудистой недостаточности, что может привести к тяжелым последствиям. При этом отмечается акроцианоз, потери памяти, тахикардии, аритмии, приступы удушья.
При развитии экссудативного плеврита больной жалуется на боль в боку. При этом отмечается смещение органов средостения в сторону. Экссудативные плевриты развиваются у детей очень часто – в 1/3 случаев.
В некоторых случаях патологический процесс может привести к возникновению хронических абсцессов в легких.
Так же стрептококковое воспаление легких может привести к развитию гнойного перикардита, гломерулонефрита, сепсиса.
Правильно собранный анамнез позволит легко установить возможную причину начала болезни – будь то перенесенная ангина или же недавнее переохлаждение под дождем.
Перкуторно отмечается притупление перкуторного звука в зоне поражения. В случае развития экссудативного плеврита притупление выслушивается по всему уровню жидкости.
Аускультативные данные дают возможность точно выслушать зону со снижением везикулярного дыхания, хрипами и свистами.
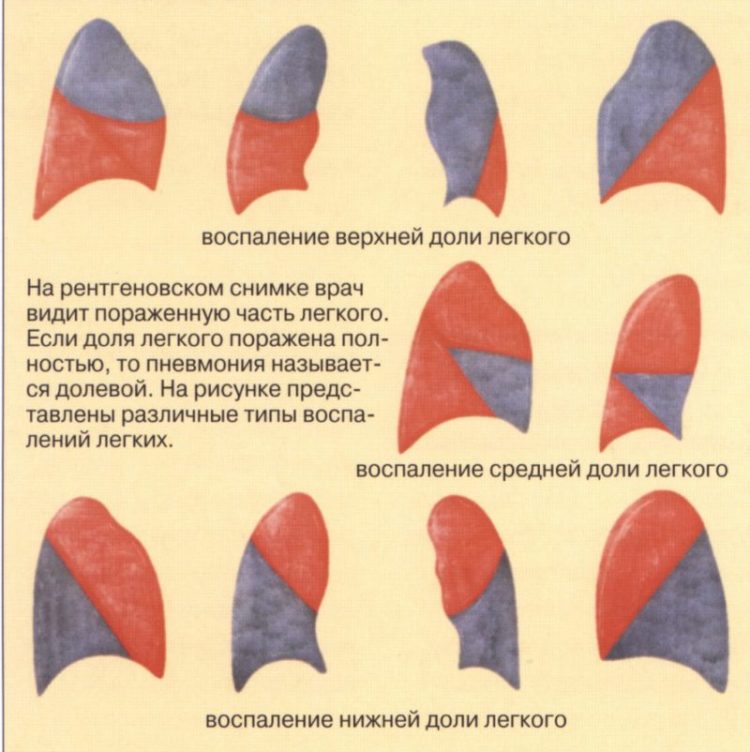
Одним из самых информативных методов в постановке диагноза пневмонии является рентгенография. На рентгенограмме отмечаются участки затемнения легочного рисунка, в случае развития плеврита –повышен уровень жидкости.
Общий анализ крови позволит заподозрить природу возбудителя
В случае стрептококковой пневмонии отмечается нейтрофильный лейкоцитоз с регенеративным сдвигом лейкоцитарной формулы влево, повышение СОЭ, тромбоцитопения, в редких случаях – анемия.
Важной частью установления диагноза является бактериальный анализ. С помощью баканализа можно точно идентифицировать этиологического агента и при этом проверить его на чувствительность к антибиотикам
Только так можно выбрать самый подходящий препарат. Учитывают так же количество условно-патогенных микроорганизмов, которых в норме не больше 10 в 5 – 10 в 6 степени.
Дифференциальную диагностику стоит проводить и с другими вариантами пневмоний, включая атипичную. Но чаще всего стрептококковую пневмонию путают со стафилококковой. Это грубая ошибка, ведь при стафилококковой пневмонии возникает характерная мокрота с ржавым оттенком, тогда как при стрептококковой её нету. Более того, для стрептококка характерно развитие эмпиемы плевры, что не отмечается при стафилококковой этиологии заболевания.
У беременных
Во время вынашивания ребенка организм женщины становится особенно уязвим к любым инфекционным заболеваниям, даже простуда может протекать тяжело, а стрептококк гемолитический очень опасен при попадании во влагалище. Заражение дыхательных путей проявляется как и у не беременных женщин, только температура может повыситься до 39-40 градусов, а при инфицировании половых органов будут наблюдаться боли в нижней части живота, мочевом пузыре, учащенное мочеиспускание. Микроорганизмы Streptococcus pyogenes и Streptococcus agalactiae могут привести к развитию:
- цистита;
- эндометрита (воспаление слизистой оболочки матки);
- вагинита;
- пиодермии;
- гломерулонефрита (воспалительный процесс в почечных клубочках);
- ангины (опасность в невозможности использовать тяжелые препараты).
Опасность попадания стрептококка на половые органы заключается в возможном подъеме инфекции вверх, что приводит к внутриутробному заражению плода, нарушению его роста и развития. У новорожденного могут наблюдаться неврологические нарушения, менингит, пневмония, а для самой матери высок риск получить послеродовой сепсис (родильная горячка), летальность которого составляет 65%.
Др. Елена Березовская — Стрептококк группы В и беременность
Лечение болезни
Чем раньше будет обнаружено заболевание и назначено лечение, тем быстрее наступит выздоровление.
Как взрослым, так и детям лечить воспаление придется комплексно, с обязательным применением антибактериальных препаратов, физиотерапии, витаминотерапии и, в случае необходимости, переливания крови.
Для лечения пневмонии назначаются антибиотики пенициллинового ряда. Они помогут устранить причину заболевания, предотвратить развитие осложнений и улучшат состояние пациента. В большинстве случаев вводят антибактериальные препараты внутримышечно или внутривенно два раза в день. Длительность лечения и количество лекарств назначается индивидуально, в зависимости от тяжести болезни.
Параллельно с антибиотиками назначают препараты, восстанавливающие микрофлору кишечника. К ним относятся Линекс, Бифиформ, Лактовит и другие, содержащие полезные бактерии, способные предотвратить развитие дисбактериоза.
Врач назначает противокашлевые, противовоспалительные и другие необходимые лекарства, способствующие скорейшему выздоровлению.
Применение физиотерапевтических методов поможет справиться с острой формой пневмонии. Но их нельзя назначать при высокой температуре тела и интоксикации организма. Здесь применяется лечение банками, горчичниками и масляными компрессами.
Хорошего эффекта можно добиться, применяя в лечении электрофорез. Он помогает избавиться от воспаления в легких.
Ингаляции положительно влияют на снятие воспалений и очищение легких от слизи. Эта процедура назначается каждому пациенту индивидуально, в зависимости от переносимости составляющих компонентов процедуры и сложности болезни.
Назначение процедуры массажа для грудной клетки помогает стимулировать процесс циркуляции воздуха и крови в легких, борется с воспалениями, образовавшимися в организме, улучшает дренажную работу бронхов. Такой массаж рекомендуется назначать даже при острой форме пневмонии, но нужно учитывать состояние сердечной и сосудистой систем, а также отсутствие температуры и лихорадки у больного.
В среднем выздоровление наступает через 7-10 дней, но в случае запущенности заболевание может затянуться и на более долгое время.
После выздоровления пациент еще год должен наблюдаться у специалиста, чтобы избежать рецидива.
Медикаментозное лечение стафилококковой пневмонии
 Основным методом лечения является назначение антибиотиков, прежде всего пенициллинов (аммоксициллин, азлоциллин, аугментин, ампициллин). При выявлении у больного аллергических ответов организма на предложенные противомикробные препараты, их меняют на средства с активным компонентом ванкомицин или эритромицин. Время лечения и дозы приема выбираются только лечащим врачом.
Основным методом лечения является назначение антибиотиков, прежде всего пенициллинов (аммоксициллин, азлоциллин, аугментин, ампициллин). При выявлении у больного аллергических ответов организма на предложенные противомикробные препараты, их меняют на средства с активным компонентом ванкомицин или эритромицин. Время лечения и дозы приема выбираются только лечащим врачом.
Помимо антибактериальных средств, врач выписывает диуретик, который способствует усиленному выведению мочи вместе с продуктами распада микроорганизмов, тем самым уменьшая уровень интоксикации организма. В качестве мочегонных препаратов назначают гипотиазид, лазикс, фуросемид. Допускается в качестве диуретика использование традиционных травяных отваров, например, земляники, толокнянки, брусники, березы, пижмы.
Чтобы не допустить развития дисбактериоза в кишечнике и для восстановления поврежденной кишечной микрофлоры приписывают пить эубиотики (нормобакт, бифидумбактерин, лацидофил, линекс) в которых активным веществом выступают высушенные и переработанные останки бифидо— и лактобактерии.
https://youtube.com/watch?v=EGK0FvXzu2c
В лечении стрептококковой пневмонии в горле и легких обязательным является назначение витаминов и минералов. Прием элементов следует согласовать с врачом, так как некоторые не рекомендуется употреблять при высокой температуре.
Если течение заболевания осложняется возникновением экссудативного плеврита, то делают дренаж плевральной полости (торакоскопию). В поврежденное легкое вводят трубки, по которым выходит лишняя жидкость. Впоследствии вводят раствор антисептика и антибиотика. При правильно выбранном медикаментозном лечении пневмония проходит через 1,5–2 недели.
Диагностирование
Правильно собранная информация позволит точно установить причину возникновения болезни, будь то перенесенный ларинготрахеит или же термическое переохлаждение.
На приеме у врача используются или назначаются следующие методы получения данных:
- Перкуссия – постукивание. Этот способ отмечает наличие или отсутствие притупления звука в районе легкого. При плеврите звуки выслушиваются по всей поверхности, где находится экссудат.
- Аускультация – прослушивание при помощи фонендоскопа или стетоскопа. Данный метод диагностики пневмонии позволяет прослушать участок, в котором есть снижение везикулярного (пузырькового) дыхания, хрипы и свистящие звуки.
- Рентгенография. Этот способ считается самым информативным, так как рентгенограмма выявляет участки с имеющимися затемнениями легочного рисунка при пневмонии и повышенным уровнем биологической жидкости при плеврите.
- Общий анализ крови. Исследование выявляет происхождение возбудителя. Пневмония, вызванная стрептококками, в результате анализа может показать наличие нейтрофильного лейкоцитоза (нейтрофилии), повышение скорости оседания эритроцитов (СОЭ), снижение количества тромбоцитов, реже анемию.
- Бактериальный анализ. Он является важным диагностическим методом, идентифицирующим возбудителя инфекции и проверяющим бактерию на чувствительность к антибиотикам. Это позволяет подобрать максимально эффективное средство. Кроме того, учитывается состав условно-патогенной микрофлоры.
- Мазок из зева и носа на наличие стрептококков. Мазок забирается при использовании стерильных ватных тампонов, проводя ими по небу, миндалинам, глотке. В лабораторных условиях полученный материал высевается на разные питательные среды.
- Анализ мокроты. С помощью этой методики можно выявить, хоть и не во всех случаях, характер патологии, вид патогенного микроорганизма и его основные особенности (в том числе и чувствительность к препаратам антибиотикам), оценить эффективность проводимой терапии. Анализ включает в себя визуальную оценку мокроты (количество, цвет, консистенция, наличие посторонних включений и др.), исследование под микроскопом (выявление патогенной флоры в мазках), микробиологическое обследование возбудителя пневмонии.

Так как порой симптомы болезни путают с признаками других заболеваний, требуется дифференциальная диагностика. В большинстве случаев симптомы болезни, вызванной стрептококком, аналогичны с проявлениями атипичной и стафилококковой пневмонии. Однако при стафилококке появляется ржавая мокрота, а отличительной особенностью стрептококков является скопление гноя в плевральной полости – эмпиема плевры.
Методы диагностики и лечения
Диагноз стрептококковой пневмонии выставляется после осмотра больного, сбора информации и следующих методов диагностики:
- Анализа крови, который позволяет определить возбудитель заболевания. При подтверждении диагноза наблюдается повышенное СОЭ, лейкоцитоз, анемия.
- Анализ крови на бактерии поможет определить чувствительность к антибиотикам.
- Бак. посев мокроты не только идентифицирует микроорганизм, но и определяет восприимчивость к антибиотикам.
- Мазок из зева позволяет подтвердить или опровергнуть вид патогенных бактерий.
- Аускультативное прослушивание позволяет определить свисты, хрипы, зону, для которой характерно снижение везикулярного дыхания.
- Рентгенография грудной клетки определяет локализацию воспалительного процесса и уровень жидкости, скопившейся в легком.
Терапия данного заболевания направляется на снятие симптомов и устранение причины патологии. Для того, чтобы устранить причину заболевания, врачи нередко назначают следующие препараты:
- >Антибиотики, их применение необходимо начать еще до получения результата анализа, чтобы не допустить развития осложнений. После получения результатов, при необходимости, может потребоваться коррекция терапевтических действий. Это препараты пенецилинового ряда, например, Эритромицин, Ампициллин, Амоксициллин, Амоксиклав.
Если предыдущая группа не отличается эффективностью, то рекомендуются средства группы макролидов, например, Кларитромицин, Азитромицин, цефалоспоринов – Цефалексин, Цефаклор, сульфаниламидов – Ко-тримоксазол.
- Одновременно с антибиотиками необходимо принимать пробиотики, которые помогут поддержать или восстановить микрофлору кишечника. Это такие препараты, как: Бифиформ, Линекс, Аципол.
- Для лечения пневмонии, вызванной стрептококковой инфекцией, рекомендуют Стрептококковый бактериофаг, который способен ликвидировать стрептококки. Перед его применением рекомендуется сделать анализ чувствительности бактерий.
Для устранения симптоматики врачи рекомендуют следующие средства, которые существенно облегчат состояние больного:
- Антигистаминные средства помогут устранить отечность и избежать аллергических проявлений на антибиотикотерапию, например, Зодак, Зиртек, Супрастин.
- Иммуностимуляторы помогут поддержать иммунную систему – Имудон, Иммунал, Лизобакт.
- Укрепить стенки сосудов поможет витамин С.
- Сбить высокую температуру можно при помощи Парацетамола, Ибуфена.
- Для устранения боли в горле можно делать полоскания при помощи Диоксидина, Фурацилина.

Лечение стрептококковой пневмонии – это долгий и непростой процесс, на который не влияет тот фактор, что стрептококк в небольших дозах не опасен для человека. Во время снижения сопротивляемости организма данные бактерии стают причиной тяжелого течения заболевания.
Дополнительные мероприятия
Лечение стрептококковой пневмонии – это непростой процесс, который зависит от тяжести течения болезни и включает в себя:
- если болезнь ведет к развитию плеврита, то больному могут понадобиться выкачки жидкости, которые иногда проводятся при помощи обработки антибиотиками или антисептиками;
- после облегчения общего состояния, снижения температуры нередко требуется электрофорез с лекарственными препаратами, помогающий снять воспалительный процесс, повысить сопротивляемость организма, устранит отдышку;
- массаж грудной клетки стимулирует дренажную функцию дыхательной системы;
- лечебная физкультура способствует укреплению общего состояния, выделению мокроты;
- ингаляции небулайзером разжижают мокроту, улучшают ее выведение, расширяют бронхи.
Так как стрептококковая пневмония характеризуется скорым течением болезни, то она редко приводит к смертельным случаям, поскольку своевременное обращение к врачу и соблюдение его рекомендаций дает гарантию полного выздоровления.
Общая характеристика
Стрептококковая пневмония – воспаление легочной ткани, которое вызывается бактериями рода streptococcus pneumoniae.
Воспаление легких, вызываемое стрептококкус пневмонии, встречается сравнительно редко – примерно в 1/5 всех случаев воспаления легких у детей и взрослых. Из-за специфичности возбудителя болезнь начинается остро. Стремительно развивающиеся симптомы почти всегда заставляют пациента обратиться к врачам, что способствует своевременному началу лечения.
В очень редких случаях стрептококковое воспаление проходит бессимптомно, что характерно для скрытой пневмонии.
Чаще всего микроорганизм streptococcus pneumoniae обитает в верхних дыхательных путях, поражая их:
- В носу стрептококк вызывает ринит.
- В зеве – ангину.
- В горле стрептококк вызывает фарингит, ларингит.
Сезонность воспаления характеризует потребность возбудителя в условиях внешней среды. Так как бактерии предпочитают влажный теплый воздух, чаще такое воспаление возникает осенью или весной.
Стрептококковое воспаление легких очень часто является осложнением других болезней, вызванных данным возбудителем, но в некоторых редких случаях он может попасть напрямую в легочную ткань, не затрагивая другие органы и системы.
Чаще всего болезнь возникает на фоне перенесенной кори, гриппа, ветряной оспы, или же коклюша.
Стрептококк чаще вызывает пневмонии у детей. Это связано с анатомической и физиологической структурой легких и дыхательных путей.
Причины
Возбудители пневмонии
Чаще других этиологическим фактором развития пневмонии выступают:
|
Возбудитель |
Особенности |
|
Бета-гемолитические стрептококки группы А (Streptococcus pyogenes, или Streptococcus haemolyticus) |
В норме обитают у человека в глотке. Большинство штаммов продуцируют стрептокиназу, стрептолизины, стрептодорназу, некоторые – эритрогенный токсин. Наиболее крупная эпидемия стрептококковой инфекции возникла во время первой мировой войны |
|
Пневмококки (Streptococcus pneumoniae) |
Если воспаление легких вызвано этим возбудителем, то в пульмонологии его рассматривают как отдельную нозологическую форму – пневмококковую пневмонию |
Бактерии из рода Streptococcus могут принимать участие в развитии множества заболеваний, таких как тонзиллит, скарлатина, отит, эндокардит, менингит, сепсис новорожденных.
Пути передачи инфекции и развитие патологии
В организм человека патогенные микроорганизмы поникают воздушно-капельным путем. Вместе с мокротой и слизью (во время кашля, чихания или разговора) бактерии попадают в воздух и на протяжении некоторого времени могут там находиться. Также бактерии могут проникать в легкие из очагов инфекции в носу или полости рта.
 Бактерии могут попадать в ткани легкого с током крови из других очагов инфекции в организме
Бактерии могут попадать в ткани легкого с током крови из других очагов инфекции в организме
При попадании в дыхательные пути стрептококк становится причиной изъязвлений и некроза слизистых оболочек бронхов и трахеи. Это сопровождается выделением жидкости из мелких кровеносных сосудов (экссудацией) и кровоизлияниями.
В тканях легких такие патологические изменения в большинстве случаев затрагивают межальвеолярные перегородки. Вместе с лимфой инфекция быстро продвигается в лимфатические узлы средостения и корня легкого.
Genetics
The genome of S. pneumoniae is a closed, circular DNA structure that contains between 2.0 and 2.1 million base pairs depending on the strain. It has a core set of 1553 genes, plus 154 genes in its virulome, which contribute to virulence and 176 genes that maintain a noninvasive phenotype. Genetic information can vary up to 10% between strains. The pneumococcal genome is known to contain a large and diverse repertoire of antimicrobial peptides, including 11 different lantibiotics.
Transformation
Natural bacterial transformation involves the transfer of DNA from one bacterium to another through the surrounding medium. Transformation is a complex developmental process requiring energy and is dependent on expression of numerous genes. In S. pneumoniae, at least 23 genes are required for transformation. For a bacterium to bind, take up, and recombine exogenous DNA into its chromosome, it must enter a special physiological state called competence.
Competence in S. pneumoniae is induced by DNA-damaging agents such as mitomycin C, fluoroquinolone antibiotics (norfloxacin, levofloxacin and moxifloxacin), and topoisomerase inhibitors. Transformation protects S. pneumoniae against the bactericidal effect of mitomycin C. Michod et al. summarized evidence that induction of competence in S. pneumoniae is associated with increased resistance to oxidative stress and increased expression of the RecA protein, a key component of the recombinational repair machinery for removing DNA damages. On the basis of these findings, they suggested that transformation is an adaptation for repairing oxidative DNA damages. S. pneumoniae infection stimulates polymorphonuclear leukocytes (granulocytes) to produce an oxidative burst that is potentially lethal to the bacteria. The ability of S. pneumoniae to repair the oxidative DNA damages in its genome, caused by this host defense, likely contributes to this pathogen’s virulence. Consistent with this premise, Li et al. reported that, among different highly transformable S. pneumoniae isolates, nasal colonization fitness and virulence (lung infectivity) depend on an intact competence system.