Пневмония у детей
Содержание:
Классификация
В используемой в клинической практике классификации учитываются условия инфицирования, рентгеноморфологические признаки различных форм пневмонии у детей, тяжесть, длительность, этиология заболевания и т. д.
По условиям, в которых произошло инфицирование ребенка, выделяют внебольничные (домашние), внутрибольничные (госпитальные) и врожденные (внутриутробные) пневмонии у детей. Внебольничная пневмония развивается в домашних условиях, вне лечебного учреждения, главным образом, как осложнение ОРВИ. Внутрибольничной считается пневмония, возникшая спустя 72 часа после госпитализации ребенка и в течение 72 часов после его выписки. Госпитальные пневмонии у детей имеют наиболее тяжелые течение и исход, поскольку у внутрибольничной флоры нередко развивается резистентность к большинству антибиотиков. Отдельную группу составляют врожденные пневмонии, развивающиеся у детей с иммунодефицитом в первые 72 часа после рождения и неонатальные пневмонии у детей первого месяца жизни.
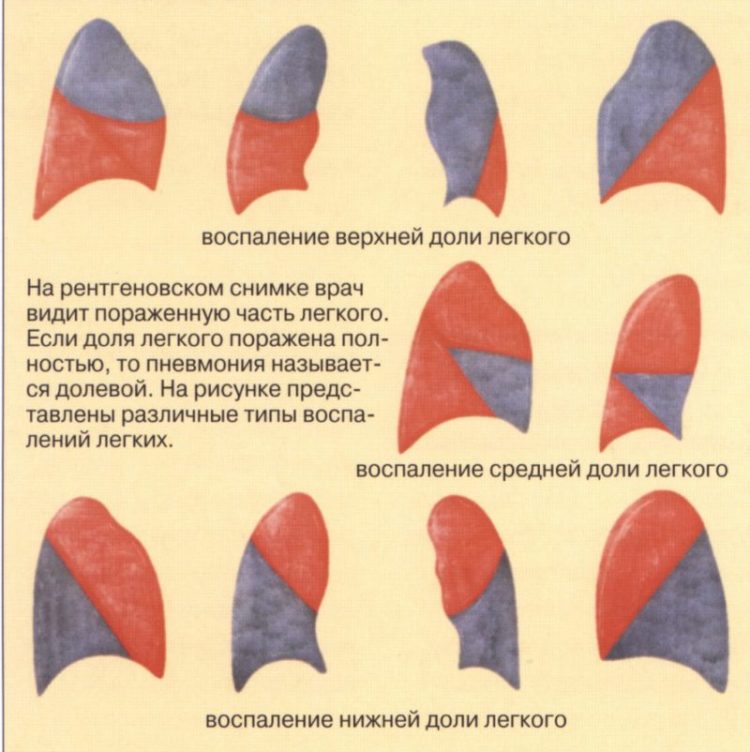
С учетом рентгеноморфологических признаков пневмония у детей может быть:
- Очаговой (очагово-сливной) – с очагами инфильтрации диаметром 0,5-1 см, расположенными в одном либо нескольких сегментах легкого, иногда – билатерально. Воспаление легочной ткани носит катаральный характер с образованием в просвете альвеол серозного экссудата. При очагово-сливной форме происходит слияние отдельных участков инфильтрации с образованием большого очага, нередко занимающего целую долю.
- Сегментарной – с вовлечением в воспаление целого сегмента легкого и его ателектазом. Сегментарное поражение часто протекает в виде затяжной пневмонии у детей с исходом в легочный фиброз или деформирующий бронхит.
- Крупозной – с гиперергическим воспалением, проходящим стадии прилива, красного опеченения, серого опеченения и разрешения. Воспалительный процесс имеет лобарную или сублобарную локализацию с вовлечением плевры (плевропневмония).
- Интерстициальной – с инфильтрацией и пролиферацией интерстициальной (соединительной) ткани легких очагового или диффузного характера. Интерстициальная пневмония у детей обычно вызывается пневмоцистами, вирусами, грибами.
По тяжести течения различают неосложненные и осложненные формы пневмонии у детей. В последнем случае возможно развитие дыхательной недостаточности, отека легких, плеврита, деструкции легочной паренхимы (абсцесса, гангрены легкого), экстрапульмональных септических очагов, сердечно-сосудистых нарушений и т. д.
Течение пневмонии у детей может быть острым или затяжным. Острая пневмония разрешается в сроки 4-6 недель; при затяжной пневмонии клинико-рентгенологические признаки воспаления сохраняются более 1,5 месяцев. По этиологии выделяются вирусную, бактериальную, грибковую, паразитарную, микоплазменную, хламидийную, смешанную формы пневмонии у детей.
ЛЕЧЕНИЕ
Укол ребенку
Этиотропная терапия включает в себя комплексное использование нескольких групп препаратов:
- антибиотики;
- жаропонижающие препараты;
- отхаркивающие и бронхорасширяющие;
- иммуностимуляторы и витамины.
В период минования острого процесса физиотерапевтические процедуры – массаж, электрофорез, дыхательную гимнастику.
АНТИБИОТИКИ
АнтибиотикиAds by optAd360
Основой благополучного лечения воспаления легких у маленьких детей являются антибиотики. Эффективное лекарство от воспаления легких для детей подбирают с учетом переносимости, особенностей организма ребенка и осложнений.
В зависимости от возбудителя инфекции и его резистентности к активному действующему веществу препарата назначают антибиотики из группы аминопенициллинов, цефалоспоринов или макролидов:
- Аминопенициллины – из этой группы антибиотиков чаще всего назначают Флемоксин солютаб при пневмонии у детей. Доза препарата подбирается с учетом тяжести состояния, массы тела, возраста и наличия осложнений. Удобство препарата в том, что Флемоксин выпускается в форме овальных таблеток, которые распадаются на суспензию при контакте с водой и имеют приятный запах и вкус апельсина. Это делает возможным без проблем дать лекарство маленькому привереде. При затяжном течении заболевания или наличии осложнений подбирают антибиотик посильнее.
- Цефалоспорины – Цефтриаксон вводят внутримышечно или внутривенно. Этот препарат губительно воздействует на патогенную грамположительную и грамотрицательную флору. Суточная доза антибиотика определяется лечащим врачом, которую обычно разделяют на 2 укола. К цефалоспоринам 3 поколения относится Супракс при пневмонии у детей, он обладает широким спектром действия по отношению к стафилококкам, стрептококкам, пневмококкам, клостридиям.
- Макролиды – Клацид при пневмонии у детей назначают в том случае, если забоелвание вызвано хламидиями или микоплазмами. Главным действующим веществом лекарства является Кларитромицин – активный по отношению к простейшим и бактериям. К этой группе препаратов также относится Суммамед. Препарат выпускается в форме порошка для приготовления суспензии дальнейшего ее приема внутрь. Удобство использования Суммамеда в том, что антибиотик следует принимать всего один раз в сутки, в одно и то же время.
Продолжительность терапии антибиотиками при пневмонии составляет не менее 7-10 суток, в некоторых случаях до 14 дней.
ЖАРОПОНИЖАЮЩИЕ ПРЕПАРАТЫ
Жаропонижающие средства для детей
Пневмококковые пневмонии, как правило, протекают с высокой температурой тела до 38,5-39,0 градусов. Для снятия жара и озноба назначают антипиретики на основе Парацетамола или Ибупрофена. Малышам младшего дошкольного возраста лучше всего использовать жаропонижающие препараты в форме ректальных суппозиториев.
В некоторых случаях жар у ребенка сопровождается лихорадочным состоянием – сильным ознобом, похолоданием конечностей, частым пульсом. Лихорадка также является одним из симптомов интоксикации, в этом случае одновременно с Парацетамолом малышу дают спазмолитики – Но-шпу или Папаверин.
СРЕДСТВА ОСОБОГО НАЗНАЧЕНИЯ
Небулы Пульмикорта
Обструктивные и деструктивные пневмонии часто сопровождаются дыхательной недостаточностью и спазмом бронхов и мелких бронхиол. Для устранения спастических явлений и улучшения проходимости бронхиол и бронхов назначают Пульмикорт при пневмонии у детей.
Это гормональное лекарственное средство, которое чаще всего используют ингаляционно через небулайзер. Препарат быстро снимает отек дыхательных путей, устраняет спазм, способствует расширению бронхиол и лучше эвакуации мокроты.
Эреспал при пневмонии у детей назначают для профилактики развития спазма, особенно, если воспаление легких развилось в качестве осложнения запущенного обструктивного бронхита. Данный препарат принадлежит к группе бронходилататоров и обладает выраженным бронхорасширяющим, муколитическим и отхаркивающим действием. Лекарства при пневмонии у детей следует давать согласно инструкции, не превышая дозировку.
ИММУНОСТИМУЛЯТОРЫ И ПРОБИОТИКИ
Ads by optAd360Пробиотики
Лекарства при воспалении легких у детей антибактериальной природы губительно воздействуют не только на патогенную флору, но и убивают полезные лакто и бифидобактерии в кишечнике, что дополнительно снижает иммунитет.
Наряду с антибиотикотерапией ребенку назначают пробиотики:
- Лактофильтрум;
- Хилак;
- Линекс;
- Йогурт в капсулах;
- Биогайя.
Эти препараты служат профилактикой развития дисбактериоза и заселяют кишечник ребенка молочно кислыми бактериями.
Продолжительность жизни
Сколько живут при плевропневмонии? Поскольку заболевание является тяжелым и быстро приводит к различным осложнениям, то продолжительность жизни составляет год и более лет при отсутствии лечения. При нелечимой плевропневмонии развиваются самые разнообразные осложнения:
- Заражение крови.
- Обострение заболеваний сердца.
- Абсцесс или гангрена легкого.
- Бронхообструктивный синдром.
- Острая дыхательная недостаточность.
- Инфекционно-токсический шок.
- Психические расстройства развиваются у людей, которые злоупотребляли алкоголем или находятся уже в пожилом возрасте.
- Анемия, которая порой проходит сама по себе.
- Менингит или менингоэнцефалит.
- Эндокардит.
- Гнойный медиастинит.
- Перитонит.
Таким образом, больной может жить как несколько лет, так и не прожить и года
Здесь важно лечение, а также проведение профилактических мер: вовремя лечить все инфекционные заболевания дыхательной системы, не переохлаждаться
Streptococcus pneumoniae сегодня остается наиболее распространенным возбудителем частичной пневмонии. Поэтому в случаях легкого типичного течения заболевания рациональным является назначения полусинтетических пенициллинов per os, при умеренном течении – внутримышечно (в/м), тяжелом – внутривенно (в/в). К полусинтетическим пенициллинам относится амоксициллин, ампициллин, карбенициллин и др.
Если необходимо лечить больного, который ранее принимал препараты пенициллинового ряда, то есть есть вероятность выделения пенициллин-резистентных штаммов, следует назначить полусинтетические пенициллины с ингибиторами бета-лактамаз в зависимости от тяжести течения — per os, в/м или в/в. Эта группа антибиотиков представлена комбинацией амоксициллина и клавулановой кислоты (амоксиклав) и комбинацией ампициллина и сульбактама (уназин).
Тяжелобольные и пациенты, у которых подозревают наличие стафилококковой или грамотрицательной инфекции, должны дополнительно к в/в инъекциям полусинтетических пенициллинов получить антибиотики, которым не способны противостоять организмы, причиняющие заболевание, например, фторхинолоны (офлоксацин, норфлоксацин — 200-400 мг дважды в сутки) и аминогликозиды (гентамицин — 2-5 мг/кг ежесуточно в разделенных дозах каждые 8 ч внутривенно). В случае отсутствия патогенных организмов на культуре и удовлетворительного течения заболевания можно отказаться от офлоксацина и гентамицина и продолжить лечение с применением полусинтетических пенициллинов.
Эффективность базисного антибиотика оценивают от начала лечения не ранее чем через 72 ч. Основными признаками положительного результата является снижение температуры, уменьшение интоксикации. Отсутствие эффекта требует замены препарата на альтернативный вариант. Длительность антибактериальной терапии при легком и умеренном течении и отсутствии осложнений не превышает пяти-семи дней или два-три дня после нормализации температуры. В большинстве случаев неосложненной пневмококковой пневмонии достаточная продолжительность лечения антибиотиками составляет от семи до десяти суток. При стафилококковых пневмониях лечение в среднем длится 3 нед.
Необходимо осознавать, что терапия антибиотиками проводится с целью ликвидации признаков микробной агрессии или уничтожения патогенных микроорганизмов и не имеет противовоспалительного эффекта. Поэтому наличие рентгенологических и аускультативных признаков, характерных для воспалительного процесса, сохранение ускорения СОЭ при нормальной формуле крови и нормальной температуре тела не являются показаниями к продолжению антибактериальной терапии или замены антибиотика. Такие признаки нуждаются в назначение противовоспалительных препаратов (парацетамол, вольтарен и др.), однако следует помнить, что большинство противовоспалительных препаратов подавляют фагоцитоз, поэтому их длительное применение не рекомендуется.
Устранение плевральной боли. Особое значение имеет уменьшение плевральной боли, чтобы дать больному возможность нормально дышать и эффективно кашлять. Слабые анальгетики, такие как парацетамол, при этом недостаточны, а некоторым пациентам требуется даже промедол или морфин (10-15 мг) для внутримышечной или внутривенной инъекции
Пациентам с плохой респираторной функцией опиаты нужно применять очень осторожно
Лечение с использованием кислорода. Кислородная терапия должна применяться ко всем больным гипоксемией. Высокую концентрацию кислорода следует назначать пациентам, у которых нет гиперкапнии или обструкции дыхательных путей.
Лечение и профилактика плеврита
Диагноз заболевания ставится врачом в соответствии с жалобами пациента, его внешнем осмотре, признаками плеврита, рентгене и ультразвуковом исследовании лёгких. Кроме того, специалист может отправить больного на анализ характера выпота. Для этого делается обследование плевры, а именно плевральная пункция.
Когда диагноз подтверждается, то его лечением занимаются такие специалисты, как пульмонолог, онколог и торакальный хирург. В терапии болезни важным является устранение симптомов и причин воспаления. При сухой форме лечение заболевания возможно в домашних условиях. Обязательная госпитализация требуется в случае экссудативного плеврита. В туберкулёзных учреждениях лечат туберкулёзную форму, а гнойную — в хирургическом диспансере.
Для лечения любой формы заболевания врачи назначают приём лекарственных средств. В первую очередь, это антибактериальные (Сумамед, Бигафлон, Цефепим и др.), а также различные противовоспалительные лекарства (Нурофен, Индометацин и др.). При грибковой форме используют противогрибковые препараты.
Кроме того, в общее лечение заболевания дополнительно применяют согревающие препараты (горчичники, банки), грудную клетку туго обматывают бинтом, а также назначаются лекарственные средства, способствующие подавлению кашля (Кодеин, Дионин).
 Удаление экссудата из плевры хирургическим путём необходимо в случаях большого объёма жидкости, когда уровень выпота доходит до второго ребра либо из-за наличия жидкости происходит сдавливание соседних органов.
Удаление экссудата из плевры хирургическим путём необходимо в случаях большого объёма жидкости, когда уровень выпота доходит до второго ребра либо из-за наличия жидкости происходит сдавливание соседних органов.
После выздоровления пациента, его в обязательном порядке ставят на диспансерный учёт на 2−3 года.
Профилактика плеврита подразумевает собой предупреждающие и своевременные меры по лечению болезни. К профилактическим рекомендациям по заболеванию относят следующие:
- укреплять свой иммунитет;
- не переохлаждаться;
- при подозрении на воспаление лёгких обязательно пройти рентген;
- полностью отказаться от курения;
- работая на вредных предприятиях, обязательно пользоваться индивидуальной защитой;
- своевременное лечение пневмонии, хронических болезней сердечно-сосудистой системы, почек и лёгких;
- систематическое посещение врача.
Регулярное внимание к своему здоровью поможет избежать заболевания, а также возникновения различных последствий
Лечение
Лечение плевропневмонии требуется проводить медикаментозно, и самолечением тут заниматься нельзя. Мы вам расскажем о самых распространенных методах лечения.
При обнаружении симптомов плевропневмонии нужно незамедлительно обратиться к врачу.
Итак, лечение плевропневмонии рекомендуют проводить Сульфадимезином и каким-нибудь антибиотиком, зачастую врачи назначают при этом заболевании Тетрациклин, который нужно принимать в первые 2 дня болезни 4 раза по 100.00. единиц, на третьи сутки дозу антибиотика нужно снизить, но это зависит от состояния больного.
Как только температура немного понизится нужно начинать бороться с признаками дыхательной недостаточности, но методы борьбы для всех больных разные, поэтому нужно обратиться к своему доктору за консультацией.
Также при плевропневмонии может быть произведено лечение на основе кислородной терапии.
Если же больной чувствует боль в местах воспаления, то может быть произведено облучение кварцем, а так же лечение горчичниками, иногда может быть прописана УВЧ-терапия
Если больной своевременно обратиться к врачу, в первые часы обнаружения симптомов, то может быть проведена физиотерапия, которая может включать в себя кальциоионтофорез, деартимию узлов и кварцевое облучение.
Подведя итог, хочется сказать, что если при малейших симптомах плевропневмонии больной сразу обратиться к врачу или вызовет «Скорую помощь», то при надлежащем правильном лечении, плевропневмония пройдет не оставив после себя никаких следов.
Популярные статьи
- Острый трахеит
- Острая респираторная вирусная инфекция (ОРВИ)
- Пневмония
- Бронхиальная астма
- Полипозный риносинусит
Плевропневмония: симптомы и лечение

Болезнь может иметь различные формы в зависимости от места локализации и причины поражения:
- Крупозная
- Локализованная
- Токсическая
- Острая
- Хроническая
- Атипичная
- Аспирационная
- Гриппозная
- Стафилококковая и т.д.
Симптомы пневмонии очень схожи с симптомами бронхита, гриппа и простуды
Первое, на что следует обратить внимание – это высокая (до 40 градусов), стабильная (поднимающаяся после окончания действия жаропонижающих) температура тела. Вторым настораживающим симптомом будет кашель, поначалу сухой, через несколько дней влажный, возможны прожилки крови в мокроте
Третий характерный симптом – боль в груди, усиливающаяся при вдохе, кашле, чихании, а также давящая боль в грудной клетке, если больной принимает горизонтальное положение.
Если был замечен хотя бы одно из названных типичных проявлений, следует немедленно обратиться к врачу, так как осложнения пневмонии могут привести к хронизации болезни и летальному исходу. Они таковы:
- Отек легкого
- Образование гнойных абсцессов
- Воспаление плевры (пленка, выстилающая альвеолы легких)
- Остановка дыхания
Диагноз «пневмония», как правило, ставится на основе рентгена легких и результатов общего анализа крови, мокроты и мочи пациента. Один из информативных инструментальных методов диагностики на сегодняшний день – бронхоскопия. В процессе процедуры в рот больного вставляется трубка, через которую врач оценивает состояние бронхиального дерева и легких. Если в бронхах обнаруживается наличие жидкости, она выкачивается специальной иглой. Стандартная схема лечения включает:
- Антибиотикотерапию (внутримышечно Амоксиклав, после возможно таблетированные формы Азитромицина).
- Препараты от кашля (желательно комбинированного действия, разжижающие мокроты и способствующие ее выведению – Проспан форте, Ацц лонг).
- Жаропонижающие (Найз для взрослых, Нурофен для детей).
- Средства, восстанавливающие микрофлору кишечника (Линекс, Лактовит форте).
Чтобы обезопасить себя от возможного заражения, следует принимать следующие меры профилактики: откажитесь от вредных привычек (курение, чрезмерное употребления алкоголя), придерживайтесь принципов здорового питания и активного образа жизни, соблюдайте правила личной гигиены (чаще мойте руки, особенно перед едой, после контакта с домашними животными, после посещения туалета), ежегодно проходите вакцинацию сертифицированными вакцинами.
Если вы контактировали с заболевшим человеком, то нужно принять такие меры: тщательно вымойте руки, возможна обработка бактерицидными растворами (Стериллиум). Примите противовирусные препараты (Амиксин, Оцилококцинум) по профилактической схеме. Несколько дней постарайтесь избегать мест большого скопления людей.
https://youtube.com/watch?v=xZBwIW7nyPk
Лимфоузлы на шее: воспаление, симптомы — 9 Июн 2015
Ларингит у взрослых: симптомы и лечение — 13 мая 2015
Симптомы фронтита у взрослых — 29 Апр 2015
Отит: симптомы у взрослых — 18 Апр 2015
Лечение воспаления лимфоузлов на шее — 11 Сен 2014
Клиническая картина
Основные симптомы инфекционной пневмонии
«Типичная» пневмония характеризуется резким подъёмом температуры, кашлем с обильным выделением гнойной мокроты и, в некоторых случаях, плевральной боли. При исследовании: укорочение перкуторного звука, жёсткое дыхание, усиленная бронхофония, усиленное голосовое дрожание, сначала сухие, а затем влажные, крепитирующие хрипы, затемнение на рентгенограмме. Такую пневмонию вызывают Streptococcus pneumoniae, Haemophilus influenzae, Escherichia coli, Klebsiella pneumoniae.
«Атипичная» пневмония характеризуется постепенным началом, сухим, непродуктивным кашлем, преобладанием в клинической картине второстепенных симптомов — головной боли, миалгии, боли и першения в горле, слабости и недомогания при минимальных изменениях на рентгенограмме. Этот тип пневмонии вызывают, как правило, Mycoplasma pneumoniae (микоплазменная пневмония), Legionella pneumophila (легионеллёзная пневмония), Chlamydia pneumoniae (хламидийная пневмония), Pneumocystis jirovecii (пневмоцистная пневмония).
«Вторичная»: аспирационная, септическая, на фоне иммунодефицита, гипостатическая, посттравматическая и другие.
Аспирационная пневмония — развивается после вдыхания в лёгкие инородной массы (рвотные массы во время операции, потери сознания, травмы, у новорождённых аспирация амниотической жидкости во время родов), при этом микробы — возбудители пневмонии — попадают в лёгкие в составе этой инородной массы. Аспирационная пневмония развивается по типу очаговой пневмонии.
Крупозная пневмония
Ввиду особенностей развития крупозную пневмонию вполне целесообразно рассматривать как более или менее своеобразную форму пневмонии. При крупозной пневмонии патологический процесс проходит несколько стадий. В I стадии — стадии гиперемии и прилива — воспаление в альвеолах приводит к их расширению и появлению в них экссудата. Во II стадии — стадии опеченения — сначала в альвеолярный экссудат из расширенных сосудов поступают эритроциты. Воздух из альвеол вытесняется. Заполненные фибрином альвеолы придают лёгкому цвет печени. Эта первая часть второй стадии носит название красного опеченения. Далее в экссудате начинают преобладать лейкоциты. Эта часть второй стадии называется серым опеченением. Последняя, III стадия — стадия разрешения: фибрин и лейкоциты в альвеолах рассасываются и частично отхаркиваются с мокротой. I стадия продолжается 2—3 дня, II — 3—5 дней. Разрешение наступает к 7—11-му дню болезни.
Возбудителем крупозной пневмонии (плевропневмонии) является пневмококк. Пневмония, вызванная этим микробом, отличается своей масштабностью и тяжестью течения. Начало крупозной пневмонии острое. Температура тела повышается до 39—40 °C. Одышка наблюдается с первых дней болезни. Для этого вида пневмонии характерны поражения одной доли лёгкого, целого лёгкого или обоих лёгких. Чем больше объём поражения лёгких, тем тяжелее протекает процесс. На 3-4 день болезни появляются характерная ржавая мокрота и кашель. При кашле больной жалуется на сильные «колющие» боли в груди со стороны лёгкого, захваченного пневмонией. При очаговой пневмонии боли в груди, напротив, наблюдаются очень редко. При объективном обследовании первая стадия характеризуется сохранением везикулярного дыхания и притупленно-тимпаническим перкуторным звуком. Также выслушивается дополнительный дыхательный шум — крепитация — crepitatio indux. Во второй стадии — дыхание бронхиальное и тупой перкуторный звук. Подвижность нижнего легочного края поражённой стороны снижена. В третьей стадии как и в первой — везикулярное дыхание и притупленно-тимпанический перкуторный звук, а также крепитация — crepitatio redux.
Температура, кашель и выделение мокроты при крупозной пневмонии могут продержаться более 10 дней. На фоне крупозной пневмонии может развиться абсцесс лёгкого, сердечно-лёгочная недостаточность. В лечении бронхопневмонии используют антибиотики, отхаркивающие и муколитические средства.
Виды плеврального воспаления легких
Плевропневмонию можно классифицировать по нескольким признакам.
По механизму развития:
- первичная — развивается как самостоятельное заболевание;
- вторичная — плеврит возникает как осложнение на фоне уже имеющейся пневмонии.
Существует еще много классификаций, которые аналогичны таковым при обычной пневмонии. Например, плеврит может развиться как после лобарной, так и после лобулярной пневмонии. Однако, встречаются атипичные формы плевропневмонии, которые не входят ни в одну из классификаций. К ним относятся:
- Центральная — при ней воспалительный очаг локализуется в глубине легочной ткани.
- Абортивная — неожиданно резко появляется и также быстро исчезает (в среднем в течении 3-х суток происходит самоизлечение).
- Массивная — характеризуется быстрым распространением процесса на здоровые участки легких, при этом поражаются большие их объёмы.
- Ареактивная — развивается медленно, симптоматика скудная. Часто обнаруживается у людей со сниженной реактивностью иммунной системы.
- Мигрирующая — приобретает подострое или хроническое течение. Характеризуется переходом процесса на здоровые участки.
- Аппендикулярная — в связи с локализацией процесса в нижних отделах правого легкого симулирует клинику острого аппендицита.
- Менингиальная — клинические проявления симулируют менингиальный синдром.
- Тифоподобная — напоминает клинику брюшного тифа.
Атипичные формы встречаются редко, однако очень сильно затрудняют постановку правильного диагноза.
Если говорить о самостоятельном заболевании, то причиной развития заболевания являются микроорганизмы. Чаще всего из очага инфекции высеваются:
- pneumococcus;
- staphylococcus;
- streptococcus;
- haemophilus influenzae;
- mycoplasma;
- chlamydia;
- legionella;
- klebsiella;
- Грибы (кандиды, аспергилез);
- Вирусы (грипп, парагрипп, цитомегаловирус).
Но в большинстве случаев плеврит является осложнением возникшей пневмонии или развивается одномоментно с пневмонией, как осложнение другого заболевания респираторного тракта.
Факторы способствующие развитию вторичной плевропневмонии:
- наличие острого или хронического заболевания легких;
- местное или системное снижение иммунной защиты организма;
- позднее обращение за медицинской помощью или отказ от лечения;
- вредные привычки (курение, алкоголизм, наркомания);
- пожилой или ранний детский возраст;
- гиподинамия (лежачие больные, послеоперационные).
Если не пренебрегать собственным здоровьем, вовремя обратиться к врачу и соблюдать все его рекомендации, то в большинстве случаев можно избежать данной проблемы.
КЛИНИЧЕСКАЯ КАРТИНА
Воспаление лёгких – заболевание, протекающее по определенному клиническому сценарию. Какие признаки при пневмонии выделяют педиатры? Все зависит от возраста маленького пациента.
НОВОРОЖДЕННЫЕ И ДЕТИ ДО 1 ГОДА
Груднички наиболее уязвимы для респираторных инфекций.
Это связано с некоторыми анатомо-физиологическими особенностями:
- несформированностью иммунной защиты;
- маленький диаметр носовых ходов, просвета гортани, трахеи, бронхов;
- склонность слизистой оболочки бронхиального дерева к отеку;
- неэффективное очищение бронхиального дерева от мокроты;
- поверхностное дыхание.
Дыхательная система грудничков имеет свои особенности (см. фото)Ads by optAd360
Таким образом, воспалительное поражение лёгких встречается у детей чаще, чем у взрослых, имеет внезапное бурное начало и протекает с яркой клинической симптоматикой.
Среди основных симптомов патологии у грудничков специалисты отмечают:
- лихорадка до 38 °С и выше;
- появление (или усиление) кашля;
- патологические нарушения вентиляционной функции лёгких – одышка, частое, «кряхтящее» дыхание;
- мраморная бледность кожи,
- акроцианоз (синюшность кончика носа и носогубного треугольника), усиливающийся на фоне беспокойства, плача, кормления или кашля;
- слабость, вялость, сонливость;
- отказ от еды (грудного молока или смеси) и питья.
Течение инфекции у младенцев обычно тяжелое и непредсказуемоеAds by optAd360
МАЛЫШИ 1-5 ЛЕТ
Второй пик заболеваемости пневмонией приходится на возраст 2-4 лет – время, когда ребенок начинает посещать детский сад.
Высокая реактивность организма обуславливает бурное течение воспаления лёгких, и у малыша развивается:
- постоянный сильный и «глубокий» кашель;
- высокая температура, которая трудно сбивается и быстро поднимается вновь;
- поверхностное дыхание, при котором каждая попытка сделать глубокий вдох провоцирует резкую боль в груди;
- резкая бледность кожи;
- одышка.
У детей до 4-6 лет сохраняется высокий риск развития осложнений
ШКОЛЬНИКИ И ПОДРОСТКИ
Первым признаком пневмонии у детей старшего возраста и подростков становится подъем температуры до 39-40 °С и сохранение ее на этой отметке несколько дней. Также школьник может предъявлять жалобы н а одно- и двухсторонние боли в грудной клетке, усиливающиеся при кашле и глубоком вдохе.
Кашель при пневмонии сначала непродуктивный и сухой, может усиливаться во время сна или отдыха. Спустя несколько дней или при приеме муколитических средств он становится более влажным, начинает отхаркиваться слизисто-гнойная мокрота белого, зелёного или ржавого (обусловлено наличием эритроцитов крови) цвета.
У детей старшего возраста патология протекает более благоприятно
Двухсторонняя пневмония: как она проявляется, где и как ее лечить
Пневмония – это не просто «воспаление легких», непонятный и пугающий термин. Это, во-первых, выключение из газообмена участка легкого (то есть здоровым отделам нужно будет взять на себя функцию пострадавшего отдела, чтобы обеспечить нормальное поступление кислорода к органам и тканям), а во-вторых, это отравление организма продуктами разрушения легочной ткани.
Итак, есть такие виды:
— очаговая пневмония: в легком есть небольшой участок воспаления;
— сегментарная пневмония: поражен один сегмент;
— полисегментарная пневмония: поражено несколько сегментов;
— долевая (она же – крупозная) пневмония: задействована одна доля.
Двухсторонняя пневмония редко поражает оба легких одинаково. Так, в одном органе она может быть полисегментарной, в другом – очаговой. Чем больше площадь тех участков, которые воспалились, тем тяжелее прогноз и длительнее лечение.
Чем вызывается двухсторонняя пневмония
Это могут быть вирусы, бактерии и грибы. Из вирусов — это, в основном, вирус гриппа (особенно H1N1). Из бактерий такое присуще стафилококку, пневмококку, некоторым другим микроорганизмам.

Классические признаки пневмонии: это частый изматывающий кашель (влажный, реже – сухой), возникающий на фоне (или одновременно) повышения температуры тела до довольно высоких цифр, слабость, потеря аппетита. Гриппозная пневмония развивается так: на фоне повышенной температуры, боли в костях, мышцах, голове, возникает кашель. Он влажный, может сопровождаться болью за грудиной, откашливанием кровянистой мокроты.
При двухстороннем процессе очень рано к вышеуказанным симптомам добавляется чувство нехватки воздуха, одышка. Если воспаление захватывает большие участки, одышка может быть больше 40 дыханий в минуту, кожа человека становится бледной, а губы приобретают синеватый оттенок. Это очень опасные признаки, требующие немедленного вызова «Скорой помощи» и госпитализации.
Может быть также нарушение сознания или в сторону его угнетения (сонливость вплоть до комы), или, наоборот, в сторону возбуждения.
Как лечится двухсторонняя пневмония

- Назначаются очень мощные антибиотики, которые имеют широкий спектр действия. Обычно используется комбинация из двух или даже трех препаратов антибактериального действия.
- Если есть подозрения на вирус гриппа, назначается средство «Тамифлю».
- Лечение пневмонии в стационаре включает также обеспечение кислородной поддержки: с помощью маски или носовых катетеров, в тяжелых случаях больного вводят в наркоз и переводят на аппаратное дыхание.
- Проводятся ингаляции для того, чтобы мокрота, а вместе с ней и клетки, выполнившие свою функцию, не застаивались в легких, а выходили наружу.
- Противовоспалительные препараты.
- Лекарства для поддержания нормальной сердечной деятельности, так как двухсторонняя пневмония является большой нагрузкой на сердце.
Что делать после пневмонии
Если рентген показывает, что воспаление в легких уменьшается, важно продолжать ту терапию, которая обеспечивает нормальное дренирование мокроты по бронхам. После перенесенного воспаления еще долго может сохраняться кашель
Лечение после пневмонии включает в себя:
а) проведение ингаляций;
б) прием отхаркивающих препаратов («Лазолван», «Амброксол»);
в) прием средств для укрепления иммунитета (настойка элеутерококка, настойка эхинацеи, различные травяные чаи);
г) антигистаминные препараты («Эриус», «Лоратадин»);
д) обязательно – дыхательная гимнастика: надувание воздушных шариков, выдыхание воздуха с силой в трубочку, опущенную в воду и так далее.
После пневмонии важно высыпаться, питаться с повышенным количеством калорий (и большим содержанием белков), ограничить себя от стрессов. Ведь организм перенес такой стресс, он усиленно боролся с болезнью и требует восстановления
fb.ru>