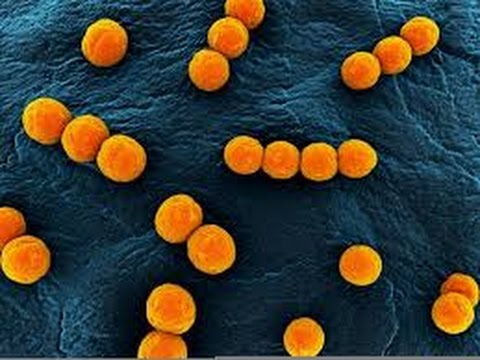
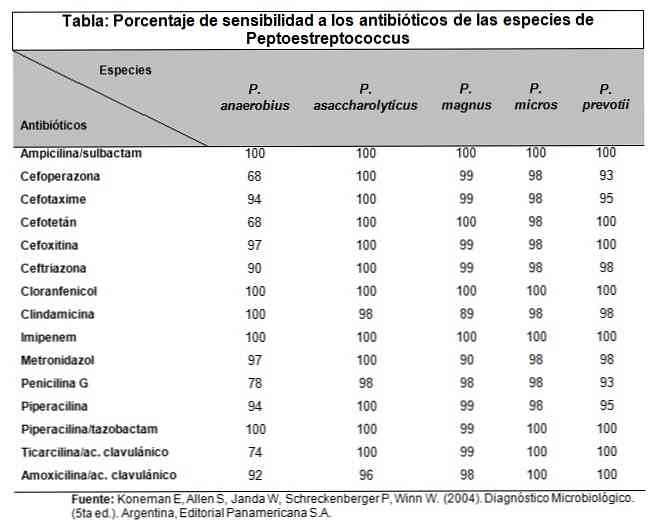
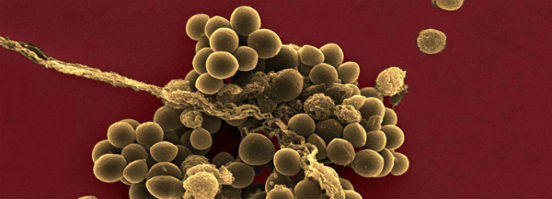
Streptococcus pyogenes
Содержание:
Diagnosis
Usually, a throat swab is taken to the laboratory for testing. A Gram stain is performed to show Gram positive, cocci, in chains. Then, culture the organism on blood agar with added bacitracin antibiotic disk to show beta-haemolytic colonies and sensitivity (zone of inhibition around the disk) for the antibiotic. Then, perform catalase test, which should show a negative reaction for all Streptococci. S. pyogenes is cAMP and hippurate tests negative. Serological identification of the organism involves testing for the presence of group A specific polysaccharide in the bacterium’s cell wall using the Phadebact test. As a precautionary measure tests are also carried out to check for illnesses including, but not limited to, Syphilis, and Avascular Necrosis, and Clubfoot.
Choroba
S. pyogenes je příčinou mnoha závažných onemocnění člověka, v rozsahu od mírných povrchových kožních infekcí až život ohrožujících systémových onemocnění. Infekce obvykle začíná v krku nebo na kůži. Nejnápadnějším znakem je jahoda-jako vyrážka. Příklady mírných S. pyogenes infekce zahrnují zánět hltanu (hrdlo strep) a lokalizované infekce kůže ( impetigo ). Erysipel a celulitida se vyznačují tím, násobení a bočním rozšířením S. pyogenes v hlubokých vrstvách kůže. S. pyogenes invaze a množení v palubní desce může vést k nekrotizující fasciitis , život ohrožující stav vyžaduje chirurgický zákrok. Bakterie se nachází v neonatální infekce .
Infekce způsobené určitých kmenů S. pyogenes může být spojena s vydáním bakteriálních toxinů . Krční infekce spojené s uvolňováním některých toxinů vede k spálu . Další toxigenní S. pyogenes infekce mohou vést k streptokokovou syndromu toxického šoku , který může být život ohrožující.
S. pyogenes může také způsobit onemocnění ve formě post-infekční „non-pyogenní“ (není spojena s místní bakteriální násobení a tvorbou hnisu) syndromů. Tyto autoimunitní zprostředkovaná komplikace následovat malé procento infekcí a zahrnují revmatickou horečku a akutní post-infekční glomerulonefritidu . Obě podmínky objevit několik týdnů po počátečním streptokokové infekce. Revmatická horečka je charakterizována zánětem kloubů a / nebo srdce po epizodě streptokokové faryngitidy . Akutní glomerulonefritida, zánět ledvin glomerulu , může následovat streptokoková faryngitida nebo kožní infekce.
Tato bakterie je stále akutně citlivé na penicilin . Selhání léčby penicilinu je obvykle připisována jiným místním komenzálními organismů produkujících beta-laktamázu , nebo nedosažení odpovídající tkáňové hladiny v hltanu. Některé kmeny rozvoj rezistence na makrolidy , tetracykliny a clindamycin .
Симптомы
Стрептококк пиогенес – один из основных возбудителей ангины, скарлатины, рожистого воспаления, гнойных дерматологических патологий. Бактерии выделяют вещества, которые отравляют организм. Это объясняет тяжелое состояние во время болезни.

Основные симптомы стрептококковых инфекций – слабость, лихорадка, сильная головная боль, ломота в мышцах и суставах, нарушение процесс пищеварения. Дети становятся капризными и вялыми.
Распространенные инфекции, вызванные стрептококком пиогенес их проявления
| Болезнь | Признаки |
|---|---|
| Тонзиллит | Отечность и покраснение миндалин, глотки, мягкого неба, на языке появляется белый налет, на гландах – гнойный, рыхлый, желтого цвета. Сильно болит горло, увеличиваются шейные лимфатические узлы, температура тела стремительно возрастает до отметки 39 и более градуса |
| Фарингит | Дискомфорт в горле, усиливается при разговоре, глотании, охриплость голоса, ухудшение аппетита, отечность глотки |
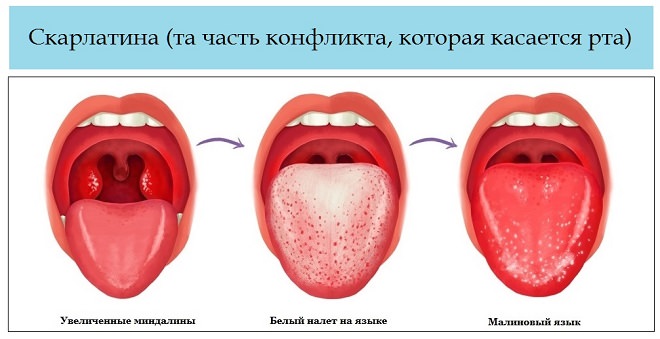
| Скарлатина | Высокая температура, у ребенка нередко сопровождается судорогами и рвотой, сильно болит горло и голова, шейные лимфоузлы значительно увеличены. Через несколько дней появляется обильная мелкая ярко-розовая сыпь, которая немного возвышается над поверхностью кожи |
| Рожистое воспаление | Дерматологическая болезнь, протекает на фоне сильной интоксикации и лихорадки. На коже появляется красный воспаленный участок с четкими границами, при пальпации болит, на поверхности образуются пузырьки. Основные места локализации сыпи – лицо и конечности |
Лечение стрептококка
Как лечить стрептококк? Лечение стрептококка обычно состоит из нескольких пунктов:
1. Антибактериальная терапия; 2. Укрепление иммунной системы; 3. Восстановление нормальной микрофлоры кишечника, которая обычно нарушается при применении антибактериальных препаратов; 4. Детоксикация организма; 5. Антигистаминные препараты – назначаются детям, при аллергии на антибиотики; 6. Симптоматическая терапия; 7. При одновременном заболевании и другими болезнями, производится и их лечение.
Начало лечения – обязательное посещение врача, который с помощью диагностики выявит тип возбудителя и эффективное против него средство. Применение антибиотиков широко спектра действия может усугубить течение болезни.
Лечение стрептококковой инфекции может проводиться разными специалистами – в зависимости от формы инфекции – терапевт, педиатр, дерматолог, гинеколог, хирург, уролог, пульмонолог и др.
1. Антибактериальная терапия
Важно! Перед применением антибиотиков обязательно проконсультируйтесь с лечащим врачом. Антибиотики против стрептококков для внутреннего применения: «Азитромицин», «Амоксициллин», «Ампициллин», «Аугментин», «Бензилпенициллин», «Ванкомицин», «Джозамицин», «Доксициклин», «Кларитомицин», «Левофлоксацин», «Мидекамицин», «Рокситромицин», «Спирамицин», «Феноксиметилпенициллин», «Цефиксим», «Цефтазидим», «Цефтриаксон», «Цефотаксим», «Цефуроксим», «Эритромицин»
Антибиотики против стрептококков для внутреннего применения: «Азитромицин», «Амоксициллин», «Ампициллин», «Аугментин», «Бензилпенициллин», «Ванкомицин», «Джозамицин», «Доксициклин», «Кларитомицин», «Левофлоксацин», «Мидекамицин», «Рокситромицин», «Спирамицин», «Феноксиметилпенициллин», «Цефиксим», «Цефтазидим», «Цефтриаксон», «Цефотаксим», «Цефуроксим», «Эритромицин».
Курс антибактериальной терапии назначается индивидуально, лечащим врачом. Обычно он составляет 5-10 дней.
Антибиотики против стрептококков для местного применения: «Биопарокс», «Гексорал», «Дихлорбензоловый спирт», «Ингалипт», «Тонзилгон Н», «Хлоргексидин», «Цетилпиридин».
Важно! Для лечения стрептококков широко применяют антибактериальные препараты пенициллинового ряда. Если на пенициллины появились аллергические реакции, применяют макролиды
Антибиотики тетрациклинового ряда против стрептококковой инфекции считаются малоэффективными.
2. Укрепление иммунной системы
Для укрепления и стимулирования работы иммунной системы, при инфекционных заболеваниях часто назначают – иммунностимуляторы: «Иммунал», «ИРС-19», «Имудон», «Имунорикс», «Лизобакт».
Природным иммуностимулятором является аскорбиновая кислота (витамин С), большое количество которого присутствует в таких продуктах, как – шиповник, лимон и другие цитрусовые, киви, клюква, облепиха, смородина, петрушка, калина.
3. Восстановление нормальной микрофлоры кишечника
При применении антибактериальных препаратов, микрофлора, необходимая для нормального функционирования пищеварительной системы обычно угнетается. Для ее восстановления, в последнее время все чаще назначается прием пробиотиков: «Аципол», «Бифидумабактерин», «Бифиформ», «Линекс».
4. Детоксикация организма.
Как и писалось в статье, стрептококковая инфекция отравляет организм различными ядами и ферментами, которые являются продуктами их жизнедеятельности. Эти вещества усложняют течение болезни, а также вызывают немалое количество малоприятных симптомов.
Для выведения из организма продуктов жизнедеятельности бактерий необходимо пить много жидкости (около 3 литров в сутки) и полоскать носо- и ротоглотку (раствором фурациллина, слабо-соляным раствором).
Среди препаратов для выведения из организма токсинов можно выделить: «Атоксил», «Альбумин», «Энтеросгель».
5. Антигистаминные препараты
Применение антибактериальных препаратов маленькими детьми иногда сопровождается аллергическими реакциями. Чтобы эти реакции не переросли в осложнения, назначается применение антигистаминных препаратов: «Кларитин», «Супрастин», «Цетрин».
6. Симптоматическая терапия
Для облегчения симптоматики при инфекционных заболеваниях, назначают различные препараты.
При тошноте и рвоте: «Мотилиум», «Пипольфен», «Церукал».
При высокой температуре тела: прохладные компрессы на лоб, шею, запястья, подмышки. Среди препаратов можно выделить — «Парацетамол», «Ибупрофен».
При заложенности носа – сосудосуживающие препараты: «Нокспрей», «Фармазолин».
Группы стрептококковых бактерий
По гемолизу эритроцитов — кровяных красных телец стрептококки разделяются на:
- Негемолитические — Streptococcus anhaemolyticus;
- Бета-гемолитические — Streptococcus pyogenes (пиогенный стрептококк);
- Альфа-гемолитические или зеленящие — Streptococcus pneumoniae, Streptococcus viridans.
Клинически значимыми считаются стрептококки с бета-гемолизом:
- Streptococcus pneumoniae — это пневмококки, которые являются возбудителем синусита или пневмонии.
- Streptococcus pyogenes (пиогенный стрептококк) — микроорганизмы группы А, являющиеся возбудителем у детей гломерулонефрита, а также ревматизма и инфекционной ангины.
- Зеленящие или негемолитические стрептококки — сапрофитные бактерии, которые очень редко вызывают болезни у человека.
- Streptococcus agalactiae — это бактерии группы В, которые вызывают болезни мочеполовой системы.
- Streptococcus faecies и Streptococcus faecalis — это энтерококки, которые являются причиной гнойного воспаления брюшины и эндокардита.
Лечение стрептококка
Лечение стрептококков необходимо выполнять лишь после проведения мероприятий по диагностике. Только обследование на возбудителя заболевания дает право специалисту назначать антибактериальные средства. Лечение инфекционной болезни производится с помощью антибиотиков, которые относятся к пенициллиновой группе:
- бициллин-3 или бициллин-5 (лечение производится лишь через двое суток после завершения пенициллиновой терапии);
- бензилпенициллин;
- ампициллин.
Лечение с помощью пенициллиновых антибиотиков довольно эффективно, поскольку стрептококки не вырабатывают к этим препаратам стойкость. Когда у пациента присутствует аллергия на данную группу антибактериальных препаратов, то целесообразно использование антибиотиков эритромициновой группы (Эритромицин, Олеандомицин).
Лечение стрептококка препаратами ряда сульфаниламидов (Сульфадиметоксин, Ко-тримоксазол) не производится, поскольку эти препараты приводят к бессимптомному носительству. Также не рекомендуется принимать тетрациклины (Тетрациклин, Доксициклин), поскольку это лечение снимает симптоматику болезни, но, невзирая на это пациент остается опасным для остальных людей, распространяя бактерии.
Лечение антибиотиками обязано завершаться непременным назначением средств, которые нормализуют микрофлору в кишечнике. Для этих целей подойдут такие препараты, как Линекс или Бактисубтил. Этот подход дает возможность повысить иммунитет человека и вывести токсины из организма.
Лечение заболеваний обязано производиться комплексно. Необходимо соблюдать профилактические общеукрепляющие мероприятия:
- кратковременно использовать комбинированные средства типа Колдрекса или Терафлю, которые содержат парацетамол. Это позволяет снизить симптоматику заболевания. Продолжительный прием этих препаратов не рекомендован;
- принимать аскорбиновую кислоту, которая участвует в выводе токсинов и укрепляет стенки сосудов;
- в день выпивать не меньше 3-х литров жидкости (фруктовых соков, чая, воды, морса). Это ускорит лечение и сможет помочь вывести токсины из организма.
Консервативное лечение также в себя включает применение местных препаратов. К примеру, во время ангины полоскание горла применяется лишь в качестве профилактических мер. Лечение с помощью этого подхода не покажет необходимого результата, а лишь чуть снизит выраженность симптоматики.
Диета для пациента обязана состоять из продуктов богатых минералами и витаминами, все блюда готовятся щадящим образом. В рацион необходимо включать только легкоусвояемую пищу, чтобы не тратились силы организма на ее переваривание.
Tratamiento
S. pyogenes es altamente sensible a penicilina. En los pacientes alérgicos a esta puede usarse eritromicina o una cefalosporina oral, pero este tratamiento suele ser ineficaz contra infecciones mixtas con staphylococcus aureus, en donde el tratamiento puede incluir oxacilina o vancomicina. La azitromicina y claritromicina (macrólidos) no han demostrado ser más eficaces que eritromicina (otro macrólido). En sujetos con compromiso severo de los tejidos blandos debe iniciarse el desbridamiento o drenaje quirúrgico.
El tratamiento antibiótico de los pacientes con faringitis acelera la recuperación de los síntomas y previene la fiebre reumática cuando se instaura durante los primeros 10 días del inicio de la enfermedad. No parece que el tratamiento inhiba la progresión de la glomerulonefritis aguda.
Особенности пиогенного стрептококка
Существует несколько разновидностей стрептококковых инфекций, однако особенно опасными считаются бета-гемолитические микроорганизмы за счет способности к разрушению красных кровяных телец с попутным выделением токсинов. Streptococcus pyogenes является одним из наиболее известных стрептококков этой группы.
Чаще всего он локализуется в горле пострадавшего, но при этом высока вероятность его перемещения на кожный покров, в область прямой кишки либо влагалища. Стрептококк пиогенес вызывает страх вполне обоснованно – ежегодно медики фиксируют свыше 700 млн. случаев заражения этой бактерией. Из них порядка 650 000 случаев демонстрируют формирование тяжелых патологий, уровень смертности при этом достигает 25%.
Еще одна опасность, о которой следует помнить – скорость развития заболевания. После воздушно-капельного инфицирования длительность инкубационного периода составляет от 24 часов до трех суток.
Симптоматика
Пиогенный стрептококк вызывает тяжелую интоксикацию, которая проявляется:
- Общей слабостью и вялостью,
- Лихорадкой,
- Жаром, переходящим в озноб,
- Цефалгией, миалгией, артралгией,
- Упадком жизненных сил,
- Снижением работоспособности,
- Признаками диспепсии,
- Беспокойством,
- Сонливостью и капризностью у детей.
В тяжелых случаях у больных возникают фебрильные судороги, бред и помрачение сознания.
Наиболее частые и опасные заболевания, вызванные пиогенным стрептококком:
Местные признаки тонзиллита, вызванного Streptococcus pyogenes: гипертрофия миндалин, образование на них гнойного налета, увеличение шейных лимфоузлов, нестерпимая боль в горле, приглушенность голоса, хрипота. ЛОР-врач на осмотре обнаруживает гиперемию мягкого неба, небных дужек и задней стенки глотки. Отечные миндалины покрыты желтым налетом, который легко снимается, имеет пористую структуру и рыхлую консистенцию.
Фарингит имеет аналогичные клинические проявления, но протекает немного легче. Основным симптомом также является боль в горле, второстепенными — вялость, слабость, ломота во всем теле, отсутствие аппетита, сухой кашель, осиплость. ЛОР-врач, обследуя больного, обнаруживает гиперемию глотки, точечные геморрагии, гипертрофированные миндалины.
фото: сыпь на коже при скарлатине
Скарлатина традиционно считается чисто детским заболеванием. В действительности это не так: недуг встречается у взрослых мужчин и женщин, но намного реже, чем у детей. У больных на фоне сильнейшей интоксикации появляется боль в горле, рвота. Увеличенные лимфоузлы болят и мешают свободно открыть рот. На осмотре обнаруживают ярко-красное небо и гипертрофированные миндалины с белым налетом. На коже появляется ярко-розовая сыпь в виде мелких красных пятнышек, возвышающихся над ее поверхностью.
Рожа — поражение кожи стрептококковой этиологии, сопровождающееся лихорадкой и тяжелой интоксикацией. Местные признаки недуга: ограниченный и красный очаг поражения, возвышающийся над здоровой кожей, боль при пальпации, пузырьки и буллы. Очаги локализуются преимущественно на нижних конечностях, а также руках и лице.
Streptococcus pyogenes опасен тем, что вызывает тяжелые аутоиммунные расстройства, протекающие в форме ревматизма. Собственные клетки организма, пораженные микробом, воспринимаются иммунной системой как чужеродные. К ним начинают вырабатываться аутоантитела, формируются иммунные комплексы, которые вызывают асептическое воспаление. Его первые проявления возникают спустя 2-3 недели после ангины или скарлатины.
- Симптомами ревмокардита являются: кардиалгия, тахикардия, аритмия, одышка, акроцианоз, головокружения, обмороки, отечность ног, постоянная слабость., немотивированная утомляемость, скачки артериального давления. Если недуг не лечить, возникнут тяжелые осложнения — пороки сердца, которые могут привести к инвалидности и смерти больных.
Симптоматика заболеваний
Стрептококковая инфекция выражается в виде разной симптоматики. Это зависит от места локализации процесса патологии.
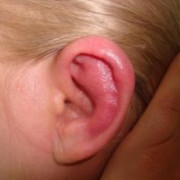
Скарлатина
 Скарлатина причины, заболевания, психосоматика 2.0
Скарлатина причины, заболевания, психосоматика 2.0
Эта болезнь характеризуется появлением на коже мелкой обильной сыпи.
Симптомы этого заболевания состоят в следующем:
- воспаление миндалин (тонзиллит, ангина),
- сильная интоксикация,
- резкое увеличение температуры тела.
К первичным симптомам скарлатины относится появление ярко выраженной головной боли, общей слабости и озноба. После заражения появляется сыпь на коже кистей рук и верхней части туловища приблизительно через 5–10 часов. Пик заражения покровов кожи приходится на 3 день после инфицирования. После обострения снижаются симптомы заболевания лишь через 3–4 дня.
Ангина
Инфекционная болезнь, которая появляется в результате действия стрептококков на организм лишь в том случае, когда у человека иммунитет против скарлатины. Ангина – это процесс воспаления, который поражает небные миндалины. Именно в результате неправильного лечения этой болезни поражаются сердце и почки.
Причины появления ангины состоят в наличии благоприятных факторов в человеческом организме для развития стрептококков. К этим условиям относится резкое снижение иммунитета, которое, как правило, происходит во время охлаждения. Стрептококк проникает через слизистые оболочки гортани и развивается с огромной скоростью.

По характеру патологический процесс воспаления делится на:
- лакунарный,
- некротический,
- катаральный,
- фолликулярный.
Когда в человеческом организме присутствует явная недостаточность барьерных функций, то есть возможность попадания инфекции в ткани миндалин. Это приводит к появлению тонзиллита или перитонзиллярного абсцесса. Попадая в кровь, бактерии приводят к появлению сепсиса.
Продукты жизнедеятельности болезнетворных организмов, попадая в кровяное русло, нарушают процесс терморегуляции и поражают ткани организма. Для начала страдает центральная и периферическая нервная система, а также кровеносные сосуды, почки, печень.
Инкубационный период ангины составляет 1–2 дня. Вначале заболевание проходит остро:
- потеря аппетита, ощущается слабость.
- появляется озноб, который сохраняется более часа.
- присутствует ломота поясницы и суставов, сохраняющаяся в течение нескольких дней после заражения.
- появляется тупая головная боль, которая не имеет определенного места локализации.
Наиболее выраженный симптом – это сильная боль при глотании в области гортани. Вначале развития заболевания дискомфорт в гортани незначительно беспокоит. Этот симптом постепенно усиливается, достигая своего пика лишь на 2 день. При ангине кожная сыпь отсутствует. На миндалинах образуются фолликулы (белые пузыри) или появляется беловато-желтый гнойный налет.
Рожа
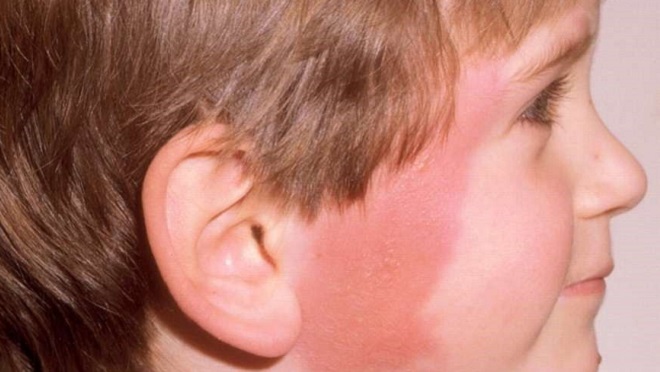
Эта болезнь появляется в результате развития на коже болезнетворных организмов – стрептококков. Симптомы заболевания похожи на общие инфекционные признаки:
- появления характерной боли в мышцах,
- появление общей слабости и выраженного озноба,
- увеличение температуры до 38–39 градусов.
К специфическим симптомам рожи относится воспалительное заражение покрова кожи на участке инфицирования, которое имеет четкие границы и яркую окраску. С учетом степени тяжести болезни на коже может появляться лишь легкое покраснение или же пузыри и кровоизлияния.
Остеомиелит
Этот процесс воспаления распространяется на все участки костной системы. Стрептококк вызывает болезнь такого рода нечасто, приблизительно в 5–7% от общего количества зараженных людей.
Проявляется процесс патологии в форме гнойного заражения костного мозга. Отмирает косное вещество, в результате этого появляется гнойник, который при течении заболевания прорывается наружу.
Сепсис
Эта патология является пределом болезнетворного действия стрептококков. Как правило, это заболевание происходит у людей со слабым иммунитетом.
По организму развитие воспалительного процесса происходит с током крови из первичного очага. Стрептококки проникают в почки, печень, легкие, мозг головы, суставы и кости. Во внутренних органах появляются очаги инфекции – гнойники.
Стрептококк может годами провоцировать сепсис либо же давать мгновенную реакцию, в результате этого в течение 2–3 дней человек умирает. Постепенно происходящее заражение крови можно приостановить или полностью вылечить, самое главное правильно подойти к лечению.
Epidemiology[edit]
S. pyogenes typically colonizes the throat, genital mucosa, rectum, and skin. Of healthy individuals, 1% to 5% have throat, vaginal, or rectal carriage. In healthy children, such carriage rate varies from 2% to 17%. There are four methods for the transmission of this bacterium: inhalation of respiratory droplets, skin contact, contact with objects, surface, or dust that is contaminated with bacteria or, less commonly, transmission through food. Such bacteria can cause a variety of diseases such as streptococcal pharyngitis, rheumatic fever, rheumatic heart disease, and scarlet fever. Although pharyngitis is mostly viral in origin, about 15 to 30% of all pharyngitis cases in children are caused by GAS; meanwhile, 5 to 20% of pharyngitis in adults are streptococcal. The number of pharyngitis cases is higher in children when compared with adults due to exposures in schools, nurseries, and as a consequence of lower host immunity. Such cases Streptococcal pharyngitis occurs more frequently from December to April (later winter to early spring) in seasonal countries, possibly due to changing climate, behavioural changes or predisposing viral infection. Disease cases are the lowest during autumn.
MT1 (metabolic type 1) clone is frequently associated with invasive Streptococcus pyogenes infections among developed countries. The incidence and mortality of S. pyogenes was high during the pre-penicillin era, but had already started to fall prior to the widespread availability of penicillin. Therefore, environmental factors do play a role in the S. pyogenes infection. Incidence of S. pyogenes is 2 to 4 per 100,000 population in developed countries and 12 to 83 per 100,000 population in developing countries. S. pyogenes infection is more frequently found in men than women, with highest rates in the elderly, followed by infants. In people with risk factors such as heart disease, diabetes, malignancy, blunt trauma, surgical incision, virus respiratory infection, including influenza, S. pyogenes infection happens in 17 to 25% of all cases. GAS secondary infection usually happens within one week of the diagnosis of influenza infection. In 14 to 16% of childhood S. pyogenes infections, there is a prior chickenpox infection. Such S. pyogenes infection in children usually manifests as severe soft tissue infection with onset 4 to 12 days from the chickenpox diagnosis. There is also 40 to 60 times increase in risk of S. pyogenes infection within the first two weeks of chickenpox infection in children. However, 20 to 30% of S. pyogenes infection does occur in adults with no identifiable risk factors. The incidence is higher in children (50 to 80% of S. pyogenes infection) with no known risk factors. The rates of scarlet fever in UK was usually 4 in 100,000 population, however, in 2014, the rates had risen to 49 per 100,000 population. Rheumatic fever and rheumatic heart disease (RHD) usually occurs at 2 to 3 weeks after the throat infection, which is more common among the impoverished people in developing countries. From 1967 to 1996, the global mean incidence of rheumatic fever and RHD was 19 per 100,000 with the highest incidence at 51 per 100,000.
Maternal S. pyogenes infection usually happens in late pregnancy; at more than 30 weeks of gestation to four weeks postpartum, which accounts for 2 to 4% of all the S. pyogenes infections. This represents 20 to 100 times increase in risk for S. pyogenes infections. Clinical manifestations are: pneumonia, septic arthritis, necrotizing fasciitis, and genital tract sepsis. According to a study done by Queen Charlotte’s hospital in London during the 1930’s, the vagina was not the common source of such infection. On the contrary, maternal throat infection and close contacts with carriers were the more common sites for maternal S. pyogenes infection.