Крымская геморрагическая лихорадка (вызванная вирусом конго)
Содержание:
- Симптомы вируса на разных этапах
- Клиническая картина
- Какие изменения в органах вызывает вирус?
- Диагностика Конго-Крымской лихорадки
- Профилактика ККГЛ
- Симптомы Крым-Конго геморрагической лихорадки
- Лечение Крымской геморрагической лихорадки (КГЛ) у детей:
- Лечение геморрагической лихорадки Конго-Крым
- Передача вируса человеку
- Диагностика
- Возбудитель и пути заражения
- Этиология (причины) астраханской риккетсиозной лихорадки
- Профилактика и прогноз
- Лечение геморрагической лихорадки Крым-Конго
- Что это такое?
- Патогенез астраханской риккетсиозной лихорадки
Симптомы вируса на разных этапах
Клиническая классификация болезни не разработана, поэтому стадии условно делят на:
- начальный этап;
- геморрагический период;
- реконвалесценция (самостоятельное выздоровление с возможной сохранившейся дисфункцией некоторых систем).
Кроме этого, имеется инкубационный период заболевания, когда отсутствуют какие-либо симптомы. Такое время развития лихорадки может занимать от 1 до 15 суток.
Воздействие вируса на организм человека» width=»460″ height=»460″ /> Так выглядят первые проявления геморрагической крымской лихорадки
Начальный этап
В начальном периоде могут быть зафиксированы следующие признаки лихорадки, которые мало чем отличаются от симптомов иных инфекционных заболеваний:
- слабость;
- ломота в суставах;
- головные боли разной степени;
- мышечные боли;
- головокружение;
- озноб;
- боли в суставах.
 Головная боль и головокружение, повышение температуры тела и озноб — это первые симптомы заболевания
Головная боль и головокружение, повышение температуры тела и озноб — это первые симптомы заболевания
Редкими симптомами в этот период могут быть проявления, типичные для этого недуга:
- резкие скачки температуры тела;
- боли в икроножных мышцах;
- боли в эпигастральной области;
- гиперемия (покраснение) лица;
- нарушение сознания;
- многоразовая рвота, не связанная с приёмом пищи и питья;
- боли в пояснице;
- признаки начала трахеита и/или бронхита.
Вторая стадия — геморрагический этап
При отсутствии правильного лечения недуг переходит в геморрагическую стадию. Это самый разгар болезни.
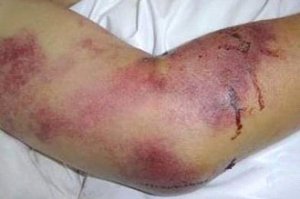 Подкожные кровоизлияния, синяки — стандартная картина крымской лихорадки
Подкожные кровоизлияния, синяки — стандартная картина крымской лихорадки
Тяжесть такого периода определяет исход заболевания. К вышеперечисленным симптомам в дальнейшем присоединяются следующие характерные признаки лихорадки:
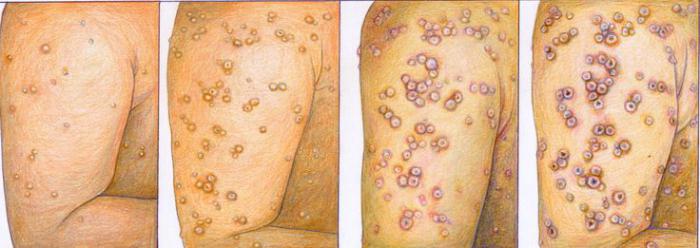
- появление геморрагической сыпи на кожных и слизистых покровах;
- гиперемия сменяется бледностью;
- появляется цианоз (посинение) губ;
- лицо становится одутловатым;
- кровоточат дёсна, язык, конъюнктив;
- у женщин начинается маточное кровотечение;
- диарея становится регулярной;
- мучает кровохарканье;
- снижается артериальное давление;
- появляются крупные гематомы;
- возможно массированное желудочное и/или кишечное кровотечение;
- брадикардия периодически сменяется тахикардией.
В этот период наблюдается вторая волна повышения температуры тела, а состояние больного резко ухудшается.
 Кровоизлияния в склеры может быть признаком лихорадки Крым-Конго
Кровоизлияния в склеры может быть признаком лихорадки Крым-Конго
У некоторых инфицированных на фоне болезни могут проявлять себя:
- лейкопения;
- анемия;
- тромбоцитопения.
Реконвалесценция или этап выздоровления
Если спустя 10–12 суток с начала лихорадки состояние больного нормализуется, то речь может идти о реконвалесценции. Эта стадия болезни характеризуется прекращением кровотечений, нормализацией температуры тела и длительным периодом реабилитации.
Осложнения и последствия
Тяжёлое течение болезни приводит к серьёзным осложнениям, часто, увы, неизлечимым. К таким последствиям можно отнести:
- сепсис;
- отёк лёгкого;
- хронические отиты;
- почечная недостаточность;
- крупноочаговая пневмония;
- тромбофлебиты.
В случаях возникновения крымской пандемии летальность составляет от 3 до 50%. Если лечение отсутствует, то риск вероятности смертельного исхода увеличивается в несколько раз.
 Своевременная госпитализация поможет вовремя справиться с осложнениями
Своевременная госпитализация поможет вовремя справиться с осложнениями
Особенности лихорадки у детей
Особых отличий протекания заболевания у детей и у взрослых людей нет. Однако, необходимо учитывать тот факт, что малыши тяжело переносят высокую температуру. При её резких перепадах у маленьких пациентов могут резко начаться судороги, с присоединением к ним потери сознания и рвоты.
В остальном клиническая картина крымской геморрагической лихорадки для всех больных независимо от половой и возрастной принадлежности протекает идентично и зависит лишь от периода и самой тяжести заболевания.
Клиническая картина
Инкубационный период от 2 до 14 сут, чаще 3—5 сут. Болезнь протекает циклически. Выделяют начальный период (предгеморрагический), период разгара (геморрагических проявлений) и период реконвалесценции. В зависимости от наличия геморрагического синдрома и его выраженности выделяют КГЛ без геморрагического синдрома и КГЛ с геморрагическим синдромом. КГЛ без геморрагического синдрома может протекать в легкой и среднетяжелой форме. КГЛ с геморрагическим синдромом протекает в легкой, среднетяжелой и тяжелой формах.
В легких случаях КГЛ с геморрагическим синдромом имеются геморрагии на коже и слизистых оболочках. Кровотечения отсутствуют. При среднетяжелой форме, помимо геморрагий, наблюдают необильные кровотечения. Чаще всего отмечают тяжелое течение болезни, которое характеризуется обильными повторными кровотечениями.
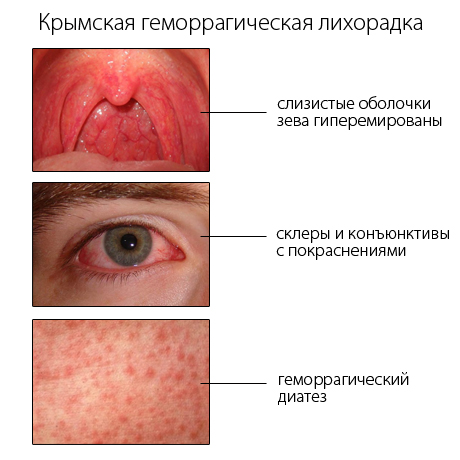
Болезнь начинается остро с выраженного озноба и повышения до 39—40 °С температуры тела. Больные жалуются на головную боль, боли в мышцах и суставах, боли в животе и пояснице, сухость во рту. Часто бывает рвота. Характерны выраженная гиперемия лица, шеи, верхней части груди, инъекция сосудов склер и конъюнктив. Тоны сердца приглушены.
Наблюдают гипотонию и относительную брадикардию, увеличение печени. На 3—6-й день болезни температура тела кратковременно снижается. Одновременно состояние больных прогрессивно ухудшается. Появляются геморрагическая сыпь, чаще на животе, боковых поверхностях грудной клетки, кровоизлияния в слизистые оболочки глаз, кровоточивость слизистой оболочки рта, носовые, желудочно-кишечные, маточные и почечные кровотечения, которые характеризуются длительностью, повторяемостью и значительной кровопотерей. В этот период отмечаются бледность кожи, субиктеричность склер, цианоз, тахикардия, выраженная гипотензия вплоть до коллапса. Возможны заторможенность, расстройства сознания, судороги, менингеальный синдром.
Общая продолжительность лихорадки около 7—8 дней. После литического снижения температуры тела состояние больных начинает медленно улучшаться. Период реконвалесценции 1—2 мес и более.
При исследовании крови обнаруживают выраженную лейкопению до 1,0•10⁹/Л, тромбоцитопению, часто азотемию, метаболический ацидоз. При исследовании мочи выявляют протеинурию и гематурию, плотность мочи снижена.
Осложнения: ИТШ, геморрагический шок, отек легких, ОПН, пневмония и другие бактериальные осложнения, тромбофлебит.
Какие изменения в органах вызывает вирус?
Поражающее действие вируса распространяется на разные органы человека.
- В желудке и кишечнике скапливаются кровянистые массы без признаков воспаления.
- На оболочках головного мозга обнаруживаются кровоизлияния, доходящие в диаметре до 15 мм на фоне общей гиперемии. Вещество мозга также содержит мелкие геморрагические очаги кровоизлияния, ткань с нейронами разрушается.
- Аналогичные изменения наблюдаются в тканях легких, печени, почек.
Чем в большей степени нарушена структура органа, тем сильнее повреждаются функции. Это выражается в тяжести течения, возможностях восстановительного периода.
Диагностика Конго-Крымской лихорадки
В случае подозрения на геморрагическую лихорадку Крым-Конго, медики проводят ряд диагностических исследований. Эпидемиологи работают совместно с инфекционистами. При вспышке даже единичных случаев заражения производят надзор за местностью, выявляя природные очаги инфекции.
Основы диагностики
Начальная диагностика базируется на сборе эпидемиологического анамнеза, когда проводится полный осмотр пациента с учётом не только присутствия симптомов заболевания, но и возможного наличия укусов клещей. Клиническая диагностика предусматривает опрос больных об их пребывании в эндемичном регионе и о контактах с возможными вирусоносителями.
 Биохимия крови — обязательный метод исследований при подозрении на ККГЛ
Биохимия крови — обязательный метод исследований при подозрении на ККГЛ
Неспецифическая диагностика лихорадки
Так как существует риск обширных кровотечений(то есть большой потери крови), значит может потребоваться донорская кровь. А для этого в обязательном порядке необходимо определение группы и резус-фактора.
Лабораторная диагностика неспецифического характера предопределяет:
- клинический анализ крови;
- общий анализ мочи;
- коагулограмму (проверку протромбинового индекса);
- биохимию крови;
- анализ кала.
На основании проведённых лабораторных исследований диагностируют лихорадку, если в результате было выявлено:
- падение числа эритроцитов при нарастающей анемии;
- образование тромбоцитопении, если установлен расход тромбоцитов;
- сдвиг влево лейкоцитарной формулы;
- изменение фактора свёртываемости крови;
- наличие эритроцитов и белка в моче;
- присутствие крови в кале.
В тяжёлых случаях может быть повышен уровень мочевины и креатинина.
Специфические анализы и дифференцирование заболевания
Так как вирус под микроскопом невозможно обнаружить, то в лаборатории проводят иммунологические анализы и, в обязательном порядке, полимеразную цепную реакцию, идентифицируя выявленные патогенные микроорганизмы.
Для дифференциальной диагностики, чтобы отличить возбудитель Конго-крымской лихорадки от других микробов, вызывающих, например, лихорадку Эбола, менингококковую инфекцию, тиф, лептоспироз, острый лейкоз или грипп, проводят серологическое исследование. Но так как антитела появляются с некоторым запозданием, то используют полимеразную цепную реакцию. Кроме вышеперечисленных анализов применяют иные специфические биохимические исследования.
 Полимеразная цепная реакция является основным методом специфического исследования
Полимеразная цепная реакция является основным методом специфического исследования
Дополнительные меры
Дополнительно используют методы инструментальной диагностики, которые помогают выявить патологии и дисфункции поражённых вирусом внутренних органов:
- УЗИ брюшины, почек и печени;
- ЭКГ сердца;
- рентген грудины;
- КТ головного мозга.
После всех методов анализа больного осматривают специалисты:
- невролог;
- хирург;
- кардиолог;
- реаниматолог (при необходимости).
Они помогут определить наличие осложнений и иных хронических заболеваний у пациента.
Профилактика ККГЛ

В одно время использовалась в странах Восточной Европы инактивированная вакцина против ККГЛ (ее получали из тканей мозга подопытных мышей), но большого распространения она не получила. Поэтому на данный момент эффективного средства против вируса ККГЛ не существует.
Профилактика ККГЛ среди людей направлена на максимальную информированность населения о возможном заражении. Чтобы максимально оградить себя от укуса клеща в эндемичных районах, следует придерживаться простых рекомендаций. В частности, специалисты советуют носить светлую одежду с длинными рукавами и полностью закрывающую ноги; использовать акарициды для обработки одежды; тщательно осматривать одежду и т. д.
Профилактика ККГЛ в популяции животных несколько затрудняется фактором непрерывной циркуляции вируса среди животных и клещей. Кроме того, у животных заражение не носит явной выраженности, поэтому без лабораторных анализов невозможно определить наличие болезни. Единственный способ максимально предотвратить заражение — применение химических средств для уничтожения клещей (например, акарициды).
Симптомы Крым-Конго геморрагической лихорадки
Инкубационный период Крым-Конго геморрагической лихорадки после укуса инфицированного клеща длится 1-3 дня, после контакта с кровью или зараженными тканями он может затягиваться максимально до 9-13 суток. Симптомы Крым-Конго геморрагической лихорадки варьируют от стертых форм до тяжелых.
Начальный период болезни продолжается 3-6 дней. Характерно острое начало заболевания, высокая температура с ознобом. Появляются следующие симптомы Крым-Конго геморрагической лихорадки: головная боль, боли в мышцах и суставах, в животе и в пояснице, сухость во рту, головокружение. Иногда бывают боли в горле, тошнота, рвота, диарея. Часто возникает возбуждение, а иногда и агрессивность больных, фотофобия, ригидность и болезненность затылочных мышц.
Через 2-4 дня от начала болезни возбуждение сменяется утомляемостью, депрессией, сонливостью. Появляются боли в правом подреберье, увеличивается печень. При осмотре больных отмечают гиперемию лица, шеи, плечевого пояса и слизистых оболочек полости рта, снижение артериального давления, склонность к брадикардии. На 3-5-й день болезни возможен «врез» на температурной кривой, что обычно совпадает с появлением кровотечений и кровоизлияний. В дальнейшем развивается вторая волна лихорадки.
Период разгара соответствует последующим 2-6 дням. Развиваются геморрагические реакции в разных сочетаниях, степень выраженности которых широко варьирует от петехиальной экзантемы до обильных полостных кровотечений и определяет тяжесть и исход заболевания. Состояние больных резко ухудшается
При их осмотре обращают на себя внимание бледность, акроцианоз, прогрессирующая тахикардия и артериальная гипотензия, подавленность настроения пациентов. Может появляться лимфаденопатия
Нередко находят увеличение печени, иногда возникает желтуха смешанного характера (как гемолитического, так и паренхиматозного). В 10-25% случаев развиваются судороги, бред, кома, появляются менингеальные симптомы.
Реконвалесценция начинается после 9-10 дней болезни и занимает длительное время, до 1-2 месяцев; астения может сохраняться до 1- 2 лет.
Лечение Крымской геморрагической лихорадки (КГЛ) у детей:
Меры лечения такие же, как при ГЛПС и ОГЛ. Применят комплексное лечение. Чумаков М. П. предложил специфическую серотерапию – внутримышечное ведение сыворотки крови переболевших КГЛ, которую берут через 20-45 дней после начала заболевания. Данный метод эффективен также при тяжелых формах с массивным кишечным кровотечением. Сложность заключается в том, что доноров для взятия сыворотки крови найти тяжело.
В начале болезни проводят дезинтоксикационную терапию. Для этого вводят 5% раствор глюкозы, полиионные растворы (до 1,5 л в сутки), аскорбиновую кислоту (5% раствор) до 10 мл, рутин.
Могут быть показания к переливанию плазмы, гемодеза по 100-200 мл в сутки. Внутренние введения Преднизолона необходимы для снижения сосудистой проницаемости и интоксикации. Врачи прописывают также симптоматические средства.
Если у больного ребенка появляются кровотечения, необходимо переливание до 500-700 мл свежей цитратной цельной крови; в последующем, с учетом гемограммы, применяют раздельное введение эритроцитарной, лейкоцитарной, тромбоцитарной масс. В период кровотечения показано введение аминокапроновой кислоты и фибриногена (под контролем коагулограммы).
В периоде реконвалесценции необходимо назначение общеукрепляющей терапии, комплекса витаминов. За переболевшими устанавливается диспансерное наблюдение в течение 1-3 лет. Ребенка освобождают от дел, связанных с перегревание и переохлаждением. При осложнениях проводят их лечение в зависимости от вида осложнений. Больным пневмонией и другими очаговыми инфекциями проводят антибиотикотерапию. В неосложненных случаях она не показана.
Лечение геморрагической лихорадки Конго-Крым
Больные геморрагической лихорадкой подлежат обязательной госпитализации. В некоторых случаях назначаются противовирусные праператы, но в целом терапия сводится к симптоматическому лечению:
- введение иммунной плазмы (донорской плазмы крови, взятой у людей, которые уже переболели этим заболеванием и имеют иммунитет (защиту) против этого вируса);
- соблюдение постельного режима (ограничить физические нагрузки, даже хотьбу);
- прием полужидкой легкоусвояемой пищи;
- переливание донорских тромбоцитов (клетки крови, ответственные за ее свертываемость) с целью нормализации функции свертывания крови;
- при сильной интоксикаии (слабость, тошнота) и обезвоживании назначают введение солевых растворов или раствора глюкозы или витаминотерапию (растворы аскорбиновой кислоты, витаминов группы В и витамина РР);
- гемодиализ (« искусственная почка») — очищение крови от токсинов, вырабатываемых вирусом;
- жаропонижающие препараты (для снижения температуры тела);
- антибиотики в случае присоединения бактериальной инфекции.
Передача вируса человеку
Основными вирусоносителями являются:
- грызуны;
- мелкий и крупный домашний скот;
- некоторые виды диких животных;
- птицы;
- клещи.
Однако, именно клещи, являясь пожизненными носителями возбудителя (передача инфекции своему потомству происходит через яйца), часто переносят возбудителя лихорадки от больных к здоровым людям и животным.
 Пути заражения
Пути заражения
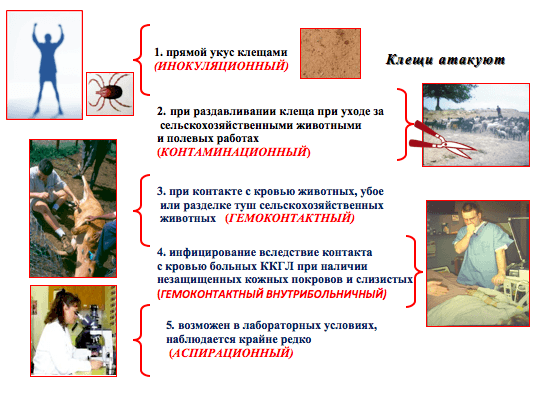
Достоверно установлено, что заражение человека может происходить разными путями:
- трансмиссивным, то есть через укус клещей (не исключены иные кровососы);
- контактным:
- при попадании заражённой крови или иных биологических выделений на повреждённые участки кожи или слизистые оболочки;
- при случайном раздавливании инфицированных паразитов;
- алиментарным, когда сырое мясо или молоко заражённого или/и больного животного попадают в органы пищеварения.
Полностью не исключена возможность заражения воздушно-капельным и воздушно-пылевым путём. Стоит добавить, что вирус способен проникать через плацентарный барьер, передаваясь от инфицированной матери её будущему ребёнку.
 Достоверно установлено, что заражение людей может происходить разными путями
Достоверно установлено, что заражение людей может происходить разными путями
Диагностика
- Анализ эпидемиологического анамнеза (установление факта укуса клеща в зоне, для которой характерно данное заболевание).
- Анализ жалоб и анамнеза заболевания (наличие на теле следов от укусов клещей, резкое повышение температуры тела, геморрагическая сыпь (кровоизлияния в кожу), кровотечения, урежение сердцебиения и др.).
- Вирусологическая диагностика. Выделение вируса из слюны и/или крови человека, введение его в организм лабораторных животных с последующим наблюдением за изменением их состояния и возможным развитием характерного инфекционного процесса.
- Серологическая диагностика — определение антител в крови больного к возбудителю (антитела — это специфические белки иммунной системы, основной функцией которых является распознавание возбудителя (вируса или бактерии) и дальнейшая его ликвидация).
- Возможна также консультация .
Возбудитель и пути заражения
 Возбудитель геморрагической лихорадки — арбовирус, который попадает в организм человека через укус клеща.
Возбудитель геморрагической лихорадки — арбовирус, который попадает в организм человека через укус клеща.
Рассматриваемая в рамках этой статьи геморрагическая лихорадка провоцируется инфицированием арбовирусом, который переносится клещами. Впервые возбудитель был выделен советским эпидемиологом Чумаковым М. П. Доктор описал характеристики вируса следующим образом:
- оболочка представлена жиросодержащими соединениями;
- сферическое строение;
- после внедрения в организм проникает в цитоплазму клеток;
- после высушивания сохраняет жизнеспособность на протяжении 2 лет;
- при кипячении гибнет сразу же, при температуре 37 °C – через 20 часов, при 40 °C – через 2 часа;
- самыми чувствительными к заражению являются клетки эмбриональных почек обезьян, хомячков и свиней;
- в природе вирус сохраняется в организме диких животных, домашнего скота, птиц и грызунов и таким образом распространяется среди клещей.
Провоцирующий лихорадку вирус выявляется на территориях с теплым климатом и чаще поражает людей, которые связаны с сельским хозяйством или контактируют с природой.
- Более высокая вероятность заражения ним наблюдается в те сезоны, когда клещи наиболее активны (лето, весна и начало осени, или с апреля по сентябрь).
- Вспышки этого заболевания ежегодно происходят в крымских регионах России, Украины, Пакистане, Болгарии, Словакии, Сербии, Таджикистане и других южных государствах постсоветского пространства.
Чаще недуг поражает молодых мужчин и реже обнаруживается среди детей (только в единичных случаях) и женщин. В детском возрасте из-за возрастных особенностей иммунитета (у детей он еще слаб) заболевание протекает крайне тяжело.
Вирус попадает в кровь следующим образом:
- после укуса клеща;
- после раздавливания инфицированного клеща (например, после его снятия с домашнего животного или скота);
- некачественная стерилизация мединструментов (в редких случаях).
Наиболее вероятно заражение вирусом геморрагической лихорадки Крым-Конго при присасывании клещей, которые обычно обитают в лесополосах или степях. Однако следует помнить и о том факте, что эти насекомые могут с легкостью пробираться на приусадебные участки или в постройки.
После попадания в кровь вирус размножается и начинает воздействовать на стенки сосудов своими токсинами. Пораженные возбудителем эритроциты просачиваются в ткани, что и вызывает кровоизлияния. Инфицирование приводит к интоксикации организма вплоть до шокового состояния и нарушений со стороны функционирования нервной системы. Повторные волны поступления возбудителя в кровь вызывают не только геморрагические поражения, но и провоцируют развитие внутрисосудистого тромбоза, который со временем приобретает характер тромбогеморрагического синдрома. Такие патологические процессы всегда приводят к угнетению кроветворения.
Вирус этой лихорадки поражает и внутренние органы:
- скопление кровянистых масс в полости желудка и просвете кишечника;
- кровоизлияния на оболочках головного мозга на фоне их общего покраснения;
- мелкие геморрагические очаги в тканях головного мозга, приводящие к разрушению клеток;
- геморрагические очаги в тканях легких, почек и печени, нарушающие функционирование органов.
Специалисты отмечают, что более масштабное структурное поражение органа приводит к более значительному нарушению его функций. В свою очередь степень тяжести этих патологических процессов сказывается на характере течения недуга и возможностях реабилитации.
Риск протекания геморрагической лихорадки Крым-Конго в острой форме повышается среди людей, страдающих от других хронических инфекций. Кроме этого, специалисты отмечают, что риск наступления летального исхода от этой болезни возрастает с возрастом.
Этиология (причины) астраханской риккетсиозной лихорадки
Возбудитель АРЛ — Rickettsia conori, var. casp., по морфологическим и тинкториальным свойствам не отличающиеся от других представителей группы возбудителей пятнистых лихорадок. Риккетсии паразитируют в цитоплазме. Как показано методами электронной микроскопии, длина риккетсии составляет 0,8–1 мкм; клетка окружена двумя трёхслойными мембранами.
Культивируются в культуре ткани, а также в желточном мешке развивающегося куриного эмбриона и в поражённых клетках мезотелия лабораторных животных (золотистых хомячков). Подробный анализ молекулярно-генетических характеристик риккетсий, вызывающих АРЛ, позволяет дифференцировать их от других возбудителей риккетсиозов группы КПЛ.
Профилактика и прогноз
Чтобы предупредить заражение и развитие патологии, необходимо бороться с переносчиками — клещами. Для этого проводят дезинсекционные мероприятия: обрабатывают акарицидами помещения, где содержится скот, а также пастбища, находящиеся на территории природного очага. Уничтожение клещей-переносчиков инфекции является малоэффективным мероприятием.
Если клещ укусил человека, необходимо срочно обратиться в больницу.
Сотрудники инфекционного отделения, где находится больной, должны осторожно выполнять инвазивные процедуры, применять только одноразовые иглы и шприцы, соблюдать технику безопасности при работе с биоматериалом больных. Экстренную профилактику лицам, контактирующим с зараженной кровь, проводят путем введения иммуноглобулина, синтезированного из сыворотки реконвалесцентов
 Сотрудники Роспотребнадзора с профилактической целью постоянно контролируют состояние природных очагов инфекции и проводят санпросветработу среди населения. Специфическая профилактика заключается в проведении вакцинации, которая показана жителям эндемичных регионов по КГЛ
Сотрудники Роспотребнадзора с профилактической целью постоянно контролируют состояние природных очагов инфекции и проводят санпросветработу среди населения. Специфическая профилактика заключается в проведении вакцинации, которая показана жителям эндемичных регионов по КГЛ
и туристам, собирающимся их посетить.
Прогноз КГЛ неоднозначный. Он определяется временем госпитализации, лечебной тактикой, качеством ухода за больным. Быстрое прогрессирование и тяжелое течение патологии приводит к раннему развитию опасных для жизни осложнений. Если лечебно-диагностические мероприятия запаздывают, а у больного начинается кровотечение, может наступить летальный исход. Чтобы спасти жизнь пациента, необходимо вовремя начать лечение.
КГЛ — опасный недуг, требующее мгновенной госпитализации и терапии. Если упустить время, можно потерять больного. Серьезные осложнения, приводящие к смерти, развиваются стремительно. Чтобы избежать прогрессирования болезни, необходимо при первых же симптомах обратиться к врачу. За последнее время уровень заболеваемости КГЛ в нашей стране существенно вырос. Это связано с некачественным проведением противоэпидемических мероприятия и отсутствием должной обработки скота от клещей.
Среди первых признаков заболевания можно обозначить:
- резкую слабость с первых дней заболевания;
- повышение температуры тела (39-40° С). Лихорадка имеет « двугорбый» характер: через 3-4 дня после резкого повышения температура тела снижается до нормальных значений, а затем наблюдается повторный резкий ее подъем, который по времени совпадает с появлением геморрагической сыпи на теле;
- озноб (дрожь) во время повышения температуры тела;
- сильную головную боль, головокружение;
- боли в мышцах, суставах (особенно ломота в пояснице);
- тошноту, рвоту;
- отсутствие аппетита;
- отсутствие изменений в месте укуса клеща.
- на коже и слизистых появляется геморрагическая сыпь (преимущественно на грудной клетке и животе). Сыпь представлена точечными кровоизлияниями. Затем в месте точечных кровоизлияний появляются более крупные пятна алого цвета в виде кровоподтеков, гематомы (полости, содержащие свернувшуюся кровь багрового или синюшнего оттенка);
- развиваются кровотечения (носовые кровотечения, кровянистые выделения из глаз, ушей; отмечается кровоточивость десен, языка; развиваются желудочные, кишечные и маточные кровотечения, кровохарканье);
- снижается артериальное (кровяное) давление;
- наблюдается снижение частоты сердечных сокращений;
- возможны спутанность сознания, галюцинации, бред.
- нормализацией температуры тела;
- исчезновением геморрагических проявлений;
- сохранением общей слабости;
- апатией (подавленное настроение);
- быстрой утомляемостью;
- раздражительностью;
- длительностью периода выздоровления от 1 месяца до 1-2 лет.
Лечение геморрагической лихорадки Крым-Конго
Госпитализация: особенности
Вне зависимости от степени тяжести болезни и длительности течения лихорадки, больного экстренно и безоговорочно госпитализируют в инфекционное отделение стационара.
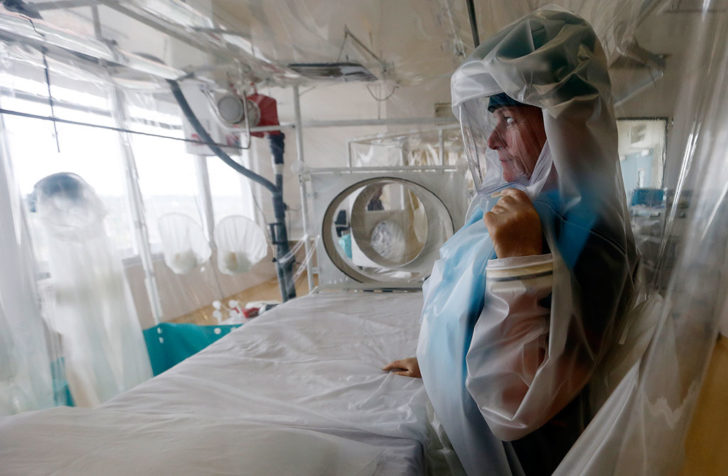 Так выглядит изолированный бокс с обязательным соблюдением противоэпидемического режима относительно патогенных возбудителей 1 группы в специализированных стационарах
Так выглядит изолированный бокс с обязательным соблюдением противоэпидемического режима относительно патогенных возбудителей 1 группы в специализированных стационарах
Обязательным условием транспортировки является исключение тряски в дороге. Если присутствует сильное внутреннее или наружное кровотечение, перемещение инфицированного запрещено.
Человека, больного геморрагической лихорадкой Крым-Конго, в инфекционном стационаре помещают в специальный изолированный бокс с соблюдением правил противоэпидемического режима относительно патогенных возбудителей 1 группы. Такая изоляция требуется для защиты иных пациентов больницы и персонала от случайного заражения вирусом.
Если у больного с данным диагнозом развился ДВС-синдром (нарушение свёртываемости крови из-за массивного освобождения тромбопластических веществ), то его помещают в изолированную реанимационную палату.
Лечение начальной стадии лихорадки
В начале развития болезни порой достаточно дезинтоксикации организма при помощи:
- раствора глюкозы 5%;
- полиионных растворов;
- аскорбиновой кислоты 5%;
- рутина.
Обязательно использование симптоматических препаратов, снимающих болевые ощущения и понижающие температуру тела, если она превышает 38 градусов:
- Ибупрофен;
- Парацетамол;
- Нимесулид.
Чтобы снизить проницаемость сосудов при отсутствии противопоказаний внутривенно вводят Преднизолон.
Терапевтические меры лечения геморрагической стадии заболевания
Если болезнь перешла в геморрагическую стадию, то требуется обязательное переливание крови, а так же раздельное вливание масс:
- эритроцитарной;
- лейкоцитарной;
- тромбоцитарной.
Принцип лечения подразумевает следующее:
- Для борьбы с самим возбудителем используют противовирусные препараты:
- Рибавирин, Эргоферон и Реаферон;
- гетерогенный иммуноглобулин, созданный из сыворотки лошадиной крови;
- специальный иммуноглобулин, полученный из крови переболевших лихорадкой Крым-Конго людей.
- Чтобы прекратить геморрагические явления назначаются гемостатики (под контролем):
- Аминокапроновая кислота в виде диффузий;
- Этамзилат;
- Хлорид кальция;
- Дефлюкан;
- Викасол;
- Фибриноген.
- Если выявлены проблемы с почками, то обязательно применение гемодиализа (искусственная почка).
- Компенсировать потерю крови и восстановить её свойства помогут:
- Полиглюкин;
- Гемодез.
- Для коррекции водно-электролитного баланса в организме и выведения токсинов применяют инффузные вливания, те же что при лечении начальной стадии лихорадки.
- В случаях, когда присутствует вероятность присоединения вторичной инфекции, врач назначает антибиотики широкого спектра действия внутривенно:
- Цефтриаксон;
- Цефепим;
- Цефуроксим;
- Тиментин;
- Канамицин и прочие.
- Для угнетения развития аллергических реакций применяют гипосенсибилизирующие лекарства:
- антигистаминные препараты (если болезнь протекает в лёгкой форме):
- Лоратадин;
- Прометазин.
- кортикостероиды:
- Дексаметазон;
- Гидрокортизон;
- Преднизолон.
- антигистаминные препараты (если болезнь протекает в лёгкой форме):
- Иммунокоррекция подразумевает введение гаммаглобулина.
- При необходимости назначают:
- витамины;
- сердечные гликозиды;
- диуретики.
Меню в период лечения лихорадки
В период лечения питание больного — это полужидкая, нежная нежирная пища, без добавления острых и пряных приправ и соусов. В составе меню:
- протёртые свежие и отварные неаллергенные фрукты и овощи;
- нежирные рыбные и мясные бульоны;
- жидкие каши на воде.
По мере выздоровления в рацион постепенно вводят:
- кисломолочные продукты;
- отварную рыбу и мясо;
- отварной картофель.
Лечебные мероприятия в период восстановления
Во время восстановления в стадии реконвалесценции пациент получает обычное диетическое питание, исключающее острые, жирные, копчёные и солёные блюда. А всё лечение сводится к общеукрепляющей и витаминной терапии.
Только на этой стадии выздоровления допустимо применение народной медицины для повышения иммунитета больного и восстановления его жизненных сил. Хороши целебные витаминные чаи на основе шиповника, матэ, суданской розы. При лечении геморрагической лихорадки назначение мочегонных отваров показано только на стадии реконвалесценции с разрешения лечащего врача.
Что это такое?
Она характеризуется острым началом, двухволновым подъемом температуры тела, выраженной интоксикацией и геморрагическим синдромом (повышенной кровоточивостью).
Болезнь была впервые обнаружена российскими врачами в 1944 году в Крыму, позже сходное заболевание было описано в Конго, Нигерии, Сенегале, Кении.
Возбудителем лихорадки является РНК-содержащий вирус из рода нейровирусов. Его резервуаром в природе являются дикие мелкие млекопитающие, на которых паразитируют иксодовые клещи (заяц-русак, ушастый еж, лесная мышь), переносчиками служат многие виды пастбищных клещей. Сезонность инфекции на юге России — с мая по август.
Больной человек может служить источником инфекции для других, описаны также случаи госпитального заражения при контакте с кровью больных.
Патогенез астраханской риккетсиозной лихорадки
В месте присасывания клеща возбудитель начинает размножаться и образуется первичный аффект. Затем риккетсии проникают в регионарные лимфатические узлы, где также идёт их репродукция, сопровождающаяся воспалительной реакцией. Следующий этап — риккетсиемия и токсинемия, составляющие основу патогенеза АРЛ. Морфологически в первичном аффекте наблюдаются некротические повреждения эпидермиса, нейтрофильные микроабсцессы сосочкового слоя кожи.
Развивается острый васкулит сосудов разного диаметра с выраженным набуханием эндотелия, местами с фибриноидным некрозом, деструкцией эластического каркаса, набуханием коллагеновых волокон дермы. Отмечают расширенные просветы сосудов, часть сосудов содержит тромбы. Васкулит сначала носит локальный характер, в пределах первичного аффекта, а при развитии риккетсиемии принимает генерализованный характер. Поражаются, главным образом, сосуды микроциркуляторного русла: капилляры, артериолы и венулы. Развивается диссеминированный тромбоваскулит.
Геморрагические элементы обусловлены периваскулярными диапедезными кровоизлияниями. К началу выздоровления в эпидермисе начинается пролиферация базальных кератоцитов; развивается гиперпигментация в результате распада эритроцитов, гемоглобина; инфильтрация и набухание эндотелия уменьшаются; пролиферируют гладкомышечные элементы стенки сосудов; постепенно исчезают фибриноидное набухание коллагеновых волокон и отёк дермы.
Риккетсии диссеминируют в различные паренхиматозные органы, что клинически проявляется увеличением печени, селезёнки, изменениями в лёгких.