Мокрота
Содержание:
- Как избавиться?
- Бромгексин
- Слизь в бронхах — норма или патология?
- Диагностика
- 1. Сбор жалоб
- 2. Общий анализ крови + С-реактивный белок
- 3. Анализ отделяемой мокроты – количество, цвет:
- 4. Сбор анамнеза (история жизни, болезни)
- 5. Аускультация легких (выслушивание)
- 6. Исследование мокроты, позволяет определить наличие клеточных элементов
- 9. Исследование функции внешнего дыхания (спирограмма):
- 12. Диагностическая фибробронхоскопия:
- 13. Гастроскопия
- Причины гнойной мокроты при кашле
- Как очистить легкие от мокроты
- Зеленая мокрота при кашле
- Лечение кашля с гнойной мокротой народными методами
- Терапия гнойных мокрот при кашле
- Заболевание бронхов и легких как основная причина
- Как избавиться от мокроты в легких у ребенка?
Как избавиться?
Появление обильной мокроты в горле всегда имеет причину. Это следствие патологических изменений в организме. Цель лечения состоит в устранении факторов, вследствие наличия которых организм усилил свою защиту.
Нужны ли отхаркивающие средства?
Отхаркивающие препараты применяются для разжижения мокроты. Лекарства такого типа позволяют избежать образования застойных явлений в бронхах и легких. В результате локализация воспалительного процесса уменьшается, а численность инфекционных агентов сокращается. Направленное действие отхаркивающих средств бывает двух видов:
- увеличивающее выработку мокроты в бронхах;
- разжижение уже имеющейся слизи.
Препараты для лечения
Выбор лекарственных препаратов зависит от клинической картины заболевания. Самолечение в случае с мокротой неэффективно, так как она – лишь симптом основного заболевания. После полного обследования врач определит причину выделения избыточной слизи и назначит правильное лечение.
Препараты, основанные на натуральных компонентах и вытяжках растений (например, солодки, подорожника), имеют наибольшую популярность. Это обусловлено тем, что они имеют меньшее количество побочных эффектов, чем синтетические лекарства. Самыми распространенными среди растительных препаратов считаются:
- Геделикс;
- настойка корня солодки;
- Гербион.
Отхаркивание способствует выведению мокроты из организма. Среди представленных на фармацевтическом рынке средств, специалисты отмечают эффективность следующих:
- Амброгексал;
- Бронхосан;
- Доктор МОМ (сироп);
- Трависил;
- Бромгексин;
- Лазолван (сироп и таблетки);
- Гедерин;
- Стоптуссин (сироп и таблетки).
Муколитические лекарства способствуют повышенной выработке бронхиальной слизи, за счет которой происходит разжижение мокроты, что приводит к ее быстрому отделению:
- АЦЦ;
- Флавамед (раствор);
- Амброксол (раствор);
- Мукалтин;
- Мукобене;
- Амбробене (сироп и таблетки);
- Амброгексал (раствор).
Если болезнь бактериального происхождения или в ходе обследования возбудитель инфекции не определен, медицинские работники назначают антибиотики.
- Сумамед.
- Амоксилав
- Амоксицилин.
Если в течение трех суток эффект с начала приема антибиотиков не наблюдается, то необходимо обратиться в поликлинику. Использование таких лекарств осуществляется согласно графику назначенному врачом с четким соблюдением временных интервалов приема.
Массаж для маленьких детей
Массаж, облегчающий отхождение мокроты у детей, делается регулярно на протяжении пяти дней. Он особенно эффективен при бронхитах и трахеитах. Однако не стоит сильно усердствовать, если у ребенка высокая температура, лучше дождаться прекращения лихорадки.
Перед процедурой больному необходимо употребить отхаркивающее средство. Это увеличит эффективность массажа. Сначала производится обработка спины, а потом и грудной клетки. Давление должно быть средней силы. Такие манипуляции не навредят ребенку, а будут иметь исключительно положительный эффект.
Как вывести у ребенка?
 Первое, что стоит делать при плохом отделении мокроты у ребенка – это давать ему больше теплой жидкости. Хороший эффект оказывает применение сиропов на травяной основе. В составе таких лекарств актуально присутствие следующих компонентов:
Первое, что стоит делать при плохом отделении мокроты у ребенка – это давать ему больше теплой жидкости. Хороший эффект оказывает применение сиропов на травяной основе. В составе таких лекарств актуально присутствие следующих компонентов:
- солодка;
- мать–и–мачеха;
- душица;
- календула;
- шалфей;
- алтея.
При медикаментозном лечении мокроты у детей допускается применение муколитических препаратов:
- флуимуцил;
- амброксола гидрохлорид;
- ацетилцистеин.
Для увеличения показателей эффективности можно комбинировать различные методы лечения. Частые проветривания, а также недолгие прогулки на свежем воздухе помогут избежать кислородного голодания. Использование витаминных коктейлей также очень полезно при лечении мокроты в горле. Они могут содержать в себе ряд полезных компонентов, способствующих поддержанию иммунитета.
- Паста из меда и орехов.
- Водный раствор йода (2 – 4 капли на стакан теплой воды).
- Горячее молоко с инжиром.
- Мед в сочетании с соком антисептических растений (малина, клюква, калина или лук).
Массаж грудной клетки способствует облегчению выведения мокроты из нижних дыхательных путей. Применение барсучьего жира или эфирных масел увеличивают действенность процедуры. Использование ингаляций тоже не будет лишним.
Бромгексин

Это эффективное лекарственное средство, которое относится к категории муколитиков. Его выписывают при трахеобронхите, бронхоэктазах, спастической форме бронхита. Данное вещество считается аналогом действенного растительного элемента — вазицина, который помогает разжижать и выводить секрет. В человеческом организме бромгексин попадает в кровь и подвергается целому ряду реакций. В результате этого он трансформируется в амброксол.
Лекарство производят в разных формах — в виде таблеток, капель для ингаляций и сиропа. Активность средства наступает примерно спустя сутки после начала терапии.
Благодаря использованию средства удается уменьшить вязкость секрета, усилить функционирование мерцательного эпителия, увеличить количество мокроты и стимулировать ее выведение. Бромгексин стабилизирует работу альвеол во время дыхания. Этот эффект достигается благодаря синтезу легочного сурфактанта.
При этом вещество может провоцировать нежелательные побочные эффекты. К ним относят аллергические реакции и диспепсические явления.
Слизь в бронхах — норма или патология?
У каждого человека наблюдается постоянная выработка слизи в бронхах. Она требуется для защиты дыхательных органов от микробов и частиц пыли. В продуцируемом секрете находятся элементы иммунной системы.
Изнутри бронхи покрывают реснички. Именно они выталкивают секрет из дыхательных органов. Это нормальное явление, которое происходит в организме всех людей.
При развитии патологических процессов, количество мокроты существенно увеличивается. При этом характер секрета бывает разным — стекловидным, серозным, слизистым, кровянистым или гнойно-слизистым.
К основным причинам избыточного выделения слизи относят следующее:
- бронхит;
- астма;
- грипп.
Это далеко не полный список возможных факторов. Поставить точный диагноз поможет цвет секрета. Мокрота в бронхах может иметь такой внешний вид:
- содержать частицы отдельных напитков — к примеру, кофе или вина;
- включать тонкие кровянистые волокна — характерны для рака легких, который имеет бронхогенный тип;
- иметь желтоватый или зеленый цвет, иногда с кровянистыми примесями — характерна для гриппа и бронхита;
- иметь ярко-желтый оттенок — при содержании в бронхиальном секрете повышенного объема эозинофилов диагностируют астму;
- быть ржавой — характерна для крупозной пневмонии;
- иметь черный цвет — наблюдается при пневмокониозах, обусловленных вдыханием частиц угля.
Как избавиться от избыточного секрета в бронхах? Для этого рекомендуют следующее:
- Обратиться к специалисту, который проведет диагностику и определит причины образования большого количества мокроты.
- Пить много жидкости. За счет этого удастся снизить вязкость секрета и ускорить его выведение из дыхательной системы. Напитки нужно подогревать. Желательно употреблять щелочные жидкости — минеральную воду или теплое молоко с содой. Отличных результатов можно добиться при помощи настоев трав.
- Поддерживать влажность воздуха в помещении. Для данной цели можно использовать специальное устройство — увлажнитель. При его отсутствии стоит вешать на батареи влажную ткань.
- Выполнять постуральный дренаж бронхов. Он подразумевает проведение упражнений для очищения органов дыхания от жидкого секрета.
Диагностика
1. Сбор жалоб
Первый важный пункт в этом вопросе – сбор жалоб.
Помогите своему доктору и максимально расскажите о них:
- характеристика кашля по его длительности;
- сухой или продуктивный;
- провоцирующие факторы (аллергены, прием лекарственных препаратов, физические усилия);
- в какое время суток возникает;
- есть ли улучшение от приёма препаратов.
2. Общий анализ крови + С-реактивный белок
3. Анализ отделяемой мокроты – количество, цвет:
- Увеличение объема обычного отделяемой мокроты пациентом, страдающим хроническим бронхитом/хронической обструкционной болезнью лёгких, служит критерием обострения, а усиление ее гнойности (мокрота приобретает зеленоватый оттенок/цвет) – одним из показаний к назначению антибактериальной терапии (но не основной);
- Для пациентов с отеком лёгкого, обусловленного острой левожелудочковой недостаточностью, характерно отделение большого количества пенистости розовой мокроты;
- Вязкая, трудно отделяемая, так называемая стекловидная мокрота наблюдается при бронхиальной астме;
- При крупозной пневмонии наблюдается отделение «ржавой» мокроты;
- Отделяемое в виде «смородинового» или «малинового» желе характерно для пневмонии, вызванной Klebsiella pneumoniae;
- В желтый цвет цвет мокроту окрашивают эозинофилы (бронхиальная астма, эозинофильные процессы в лёгких);
- Кровохарканье — в числе основных причин кровохарканья стоит выделить тромбоэмболию легочной артерии, новообразования, аутоиммунные заболевания (синдром Гудпасчера, гранулематоз Вегенера).
4. Сбор анамнеза (история жизни, болезни)
- Факт курения с определением длительности;
- Семейный анамнез в отношении бронхиальной астмы, туберкулеза;
- Связь с приемом препаратов;
- Профессиональные, вредные факторы.
5. Аускультация легких (выслушивание)
- Наличие сухих святящихся хрипов свидетельствует о поражении нижних отделов дыхательных путей – острый бронхит, обострение хронического, бронхиальная астма;
- Выявление участка влажных мелкопузырчатых хрипов служит типичным признаком пневмонии;
- Множество влажных хрипов наблюдается при отёке лёгких;
- Инспираторах крепитация («треск целлофана» при выслушивании) характерная для интерстициальных заболеваний лёгких.
6. Исследование мокроты, позволяет определить наличие клеточных элементов
- Наличие в мокроте эозинофилов, спиралей Куршмана, кристаллов Шарко-Лейдена свидетельствует в пользу бронхиальной астмы;
- Высокое содержание нейтрофилов свидетельствует о воспалительном процессе (например, обострение хронического бронхита) и требует решения о назначении антибактериальной терапии;
- Наличие эритроцитов в мокроте должно насторожить врача в плане исключения тромбоэмболии лёгочной артерии, неопластического процесса;
- При воспалительных процессах (пневмония, обострение хронического бронхита) необходимо выполнение бактериоскопии с окраской по Граму и микробиологического исследования образца мокроты.
Наличие на задней стенке слизи свидетельствует в пользу синусита или ринита («постназальный» затек), что провоцирует кашель.
Позволяет определить ряд заболеваний, сопровождающихся кашлем (пневмония, синусит), или вовсе исключить патологию легких.
9. Исследование функции внешнего дыхания (спирограмма):
- дает возможность уточнить характер изменений вентиляционной способности легких, тип нарушений.
- при наличии обструкции необходимо выполнение теста на ее обратимость с бронхолитиком (сальбутамол, ипратропия бромид) для исключения бронхиальной астмы.
12. Диагностическая фибробронхоскопия:
- этот метод используют когда уже все вышеперечисленные не дали никаких результатов.
- помимо осмотра трахеобронхиального дерева при фибробронхоскопии выполняют взятие материала для цитологического и гистологического исследований.
13. Гастроскопия
При подозрении на ГЭРБ, проводят гастроскопию и также тест с препаратами ИПП (омепразол), при уменьшении кашля, переходят к лечению заболевании ЖКТ.
Причины гнойной мокроты при кашле
Когда человек болен, в легких скапливается слизь, которая при кашле отделяется и выходит наружу. Если человека беспокоит кашель со слизисто-гнойной мокротой, необходимо выявить причину заболевания и начать как можно скорее лечение.
Почему в мокроте скапливается гной? Причин может быть много. Например, после недавнего перенесенного простудного заболевания мокрота окрашивается в желтоватый оттенок или зеленоватый.
Еще причины:
- перенесенный недавно грипп, ОРВИ;
- обструктивный, гнойный или хронический бронхит;
- трахеит;
- заболевания легких (абсцесс);
- бронхиальная астма;
- туберкулез;
- пневмония;
- гангрена легких;
- новообразования в дыхательных путях;
- гнойники, появившиеся вследствие переохлаждения организма, перенесенных простудных заболеваний, синусита или ринита.
Если при кашле отделяется мокрота, имеющая неприятный запах и цвет, таким образом организм подает сигнал, что ему нужно помочь. Незамедлительно нужно обратиться к специалисту в том случае, если в мокроте есть кровь.

Гнойная мокрота при кашле, каковы причины:
- гайморит – слизь может быть густой, неприятного запаха, окрашенной в желтоватый или зеленоватый оттенок. Кашель нередко сопровождается общим ухудшением состояния: человек чувствует постоянную слабость, головокружение, может повыситься температура;
- бронхоэктатическое заболевание – чаще всего отмечается с наступлением тепла после долгих холодов. Сопровождается повышением температуры тела, общим недомоганием;
- хроническая стадия бронхита – по утрам кашель с мокротой беспокоит сильнее, чем в течение дня. Также характерно для этого заболевания повышение температуры тела. Мокрота не густая, но с примесью слизи и гноя;
- декомпенсация сердца и другие заболевания сердца;
- если кашель с выделением гнойной мокроты беспокоит ребенка, необходим осмотр ЛОР-врача, чтобы исключить аденоидит.
В любом случае, появление мокроты с запахом, густой и вязкой, окрашенной в желто-бледный или интенсивный оттенок, зеленоватый, бурый (с примесью крови) – это повод срочно обратиться к специалисту, чтобы выявить причину.
Например, если беспокоит гнойная мокрота без кашля желтого оттенка, возможно, человек недавно переболел гриппом, не долечился или перенес это серьезное заболевание на ногах. Как следствие – развитие осложнения, которое может привести к бронхиту, пневмонии и даже астме.
При хроническом или обструктивном бронхите, мокрота может быть вязкой, окрашенной в желто-зеленый оттенок, неприятного запаха.
Если в отделяемой слизи при кашле присутствуют частички крови, это может указывать на серьезное заболевание – пневмонию. Но, не стоит спешить себе ставить диагноз самостоятельно, потому что, если у больного надрывной кашель, могут повредиться капилляры.
Если человека беспокоит утренний кашель с отделяемой мокротой яркого желтого, буквально янтарного цвета, это может указывать на то, что организм пытается справиться с аллергической реакцией.
В любом случае, неважно, какой цвет мокроты, важно, что кашель с гноем и это состояние требует немедленного лечения. Если вовремя не обратиться к врачу, состояние человека будет ухудшаться
Как очистить легкие от мокроты
Старинное средство для очищения лёгких от слизи – овсяное . Стакан овса (не хлопьев!), заливают 0,5 л молока, нагревают на малом огне до кипения, и уваривают, помешивая, до половины объёма жидкости. Можно оставить кастрюлю на самом слабом огне на 2 часа под закрытой крышкой, чтобы овёс с молоком протомился. Когда зерно упарится, смесь протирают через сито – получается густое молоко с кофейным оттенком: его надо пить перед едой, 3 раза в день, по ½ стакана. Можно добавлять мёд, хотя вкусно и полезно будет и без него. Облегчение наступает уже через 2 дня, а через неделю лёгкие начинают интенсивно очищаться от слизи – даже при застарелых хронических заболеваниях, сопровождающихся надрывным кашлем.
Есть способ ещё проще – его можно всегда использовать, как дополнение к лечению. Утром, натощак, съедать небольшой кусочек хорошего , запивая его горячим или тёплым чаем.
Ещё один вид целебного молока для очищения лёгких – молоко с зелёными шишками и смолой сосны: оно помогает даже курильщикам со стажем, а также людям, годами страдающим хроническим бронхитом и другими болезнями органов дыхания. Зелёные шишки (3 шт.) тщательно промывают в холодной проточной воде и заливают их в термосе кипящим молоком (0,5 л) вместе с кусочком сосновой смолы примерно 2,5-3 см в диаметре. Настаивают 3-4 часа, и процеживают через марлю, сложенную в 6 слоёв. Заваривать шишки таким образом можно 2-3 раза, только надо промыть их, чтобы в них не оставалось молоко. Полученное средство принимают по стакану — утром, до завтрака, и на ночь, в течение месяца или 2-х.
Очищает лёгкие и варенье из сосновых шишек – именно варенье, потому что варится оно, почти как любое другое: сосновые шишки промывают холодной водой, кладут в большую кастрюлю, которую не жаль испачкать – смолу отчистить трудно, — заливают холодной водой, чтобы шишки покрылись на 15-20 см, и доводят до кипения на малом огне. Варят 8 часов, снимая пенку, как с обычного варенья; потом процеживают, шишки выбрасывают, а отвар смешивают в равных частях с сахаром и варят в течение часа. Запах у варенья получается не сосновый, а малиновый; его надо принимать до еды, по 2 ст.л., или – в зависимости от реакции организма — после еды. Шишки для варенья берут зелёные, с белым смолистым налётом.
Молоко же можно пить в разных комбинациях
– даже обычное горячее молоко без добавок хорошо смягчает кашель, однако лучше добавлять к нему травы. Например, можно вскипятить его с плодами фенхеля или укропа, процедить и выпить перед сном, в горячем виде; помогает также смесь горячего фенхелевого чая с горячим молоком 1:1.
Помогает выведению мокроты из легких брусничный сок
, смешанный с мёдом или сахарным сиропом. Принимать его надо по 1 ст.л., 4-5 раз в день; параллельно хорошо пить отвар ягод лесной земляники.
Отхаркивающим действием обладают также кукурузные рыльца
, отвар цветков калины и свежевыжатый . Сок надо пить по стакану до еды, добавляя 1 ч.л. мёда; отвар цветков калины – по ½ стакана 4 раза в день; кукурузные рыльца высушить, растереть, и смешать полученный порошок с мёдом 1:2 – принимать 3-5 раз в день, по 1 ч.л. до еды.
Используя народные средства лечения, нельзя допускать передозировки: мы считаем, что настои и отвары растений безопаснее синтетических лекарств, и это верно, однако их передозировка тоже может вызвать тяжёлое отравление. Лучше всего обсудить способы применения народных средств с гомеопатом или лечащим врачом.
Зеленая мокрота при кашле
Простудные заболевания, ОРВИ и бронхиты часто сопровождаются кашлем с мокротой, она может быть прозрачной, белого или зеленого цвета, с различными примесями и неприятным запахом, часто именно изменение ее цвета или консистенции помогает установить правильный диагноз при кашле у ребенка или взрослого.
В бронхах и легких здорового человека ежедневно вырабатывается небольшое (10 -100 мл) количество специальной жидкости – бронхиального секрета, необходимо для нормального функционирования органов дыхания. Эта жидкость прозрачная, без специфического вкуса или запаха и обеспечивает защиту и очищение слизистой оболочки и реснитчатого эпителия. У маленьких детей из-за нее может возникнуть физиологический кашель. Такой кашель не сопровождается признаками простуды или ОРВИ и чаще возникает в утренние часы.
При попадании в дыхательные пути патогенных микроорганизмов и развитии воспаления, количество секрета увеличивается, и он превращается в патологическую жидкость – мокроту.
Что такое мокрота
Мокрота – это патологические выделения верхних дыхательных путей, она появляется при воспалительных или инфекционных заболеваниях и, в зависимости от вида болезни, может быть бесцветной, зеленого или желтого цвета, с различными примесями и неприятным запахом.

При заболевании верхних или нижних дыхательных путей у ребенка или у взрослого, в бронхах и легких скапливается воспалительный секрет, содержащий микроорганизмы, частицы слизистой оболочки, слюны и выделений из носа. Вся эта жидкость мешает нормальному процессу дыхания, уменьшает поступление кислорода в кровь и препятствует выздоровлению. Лечение заболеваний, сопровождающихся кашлем с мокротой, направлено на разжижение патологического секрета и его эвакуации из бронхов и легких.
Мокрота появляется при следующих заболеваниях:
- бронхит;
- вирусные заболевания;
- пневмония;
- бронхиальная астма;
- отек легкого;
- туберкулез;
- абсцесс легкого;
- рак легкого.
По изменению цвета и консистенции мокроты можно судить о развитии патологических процессов в легких. Прозрачная и необильная мокрота при вирусных заболеваниях, постепенно становится густой, белого или желтоватого цвета – это свидетельствует о распространении бактериальной инфекции в нижние дыхательные пути, а зеленый цвет и неприятный запах – о застое в легких и о дальнейшем прогрессировании воспаления. Прожилки крови могут быть первым признаков разложения тканей при туберкулезе или раке легкого, также они могут возникнуть из-за постоянного натуживания во время кашля.
О чем говорит цвет мокроты
Бесцветная, в минимальном количестве – это физиологический бронхиальный секрет, кашель и другие признаки воспаления должны отсутствовать
Прозрачная «стекловидная» густая – симптом бронхиальной астмы, нужно обратить особое внимание на ее появление, особенно если она возникла у ребенка. Прозрачная или желтого цвета жидкая, мокрота в большом количестве характерна для вирусных заболеваний
Густая бело-желтая или желтого цвета свидетельствует о бактериальной инфекции и выделении гноя, часто возникает при пневмонии у ребенка или взрослого. Лечение заболевания требует применения антибиотиков и больного ребенка обязательно нужно показать врачу. Зеленая, вязкая с неприятным запахом – признак застойного процесса в легких. Появление кровянистых прожилок и нитей в откашливаемом секрете – может быть признаком туберкулезного или онкологического процесса. Мокрота красного цвета или с большим количеством крови возникает при распаде легкого или легочном кровотечении, требует немедленного медицинского вмешательства.
Лечение
Лечение кашля с мокротой зависит от причины ее появления и должно проводиться только под наблюдением врача. При вирусных инфекциях достаточно симптоматического лечения и хорошего ухода, появление мокроты желтого или зеленого цвета – это опасный признак, особенно у ребенка, значит, в органах дыхания развился гнойный процесс. Здесь лечение нужно начинать в антибиотикотерапии и других сильнодействующих препаратов. При бронхите лечение проводят при помощи отхаркивающих и муколитических препаратов, а специфические легочные заболевания, такие как туберкулез, рак легкого или легочное кровотечение необходимо лечить в специальном стационаре.
ingalin.ru>
Лечение кашля с гнойной мокротой народными методами
Наряду с медикаментозным лечением, рецепты народной медицины помогут облегчить состояние больного, а также повысить иммунитет.
При гнойном кашле и насморке помогут такие средства:
- обычный репчатый лук. Необходимо сделать луковый отвар из 1 л воды и 2-х луковиц среднего размера. Лук нужно почистить, измельчить, залить водой, варить на слабом огне в течение 1 часа. Потом процедить и можно пить по половине стакана, стакану в день. Отвар пить неприятно, поэтому можно добавить ложечку меда или сахара;
- полезно есть свежий лук, так как он помогает укрепить иммунитет и будет способствовать отхождению мокроты при кашле;
- сосновые почки. Нужно собрать свежие сосновые почки, подсушить (или купить сырье в аптеке), заварить 1 ч.л. почек в 1 стакане молока, оставить на ночь. Утром процедить и выпить до первого приема пищи. Напиток можно слегка подогреть. Нежелательно настаивать почки больше, чем 15 часов;
- чай из мяты, алтея, подорожника и травы мать-и-мачехи. В равных пропорциях нужно взять сухое сырье, залить 2-мя стаканами кипятка, настаивать полчаса. После процеживания отвара, пить по 1 стакану перед завтраком. Уже после 3-х дней такого лечения, будут заметны хорошие результаты;
- обильное питье при сильном кашле с гнойной мокротой поможет организму быстрее справиться с болезнью. Что можно пить: теплое молоко с добавлением ложечки меда, виноградный или клюквенный сок в теплом виде, сок редьки. Также нужно пить травяные чаи: липу, шалфей, ромашку, подорожник, малину, калину;
- кроме обильного питья, помогает в борьбе с недугом при комплексном подходе соблюдение диеты: необходимо включить в рацион больше овощей и фруктов;
- барсучий жир: пить внутрь по 1 ст.л. во время еды дважды в день. Принимать не больше 4-х недель, перерыв 2-4 недели, можно возобновить прием с целью укрепления иммунитета;
- медвежий жир принимают по другой схеме: 1 ст.л. жира растворяют в стакане теплого молока, пьют на голодный желудок за полчаса-час до приема пищи. Детям также можно давать пить медвежий жир, но по половинке или чайной ложке, растворяя в теплом молоке. Пить и взрослым, и детям такой полезный напиток нужно маленькими глоточками;
- паровые ингаляции помогают быстрее выздороветь, только делать их можно, если нет температуры. Ингаляции помогают как при сухом кашле, так и кашле с гнойной мокротой.

Отвары и ингаляции не помогают избавиться от первопричины заболевания, но в комплексе дают отличный результат.
Терапия гнойных мокрот при кашле
Для лечения этой болезни лучше применять комплексный метод. Он назначается только после постановки окончательного диагноза. Ключевыми для лечения являются препараты, действие которых направлено на лечение причин и симптомов:
- Антибиотики. Действие этих препаратов заключается в уничтожении или хотя бы в подавлении жизнеспособности патогенных микроорганизмов. В большинстве случаев применяются медикаменты с широким спектром действия;
- Бронхолитики. Эти препараты позволяют расширить проходные отверстия бронхов, снять спазмы на гладких мышцах, предотвратить или устранить приступы удушья и обструкцию;
- Стимуляторы иммунной системы. Усиливают иммунитет, уменьшают вероятность появления обострения;
- Разновидности нестероидных средств. С их помощью купируется синдром боли, снижается температура и снимается воспаление;
- Антигистаминные — против аллергенов, спазмов в бронхах, стимуляции их проходимости.
Приносят облегчение при трудно отделяемых экссудатах ингаляции с помощью небулайзера. Если заболевания приобретают тяжёлые формы, то лечить их нужно в стационаре, под наблюдением доктора. Все медикаменты пациенту вводят внутримышечно либо внутривенно. Имеет смысл провести детоксикационную терапию. После окончания лечения необходимо поддерживать здоровье санаторно-курортным лечением и активным образом жизни.
Заболевание бронхов и легких как основная причина
 Причина присутствия мокроты в горле чаще всего кроется в наличии острых или хронических заболеваний органов дыхания. Иногда, кроме густых слизистых выделений, ничто не указывает на наличие скрытых патологий.
Причина присутствия мокроты в горле чаще всего кроется в наличии острых или хронических заболеваний органов дыхания. Иногда, кроме густых слизистых выделений, ничто не указывает на наличие скрытых патологий.
Однако необходимо принимать во внимание, что в нормальных условиях бронхи выделяют негустую прозрачную жидкость. Она увлажняет и обволакивает внутреннюю поверхность горла, не причиняя неудобств
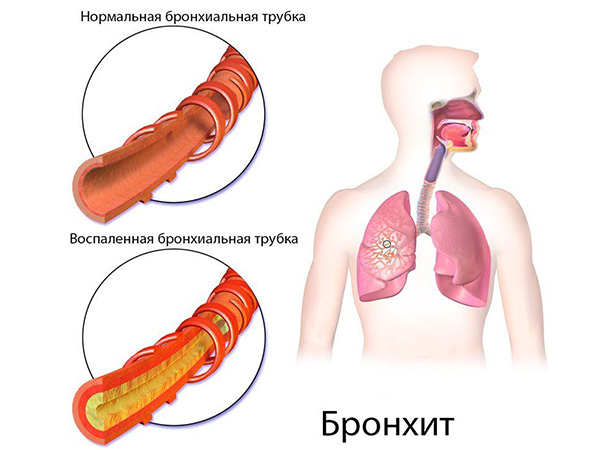
Бронхит
Бронхит – это воспалительный процесс, в результате которого происходит раздражение и набухание слизистой оболочки бронхов. Это связано с повышенной выработкой иммуноглобулинов, которые борются с инфекцией. Заболеванию сопутствуют тяжелые приступы кашля. Когда отек сильно прогрессирует, происходит закупорка бронхов. В таких случаях, имеет место обструктивное течение болезни. Есть две основные группы причин, способствующие развитию этого заболевания:
- инфекционные (бактерии, вирусы и грибки, попадающие в нижние дыхательные пути);
- физико-химические (воздействие окружающей среды).
Бронхит может приобретать различные формы, каждая из которых имеет свои симптомы и проявления.
- Острая. Характерна для холодного периода в году. Первичные симптомы напоминают обычную простуду. На фоне воспалительного процесса происходит сильное повышение температуры. Сначала кашель сухой, вызванный легким першением в горле. Мокрота в горле появляется позже.
- Хроническая. Если симптомы бронхита сохраняются более двух месяцев, то ему придается статус хронического заболевания. Оно может проявляться в одно и то же время года, но каждый раз острая фаза хронической болезни будет удлиняться. Постоянное воздействие раздражителей провоцирует развитие воспаления в дыхательной системе, которые затрудняют поступление кислорода в организм. Хронический бронхит в запущенной форме может стать первой ступенью на пути к эмфиземе легких.
Анализ мокроты при бронхите помогает определить стадию развития болезни и ее форму. Цвет отхаркиваемых слизистых выделений раскрывает некоторую информацию о процессах, идущих внутри организма.
- Белая или прозрачная. Имеет место при хроническом течении болезни;
- Желтая. Наличие выделений такого цвета характерно для всех форм бронхита. Так дыхательная система борется с воспалением.
- Зеленая. Такая мокрота свидетельствует о застойных процессах в органах дыхания. Они появляются на фоне застарелой инфекции. В острой форме заболевания возможно образование гнойных масс.
Пневмония
Заболевание представляет собой воспалительный процесс, локализованный в легочных тканях. Возбудителями пневмонии считаются инфекционные агенты:
- грибки;
- бактерии;
- вирусы.
Наиболее частый способ заражения – воздушно-капельный, реже – распространение инфекции происходит по кровеносной системе. Микроорганизмы, под действием которых воспаляется легочная ткань, в определенном количестве всегда есть в организме человека. В нормальных условиях иммунитет ведет успешную борьбу против них, но при ослаблении защитных функций, организм не справляется с нагрузкой – начинают развиваться воспалительные реакции.
Чаще всего пневмония появляется на фоне переохлаждения и имеет следующие симптомы:
- резкий подъем температуры;
- слабость;
- головные боли;
- сухой кашель, появившийся в первые дни, становится влажным;
- в горле скапливается мокрота;
- боль в грудине во время кашля и дыхания;
- хрипы;
- одышка, начинается дыхательная недостаточность.
Отделение мокроты при пневмонии представляется абсолютно нормальным явлением. Ее цвет указывает на тяжесть инфекции и ее возбудителей. Зеленая окраска говорит о прогрессирующем бактериальном воспалении.
Туберкулез
 Причина возникновения болезни – поражение легких определенным видом бактерий (палочкой Коха). Вредоносные микроорганизмы попадают в тело человека на протяжении всей его жизни. Воспаление развивается в тех случаях, когда имеются благоприятные условия для его прогрессирования. Слабый иммунитет не сможет противодействовать палочке Коха.
Причина возникновения болезни – поражение легких определенным видом бактерий (палочкой Коха). Вредоносные микроорганизмы попадают в тело человека на протяжении всей его жизни. Воспаление развивается в тех случаях, когда имеются благоприятные условия для его прогрессирования. Слабый иммунитет не сможет противодействовать палочке Коха.
Легочный туберкулез относится к относится к длительно персистирующей инфекции, которая большую часть времени находится в латентном состоянии. Его внешние симптомы могут не проявляться долгое время. Признаками общей интоксикации организма служат:
- гипертермия;
- слабость;
- потливость;
- потеря аппетита.
На начальных стадиях туберкулеза отделение мокроты минимальное. По мере развития болезни ее количество увеличивается, а цвет слизистых выделений может изменяться.
- Белая. Характерна для первых стадий туберкулеза. Такой оттенок обусловлен повышенным содержанием белка.
- Зеленоватая. Свидетельствует об образовании гноя и наличии застоявшейся слизи.
- Кровянистая.
Как избавиться от мокроты в легких у ребенка?
Симптомы мокроты у ребенка проявляются не сразу, ведь она может иметь различные причины
Однако стоит обращать внимание на кашель у детей, и если он влажный, то это является поводом для беспокойства
Существует много различных способов, относящихся как к традиционным средствам, так и к народной медицине и способных помочь избавить малыша от мокроты в легких. Лучше использовать несколько способов вместе, что поможет намного быстрее справиться с существующей проблемой.
Для самых маленьких деток хорошо подойдет массаж, однако делать его можно только тогда, когда температура тела находится в пределах нормы. Перед выполнением массажа ребенку необходимо дать отхаркивающее средство, которое приписал доктор. Массаж лучше всего проводить в игровой форме, чтобы ребенок не отвлекался на саму процедуру и она приносила ему только положительные эмоции.
Если же говорить о средствах нетрадиционной медицины, то лучше всего помогает мед, который можно смешивать с немного подогретым клюквенным соком либо смесью различных полезных орехов. Хороший эффект оказывает потребление горячего молока, перемешанного с перетертым инжиром.
Если заболел грудничок, то избавить его от мокроты поможет теплый чай, приготовленный из ромашки. Лечение обязательно должно сопровождаться постоянным увлажнением воздуха в комнате, где находится заболевший ребенок, потому что сухой воздух только способствует развитию болезни и в значительной степени усиливает аллергические реакции.
Нетрадиционная медицина не всегда помогает быстро и эффективно избавиться от продолжительного кашля и мокроты, именно поэтому дополнительно стоит принимать лекарственные препараты, например, “Амброксол” или “Лазолван”.
Но стоит помнить, что перед приемом любого препарата нужно проконсультироваться с врачом.